
La conférence africaine sur le SIDA a lieu tous les deux ans, et elle se tient alternativement, normalement, dans une ville francophone et une ville anglophone... mais la francophonie avait sauté son tour a plus d'une occasion ces dernières années. On se retrouve donc à Abidjan pour cette 19ème édition. Ce sera l'occasion de voir si les 10 000 délégués annoncés (en général gonflés d'un facteur 3) sont au rendez-vous... et surtout de discuter des avancées en terme de prévention et de prise en charge sur le continent Africain. Le COREVIH-Bretagne s'attachera particulièrement à rapporter les sessions où il sera question des avancées que nous avons considérées comme cruciales au Nord ces dernières années : PrEP (et ici, comment la rendre accessible aux femmes), accès aux anti-intégrases et modification des traitements de 1ère ligne, accès à la charge virale...
Faire le compte-rendu de l’ICASA reste un sport périlleux, l’organisation de la conférence ayant toujours un caractère un peu « aléatoire » : horaires fantaisistes, présentations conçues avec mais présentées sans support visuel, écran de projection immense mais image de la taille d’un gros timbre-poste, salle de presse de la taille d'un hall de gare et vide de tout mobilier (difficile de trouver une prise pour recharger un ordinateur, et encore moins une chaise), orateurs fréquemment absents…
Par ailleurs les présentations ne sont pas toujours parfaitement limpides, et il est parfois difficile de faire émerger une conclusion. La dernière ICASA rapportée (17ème édition) sur le site du COREVIH-Bretagne était celle de Cape-Town (Afrique du Sud) en 2013, et l’organisation, au lendemain de la mort de Nelson Mandela, y était remarquable, de même que la qualité des présentations. Les premièrs jours de la conférence d’Abidjan nous replongent donc dans l’ambiance un peu plus folklorique de la conférence de Dakar il y une grosse dizaine d’année, toujours aussi sympathique et souriante, mais difficile à « rapporter » ! L'absence de connexion Internet stable sur le site du congrès rend difficile la réalisation des liens habituels vers les références bibliographiques et la vérification des sources citées par les orateurs...
Bonne lecture, avec indulgence !
Dr Cédric Arvieux - COREVIH-Bretagne
Mardi 5 décembre
Changements structurels pour une intégration durable
Dr Waafa El Sadr – Colombia University, USA
Si nous voulons arriver à la fin du SIDA dans les pays les plus concernés par l’épidémie, il est nécessaire de mettre en place un système d’accès au soin adapté aux besoins des personnes (modèle DSD : Differentiated Service Delivery). Cela sous-entend disposer d’une offre de service adaptée aux besoins individuels mais également aux ressources sanitaires de chaque pays concerné.
Des modèles existent pour les patients dits « stables » – ayant une charge virale indétectable depuis > 1 an, sous la forme de groupes d’autosupport permettant de désengorger les services de soins et de fournir des services plus adaptés aux patients (Wilkinson et al. Trop Med Int Health 2016). Ces groupes, initiés en Afrique du Sud dans la région du Cap, sont maintenant présents dans beaucoup de pays à très forte séroprévalence. Ils répondent en particulier à un besoin crucial et vital des patients : ne pas passer des heures sur les routes puis dans une salle d’attente bondée pour se voir dire que tout va bien et qu’il faut juste renouveler leur ordonnance…
Mais si ce bon modèle fait maintenant des petits, d’autres restent à trouver : l’une de des difficultés est d’atteindre les hommes, qui font moins bien tant en termes de dépistage que de rétention dans les soins et de succès thérapeutique. Les auto-tests pourraient être une solution et cette option est actuellement en cours d’explorations dans plusieurs pays d’Afrique australe (Kurth et al. 2016)
Les jeunes sont également difficiles à intégrer (voir le site www.phia.icap.columbia.edu), notamment les ados. Des groupes spécifiques d’adolescents (Cluver et al. AIDS Care 2016) ont pu être mis en place notamment au Zimbabwe avec un réel succès en termes d’efficacité virologique et de diminution du nombre de perdus de vue.
Les personnes arrivent dans le soin très tardivement forment également une population spécifique, même si les courbes montrent une progression positive du niveau de CD4 au dépistage/diagnostic au cours des 10 dernières années. Il faut pouvoir mettre en place des modes de prise en charge parfaitement adaptés à cette situation où la mortalité reste très élevée.
Enfin, les « populations clés » (HSH, travailleuses du sexe, transgenres) nécessitent un effort particulier en termes de prévention compte-tenu de la prévalence élevée déjà existante dans les groupes : dans tous les pays, le risque d’être confronté au VIH est beaucoup plus élevé que dans la population générale.
Le « DSD », que l’on pourrait traduire par « Services centrée sur la personne » est donc une promesse d’accès aux soins de qualité pour tous, mais pose encore quelques questions d’implémentation…
Guérison du VIH et vaccin
Steeve Deeks – San Francisco, USA
Avec 1.8 millions de nouvelles infections en 2017, on peut dire sans se tromper qu’il manque un outil de prévention efficace dans l’arsenal de la lutte contre le VIH…
Le vaccin est dans une phase pivot, avec deux essais en cours en Afrique du Sud. L’essai THAI RV144 avait montré une efficacité partielle, de 61% à 1 an mais seulement 31% à 42 mois. Les résultats de l’étude ont amené pas mal de controverses mais ont aussi permis un large débat sur la vaccination, avec le lancement en 2016 de l’essai HVTN 702 en Afrique australe, dont le recrutement devrait être terminé début 2018. Chez le singe, un vaccin adenovirus/Protéine s’est montré récemment très prometteur, débouchant sur un essai chez les femmes (HVTN 705) de phase 1-2 en Afrique australe. Il faudra néanmoins attendre encore quelques années pour avoir des avancées réellement probantes (NDR : et surtout, on ne le souligne jamais assez, ne pas se retrouver avec un vaccin hyper efficace comme celui de l’hépatite B et avoir encore quelques millions de morts chaque année par insuffisance des stratégies vaccinales).
L’autre question est de savoir si des cocktails d’anticorps neutralisants à larges spectres sont aptes à être protecteurs. Les essais AMP (Antibody Mediated Prevention) sont en cours.
Dans le domaine thérapeutique, le concept de guérison passe par une élimination complète du virus de l’organisme, ce qui semble avoir été accompli avec « le patient de Berlin ». Mais en dehors de ce cas exceptionnel, les données actuelles ne plaident pas pour nos capacités à réaliser cette élimination pure et simple à plus grande échelle… il faut donc aller aussi vers des. Stratégies « alternatives » de rémission ou de « contrôle immunitaire » de l’infection.
La rémission paraît effectivement plus accessible avec nos outils contemporains… C’est ce qu’il se passe avec les patients Elite-controlers comme dans la cohorte ANRS Visconti (où les succès sont un peu plus nombreux que « l’unique » patient de Berlin). Le souci est que le virus est intégré dans une population cellulaire difficile à quantifier. Dans ce domaine, cinq approches peuvent être considérés comme complémentaires :
- La thérapie génique et cellulaire
- Les stratégie Shock and Kill
- Les strétégies Block and Lock
- Le traitement ARV précoce
- L’immunothérapie
Le traitement précoce peut être une solution pour limiter la taille du réservoir et obtenir parfois un contrôle immunitaire, mais ne permet pas la guérison, à l’exemple des patients de la cohorte VISCONTI. L’échec d’un traitement ultra précoce pour contrôler la réponse immune (patient traité au « J0 » de la première charge virale détectable, de quelques copies/mL) récemment rapporté (Henrich et al. Plos Medecine 2017) laisse à penser que cette seule option ne sera efficace que dans un nombre très limité de cas.
L’immunothérapie est finalement peut être l’option qui est le plus à notre portée (essai TRL7, approches communes avec le cancer).
Mais ces approches sont assez « virus-spécifiques » et ont beaucoup été développées sur les virus de type B, minoritaires dans les pays de plus haute prévalence... il va être nécessaire de revoir un certain nombre de choses si on veut pouvoir les appliquer à l’Afrique…
Comme cela ne se retrouve que dans les congrès africains sur le VIH, le plus jeune roi du monde, Oyo Nyimba Kabamba Iguru Rukidi IV, 25 ans, roi du Toro, un des 5 royaumes d’Ouganda, a pu brievement s’exprimer à la tribune en cloture de cette session sur son engagement dans la lutte contre le VIH et l’éducation des jeunes (NDR mais contrairement aux rois s’étant exprimés à l’ICASA de Ouagadougou en 2000, il n’avait pas de couronne dorée et portait un costume cravate, les traditions se perdent…).
Session de communications orales libres : Systèmes de santé, économie et implémentation
Improving Retention in Care among HIV Patients on Antiretroviral Therapy over Time: Elizabeth Glaser Pediatric AIDS Foundation Experience in Côte d'Ivoire
Améliorer la rétention dans les soins des PVVIH : expérience de la fondation Elisabeth Glaser en Côte d’Ivoire.
N'goran Kouadio Marc, Abidjan, Côte d'Ivoire
Le projet Djidja a été implanté d’octobre 2011 à mars 2017 dans 106 sites (16 districts de 4 régions sanitaires différentes) de Côte d’Ivoire, dans l’objectif de soutenir le Programme National de Lutte contre le Sida (PNLS) pour la production de services de qualité.
En 2011, on constatait en Côte d’Ivoire un taux de rétention très faible pour les patients mis sous traitement antirétroviral (54% à 12 mois) : afin d’améliorer ce chiffre, une stratégie de suivi actif des cohortes a été mise en place 2014.
L’organisation est assez simple et efficace : les datamanagers fournissent une liste hebdomadaire des patients suivis et sous ARV, avec les noms des personnes qui ne sont pas venues renouveler leur traitement comme cela avait été convenu. Les patients sont alors classés en « suivi actif », « transféré », « décédé » , « arrêt des ARV » et « perdu de vue ». Les chefs de programmes se chargent alors de répartir le travail auprès des travailleurs communautaires formés dans le cadre du programme et des soignants pour rechercher les personnes, soit par contact téléphonique, soit par visite à domicile
Pour les 27 010 patients mis sous traitements dans les programmes soutenus par la fondation Elisabeth Glaser, entre octobre 2013 et mars 2017, la « rétention à 1 mois » s’est améliorée en passant de 62% à 92% 2017. Le taux de perdus de vue à un an chute de façon importante, de 28% à 2% entre les deux périodes.
La mise en œuvre de cette surveillance permet de réduire significativement les perdus de vue et répose essentiellement sur l’engament des prestataires et de la communauté. La charge de travail est néanmoins importante, du fait de la surveillance de données d’une part et de la recherche active des perdus de vue par les travailleurs communautaires d’autre part.
Improving Identification of Children Living with HIV in Zimbabwe through Use of an HIV Screening Algorithm
Améliorer le dépistage des enfants infectés par le VIH au Zimbabwe
Dr Angela Mushavi Zimbabwe
La prévalence de l’infection par le VIH au Zimbabwe est de l’ordre de 13.7% chez les > 15 ans et 1.33 millions de personnes vivent avec e VIH. Elle est de 1.6% chez les 0-14 ans, soit un peu moins de 73 000 enfants, dont 91 % sont sous ARV. La recommandation nationale est de dépister tous les enfants entrant en contact avec le système de soins, mais cela n’est pas fait en pratique. Par ailleurs, la faible population d’enfants non diagnostiqués ne rend pas coût-efficace un vaste dépistage généralisé dans cette situation. Seize structures de soins dans 2 districts ont été sélectionnées pour une étude pilote.
L’algorithme de screening consiste en une série de questions permettant d’orienter vers le dépistage : l’enfant a-t-il déjà été hospitalisé, a-t-il eu des problèmes cutanés, les parents sont-ils décédés, a-t-il eu des problèmes de santé dans les 6 derniers mois, et pour les adolescents une histoire d’IST. A partir du moment où la réponse est positive a au moins une des questions, le test de dépistage doit être proposé.
Sur 18 000 enfants vus dans les structures de soins pendant la période d’étude, 1 167 ont été screenés (soit 6% seulement) ; le nombre de tests pour dépister un enfant séropositif passe de 17 avant l’intervention à 14 après. Avec un test sans screening, le taux de positivité est de 5.4%, il est de 11.8% avec le screening chez les 4-19 ans.
Les soignants (90%) qui utilisent le screening le trouvent acceptable, mais le screening est finalement peu réalisé (9 jours par mois en moyenne) et est souvent vu essentiellement comme une charge de travail supplémentaire.
Evaluation de l'apprentissage du VIH et du traitement antirétroviral chez les enfants et adolescents infectés par le VIH a L'Hopital Laquintinie de Douala, Cameroun
Loic Ardin Boupda, Douala, Cameroun
La rétention dans les soins est encore moins bonne chez les enfants et adolescents en Afrique que celle des adultes. L’école thérapeutique vise dans ce cas à améliorer la qualité de vie des enfants/ado. Une étude transversale descriptive a été mise en place de février à mai 2017 chez les enfants/ados suivis au CH de Laquintinie (cohorte d’un peu moins de 500 enfants) : 216 enfants ont été screenés sur les critères d’être sous traitement et de disposer de deux résultats de charge virale, et 198, âgés de 14+/- 3 ans ont pu être inclus dans l’étude.
Un peu plus de la moitié (56%) des enfants connaissaient parfaitement leur statut, 44% avait une information partielle. A la fin de l’école thérapeutique, 100% des enfants connaissaient leur statut. Le niveau d'acquisition des connaissances était satisfaisant chez un peu plus de 2/3 des enfants (67%). Les participants à l'ETP (entretiens individuels et rencontres collectives) ont enregistré les meilleurs taux de CV indétectable (55,5%) comparé à ceux qui participaient uniquement aux entretiens individuels (50 %).
Validation of OraQuick HIV Self-testing Kit among Key Populations for Use in Namibia
Validation de l’OraQuick™ en au sein des populations-clés Namibie
Hamunime Ndapewa, ministère de la santé, Namibie
Pour la réalisation de grandes campagnes de dépistages, la moindre sensibilité du test OraQuick™ (oral) par rapport à ses concurrents (sur sang total) pose question, et jusqu’à 10% des personnes positives testées pourraient être considérées comme séronégatives. Les spécificités et sensibilités annoncées par le fabricant sont respectivement de 99.9 % et 91.7%. Néanmoins, le côté pratique et l’acceptabilité du test en font un bon outil potentiel.
Dans le cadre du « Demonstration Project » vers les populations clés en Namibie, les spécificités et sensibilités de l’autotest OraQuick™ ont été évaluées de façon ciblée. Les résultats ont été comparés à l’algorithme de tests rapides du pays et à un test ELISA de 4ème génération : 457 personnes ont été testées, 8.1% étaient positives avec l’OraQuick™ (qu'il soit lu par le patient ou par un agent de santé entrainé), 8.3% avec les tests rapides de l’algorithme national et 8.9% avec l’ELISA.
Dans cette population, la spécificité de l’OraQuick™ est donc de 100% et la sensibilité de 92.5%. Ce test pourrait donc être utilisé comme un test de "triage" et sa place va être définie dans la stratégie nationale namibienne.
Session de communications orales libres : Stigma, Discrimination and the Legal Environment
(NDR : malheureusement, les deux communications qui paraissaient les plus intéressantes, sur la stigmatisation interne chez les HSH et le rôle de la police dans la lutte contre le VIH dans les groupes LGBT au Cameroun ont été annulées au dernier moment…)
Confronting Violence and Discrimination against Men who Have Sex with Men (MSM) and Female Sex Workers (FSW) in Mali from 2013 to 2017
Sidibé Garangué, ONG Soutoura, Mali
Bien qu’il n’y ait pas de loi pénalisant l’homosexualité au Mali et qu’il n’y ait pas de délit de prostitution au sens strict (mais un délit de racolage et de proxénétisme existe), les HSH et les travailleuses du sexe féminines (TSF) se plaignent d’un haut niveau de discrimination, de violence et de stigmatisation.
L’ONG Soutoura est spécialisée dans les interventions auprès des populations clés, et a formé ses personnels aux questions de prévention du VIH. Cela a permis une analyse de situation puis l’enregistrement de recours sociaux.
Un peu moins de 200 cas de violences ont été enregistrés pendant les 4 ans de l’étude ; les HSH sont surtout victimes d’insultes publiques, de violences physiques, d’arrestations arbitraires, de viols avec objets, d’expulsion du domicile familial. Les TSF sont surtout victimes de viols collectifs, de raids policiers, de violences physiques et de rejet familial.
Pour les réintégrations des HSH dans le foyer familial, des solutions traditionnelles sont privilégiées (griot, soutien familial externe) ; l’apaisement des groupes de jeunes agités se fait par une causerie-débat autour d’un thé, centré sur les risques de propagation du VIH dans la communauté. Une médiation par un médecin à permis l’arrêt des prêches incitatives à la violence par un imam particulièrement enragé dont une radio locale s’était fait le relais (avec énumération publique des noms des personnes présumées homosexuelles et incitation à la violence à leur encontre).
Le paradoxe malien est que les HSH sont très bien acceptés par les femmes, notamment quand ils interviennent dans les domaines de la musique, de la coiffure, de la couture ; par contre, l’évocation d’actes sexuels d’hommes entre eux peut donner lieu à des bouffées de violence.
L´homosexualité: facteur de vulnérabilité au Sénégal
Diaw Khaly Diaw, association ADAMA, Sénégal
La prévalence du VIH chez les HSH est de 17,8% au Sénégal (contre 0,7% dans la population générale). Il existe une pénalisation juridique de l’homosexualité et une forte stigmatisation sociale, avec un risque important de glisser vers la précarité chez les jeunes HSH, et de les éloigner de la prévention et du soin.
D’un autre côté, dans le cadre de la lutte contre le VIH au cours des dernières années, les homosexuels bénéficient d’un soutien institutionnel et participent activement à la vie officielle de la lutte contre le VIH ; ils bénéficient aussi d’un appui important de certaines structures de santé. L’association ADAMA a été créée en 2003. Un recueil de témoignages a été effectué entre 2015 et 2016, et les victimes ont pu être accompagnées dans leurs démarches. On recense : 23 arrestations avec emprisonnement, 27 cas de violences physiques et verbales, 14 cas de discrimination de la part des soignants, 20 cas discrimination au travail ou a l’accès au logement.
Une des principales conséquences de ces violences et discriminations chez ceux qui sont infectés par le VIH est une forme de mort sociale, se traduisant par un repli sur soi, un arrêt des soins et des traitements antiviraux, et d’un décès précoce.
Enhancing the Rights Based Approach to Reduce HIV among Kenyan Widows Using the Traditional Justice System
Le recours au système judiciaire traditionnel permet un meilleur accès aux droits pour les veuves kenyanes (NDR: le titre anglais officiel de la présentation ne correspond pas vraiment au contenu...)
O. Ondeng Onyango, ONG KELIN, Kenya
KELIN est une ONG centrée sur les droits humains, apportant soutien juridique et informations aux populations les plus concernées. L’un de ses programmes est destiné aux veuves qui sont déshéritées et se retrouvent sans domicile par déni de leur droit d’être propriétaire et d’hériter après la mort de leur mari. KELIN travaille spécifiquement dans les districts de Kisumu et de Homa bay où les prévalences d’infections par le VIH sont parmi les plus élevées du pays, 19% et 25% respectivement. Le nombre de femmes concernées par le décès de leur mari et le déni de justice qui s’ensuit est donc très élevé dans ces régions.
L’ONG a formé des avocats et des personnes âgées spécifiquement sur cette question, et a développé des outils d’information. Ainsi, plus de 300 veuves des régions concernées ont pu conserver ou retrouver leurs biens suite aux médiations de l’ONG se basant sur le système de justice traditionnelle. L’ONG travaille maintenant à officialiser le principe de la médiation dans ce type de conflit, celle-ci étant envisagée dans la constitution Kenyane.
Mercredi 6 décembre
Session plénière
De la prévention de la transmission mère-enfant du VIH à celle de l’hépatite B.
Dr Franck Lule, Ouganda, Directeur régional OMS.
Depuis 2009, on estime que 1.6 millions d’infections VIH du nouveau-né ont été évitées. Les avancées sont néanmoins variables d’un pays à l’autre, avec 95% de couverture ARV des femmes enceintes et 84% des N-Nés en Afrique du Sud et en Ouganda, mais seulement 36% pour les mères et 21% pour les nouveaux-nés au Nigeria.
Mais en parallèle, 257 millions de personnes vivent avec une hépatite B active dans le monde, et les hépatites B et C ont causé 1.34 millions de décès en 2015, 7ème cause mondiale de mortalité, plus que la mortalité liée au VIH.
 En Asie sud-Sud Est, 40% des infections HBV de l’enfance sont liés à une transmission mère-enfant, contre 10% en Afrique ; les autres ont lieu dans la petite enfance. Le risque mère-enfant se situe essentiellement en perpartum, avec des taux de transmission de 70-90% en cas d’AgHBe positif, contre 5-30% pour les femmes AgHBe-. 90% des enfants infectés à la naissance vont développer une forme chronique. En Asie sud-Sud Est, 40% des infections HBV de l’enfance sont liés à une transmission mère-enfant, contre 10% en Afrique ; les autres ont lieu dans la petite enfance. Le risque mère-enfant se situe essentiellement en perpartum, avec des taux de transmission de 70-90% en cas d’AgHBe positif, contre 5-30% pour les femmes AgHBe-. 90% des enfants infectés à la naissance vont développer une forme chronique.
L’inefficacité des politiques vaccinales, les taux élevés de complications à l’âge adulte, le fait que les enfants infectés risquent d’infecter leurs proches sont autant d’arguments pour une prévention plus efficace.
En 2015, moins de 40% des pays (et seulement 10% en Afrique) administrent la dose vaccinale de la naissance qui est absolument essentielle et hautement efficace pour prévenir la transmission mère-enfant à la naissance : l’objectif est d’être à 50% en 2020 et 90% en 2030. En parallèle la couverture vaccinale globale doit encore s’améliorer : elle est de 83% en 2015 et doit passer rapidement au-delà de 90%, mais tant que l’on ne fera pas la dose vaccinale de naissance, on ne gagnera pas la bataille, puisque les enfants s’infectent avant d’avoir reçu leur première dose de vaccin du programme « classique » à 6 semaines. Le vaccin coute < 1$ la dose, et cette absence de dose à la naissance est plus une question de volonté politique que de charge financière réelle (99% des nouveaux-nés au Botswana reçoivent une dose de vaccin HBV à la naissance).
Les cinq interventions majeures proposées par l’OMS pour réduire la morbi-mortalité liée aux hépatites sont la PTME, la vaccination des enfants, la sécurité transfusionnelle, la réduction des complications, et le diagnostic/traitement.
L’administration d’un traitement préventif pendant la grossesse – tenofovir – disponible dans la plupart des programmes nationaux pour le VIH est en cours d’étude… l’OMS attend encore des « preuves »… (NDR : comme dans la chronique de la session HBV et grossesse du topo de M. Nguyen à la CROI 2017, on est sidéré de cette prudence, qui fait fi des millions de femmes enceintes traitées avec du ténofovir pour leur grossesse « VIH »… mais il est certain qu’il est plus couteux d’administrer du tenofovir pendant toute une grossesse plutôt que de faire une dose de vaccin à 1$ à la naissance…).
Si l’on regarde les choses en face, tous les outils sont là : dépistage, vaccin HBV, traitement de l’HBV et traitement de l’hépatite C : cela devrait normalement nous permettre de mettre fin aux hépatites dans un délai raisonnable… (NDR : qui dépendra de la volonté politique d’y arriver…).
Expertise communautaire institutionnelle pour un meilleur accès aux services : la perspective de Médecins Sans Frontières.
Dr Mercedes Tatay, secrétaire médicale internationale de MSF
La mobilisation communautaire est un élément essentiel des programmes de lutte contre le VIH, notamment dans les zones de très haute prévalence, où le temps est compté pour sauver des vies. Sans mobilisation communautaire, compte tenu de la faiblesse des systèmes de soins, peu d’avancées rapides sont possibles. MSF soutient le traitement ARV pour 247 000 dans 19 pays, et ce soutien est souvent basé sur un suivi communautaire, dont MSF a été l’initiateur au Mozambique et en Afrique du Sud. Parmi les pistes qui ont été explorées, , essayer d’espacer les rendez-vous, mettre en place des « files rapides » pour se fournir en ARV, mettre en place des clubs d’observance (soit au niveau du centre de soins, soit délocalisé dans la communauté, créer des points de distribution comunautaire d’ARV (PODI), les plus petits et décentralisés de ces éléments étant de petits groupes d’autosupport d’une dizaine de personnes (CAGs, Community ART Groups), ou un seul se déplace au site de délivrance des ARV pour récupérer le traitement de l’ensemble du groupe, avec une réunion régulière du groupe au domicile de l’un d’eux.
Ces systèmes permettent d’avoir des taux de perdus de vue extrêmement faibles (95% de rétention à 36 mois au Mozambique).
Si ces modèles sont bien adaptés à des adultes bien portant, de nouveaux modèles sont à chercher pour d’autres populations.
L’un des nouveau challenge est la prise en charge des jeunes, et de nombreux programmes sont en cours de développement pour disposer d’un accompagnement communautaire de cette population. Les déplacés et réfugiés sont plus difficiles à garder dans le système de soin et le développement de modèles spécifiques, plus complexes, est nécessaire.
Pour les populations clés, au Mozambique et au Malawi, un système de réseau est en cours d’implantation pour essayer de faire à ce que des travailleurs communautaires formés soient au plus près des populations concernées, sur les marchés, les points chauds (bars…) et en faisant du « porte à porte ».
Malgré tout, depuis 2013, au moins 40% des associations communautaires consacrées au VIH ont subi des coupes de financement et un certain nombre ont dû fermer leurs portes, et elles reçoivent rarement un soutien direct des états, alors que paradoxalement, dans le discours, le travail énorme réalisé par les organisations communautaires est reconnu officiellement…
Session de communications orales libres
New Approaches for Prevention
Nouvelles approches dans le domaine de la prévention
A Review of Values and Preferences for Blood-based versus Oral Fluid HIV Self-tests
Une revue des études de préférences entre autotests sanguins et oraux
Carmen Figueroa, OMS, Genève
Depuis 2016, l’OMS recommande l’utilisation des autotests comme un élément de plus dans l’arsenal du dépistage du VIH. Une méta-analyse des études concernant les préférences des patients a été réalisée à partir de ce qui a été publié ou communiqué de 1995 à 2017.
Onze études ont pu être inclues dans l’analyse. Le nombre de participants varie de 21 à 1 975. Résultats : 73% des études rapportent une préférence pour les tests sanguins, et 17% pour le test oral (dont 2 au Kenya). La raison de la préférence au tests sanguin est liée à la perception d’une meilleure efficacité (NDR : on peut difficilement penser que ce manque de confiance dans les tests oraux n’est pas véhiculée par les soignants…), et pour le test salivaire, l’absence de douleur lors du prélèvement.
Les résultats de cette analyse sont tout de même à prendre avec précautions car les méthodes d’enquête sont très différentes d’une étude à l’autre, (NDR : et la question est plus de savoir quelle est la place potentielle des auto-tests oraux, en complément des auto-tests sanguins, dans l’arsenal du dépistage, plutôt que de vouloir les comparer frontalement entre eux…)
Comment améliorer le dépistage du VIH en population générale dans un contexte d'épidémie mixte ? Résultats préliminaires de l’étude DOD-CI (ANRS 12323) en Côte d'Ivoire
Maxime Inghels, CEPED, Paris
La Côte d’Ivoire a une forte épidémie dans les populations clés et plus limitée dans la population générale (prévalence générale de 3,7%).
L’étude DOD-CI a estimé les opportunités manquées de proposition de test et les démarches de test inabouties dans la population générale, à partir d’une enquête nationale téléphonique selon une sélection randomisée de personnes parmi les 16-59 ans.
Près de 4 000 personnes ont été enquêtées. Seulement 45% des hommes et 60% des femmes avait déjà fait un test de dépistage dans les 5 dernières années, mais ceux qui se sont fait tester l’ont fait récemment (le dernier test date en moyenne de 9 mois), ce qui montre probablement les premiers fruits d’une relance récente de la politique de dépistage.
Pour ceux qui ne se sont pas fait dépister, 16% des femmes et 15% des hommes ont interrompu leur démarche de test volontaire en cours de route (démarche inaboutie), essentiellement par peur du résultat, par manque de temps ou devant une file d’attente trop importante au site de dépistage.
La grossesse et le mariage peuvent être des occasions de dépistage : 66% des hommes qui se sont rendu dans les centre prénataux n’ont pas eu de proposition de tests, ainsi que 26% des femmes enceintes. Près de 70% des personnes ayant consulté pour IST ne se sont pas vues proposées de test.
Les occasions manquées et les démarches inabouties sont donc nombreuses (plus du 1/3 de la population enquêtées) : la marge d’amélioration dans l’application des recommandations nationales est donc importante !
Provision of Isoniazid Preventive Therapy to People Living with HIV in Swaziland: A Retrospective Cohort Study
Utilisation de l’INH en traitement préventif de la tuberculose ches les patients VIH+ au Swaziland
Pasipamire Munyaradzi, Ministère de la santé, Swaziland
 Au Swaziland, la prévention de la tuberculose maladie (TB) par l’INH chez les patients VIH+ a été initiée en 2010, du fait d’une co-infection VIH-TB de 71%. Au Swaziland, la prévention de la tuberculose maladie (TB) par l’INH chez les patients VIH+ a été initiée en 2010, du fait d’une co-infection VIH-TB de 71%.
En 2013, seulement 10% des patients ayant une indication d’INH étaient effectivement mis sous traitement. L’objectif de cette nouvelle étude est de mesurer l’utilisation de l’INH et d’étudier les difficultés d’implémentation.
Une étude de cohorte rétrospective a été réalisée sur 11 sites en novembre 2015, afin de savoir si le screening de la TB était bien réalisé, si en présence d’une indication à l’INH elle était bien mis en place.
Résultats : l’étude a porté sur 1 760 patients, dont 1 710 ont bénéficié du screening « OMS » de TB (présence de : fièvre, toux, amaigrissement, sang dans les crachats, sueurs nocturnes ou dyspnée) ; une fois éliminées les tuberculose actives, 1 721 patients auraient dû bénéficier d’une prophylaxie par INH, qui a été prescrite à seulement 130 : 6.5% des patients screenés négatifs, 10% des patients screenés positifs mais dont l’évaluation n’avait pas retenu de tuberculose et 18.5% des patients ayant un antécédent de tuberculose traitée.
Le fait d’avoir déjà fait une tuberculose traitée avec succès était un facteur d’accès à l’INH, ce qui est un peu à l’opposé du bon sens, ces patients étant finalement les moins à risque de développer une tuberculose maladie lors de la mise sous traitement antirétroviral…
Rapid Scale-Up of Voluntary Medical Circumcision in Zambezia, Mozambique: Four Years of Program Outcomes
Mise oeuvre rapide d'une politique de circoncision masculine volantaire dans la région de zambezia, Mozambique : résultats d'un proigramme de 4 ans
Soares Linn Juliana, ICAP, Colombia University, USA
Afin d’avoir un vrai impact sur l’épidémie, il faudrait obtenir un taux de couverture en circoncision de 90% chez les hommes de 10 à 29 ans…
Pour que cela puisse se faire, il faut qu’il y ait à la fois une forte demande (et faut donc générer la demande…), une très bonne qualité de service pour l’intervention elle-même, et un suivi rapproché dans les suites.La prévalence de l’infection par le VIH dans la région de Zambezia au Mozambique est de 15,1%, et le taux de circoncision en 2015 était de 48%. Aujourd’hui, dans la population prioritaire des 15-29 ans, les taux de circoncision est proche de 90%, grâce aux campagnes menées ces dernières années.
Dans les campagnes de prévention menées par l’ICAP, la forte demande est générée par des campagnes intensives d’information ; base communautaire avec les « champions de la circoncision » (personnes circonscrites faisant la promotion de la circoncision masculine volontaire), au partenariat avec 4 associations communautaires, à l’implication des femmes pour mobiliser leur partenaire, des shows musicaux et théâtraux…
La très bonne qualité de service passe soit par une base de cliniques fixes, soit sur des cliniques mobiles, avec un dépistage systématique du VIH (mais non obligatoire pour être circoncis), un dépistage des IST, la fourniture et la promotion des préservatifs, le suivi régulier, la formation initiale et continue des personnes réalisant les circoncisions.
Le suivi montre tout de même un taux de perdus de vue de 26% à J7. Le taux de complication est très faible que ce soit en per ou post opératoire, inférieur à 0,01 et 0,1%.
Parmi les patients dépistés positifs (près de 1 000 pendant le programme), 96% sont référés à un centre de soins, et la confirmation d’un suivi et obtenue dans 85% des cas.
(NDR : pas certain que dans une conférence américaine, un orateur de la Colombia University se serait permis de s’adjuger le double de temps de parole que ce qui lui avait été accordé…)
Session de communications orales libres
Non-communicable diseases and HIV infection
Maladies non transmissibles et VIH
Prévalence des manifestations cardiovasculaires chez des adultes Ouest Africains infectés par le VIH sous trithérapie antirétrovirale à Abidjan
Ello Frédéric Nogbo, CHU Treichville, Abidjan, Côte d’Ivoire
Alors que le problème des maladies cardiovasculaires est de plus en plus évident chez les patients VIH+ du Nord, les données en Afrique sont très limitées. Afin de parer à cette insuffisance de données, une étude prospective avec paramètres biographiques, mesure de la TA, ECG, échographie cardiaque et echo-doppler des TSA a été menée chez les patients VIH+ sous traitement depuis > 12 mois.
Sur les 3 000 patients potentiellement concernés dans la cohorte, 278, dont 75% de femmes, ont pu participer. La prévalence du tabagisme est très faible, mais celle de la consommation d’alcool beaucoup plus élevée. Près de 50% étaient arrivés au stade Sida, avec des CDE4 à l’initiation des ARV à 234/mm3 en médiane ; l’antériorité médiane de traitement était de 7 ans, et 12% des patients étaient en 2nde ligne.
Sur l’ensemble, 119 patients n’ont aucune anomalie cardiovasculaire (43%). La prévalence des anomalies dites sévères est de 7,6%, avec des hypertension artérielles pulmonaires et des cardiomyopathies dilatées.
Les facteurs associés à la maladie cardiovasculaire sont l’âge (OR = 3) et un nadir bas de CD4 (OR=0.33 pour > 200 versus <200 CD4/mm3).
En conclusion, une évaluation cardiovasculaire devrait être réalisée assez systématiquement chez les patients VIH+ > 50 ans pour dépister les maladies cardiovasculaires, mais on se confronte au problème du cout du bilan (estimé à 120 000 CFA pour cette étude, soit 182€). L’influence importante du nadir de CD4 plaide pour un traitement le plus précoce possible, tel que recommandé par l’OMS depuis 2015.
Atherogenic Indices and Cardiovascular Disease Risk of Seropositive HIV Patients on Highly Active Antiretrovirals in Western Nigeria
Usman Saheed Opeyemi, Equitable Health Access Initiative, Lagos, Nigeria
Les scores de Framingham et les paramètres LDL/HDL ne sont pas spécifiquement validés dans les pays Africains. Une étude monocentrique a été réalisée dans l’état d’Ondo, où la prévalence générale de l’infection par le VIH est de 4.3%. Un score de Framingham, une mesure des paramètres lipidiques et la mesure des CD4 a été comparée dans trois populations : des patients infectés par le VIH sous traitement, des patients VIH+ non traités et un groupe contrôle non-VIH. Les critères de non-inclusion était le fait d’être déjà sous traitement anti-HTA ou d’être fumeur.
Les patients non-infectés ont un poids sensiblement supérieur aux patients VIH+, et l’ensemble des patients à plutôt un score de risque bas. Le niveau de CD4 des patients sous traitement est supérieur à celui des patients traités et proche de celui des patient VIH-. Le risque est légèrement supérieur chez les patients VIH+ traités que chez les non-traités et les témoins, ces deux derniers groupes ne présentant pas de différence. (NDR : Le fait que le traitement apparaisse ici comme le facteur de risque principal en terme cardiovasculaire et que des patients VIH+ non-traités avec des CD4 bas aient un risque comparable à une population VIH- pose la question de biais potentiels, qui ne peuvent pas être étudiés à partir de la communication).
Prévalence et facteurs associés aux pathologies cardiovasculaires chez les patients en succès virologique suivis au Centre de Traitement Ambulatoire (CTA) de FANN
Badiane Aboubakar Sidikh, CHU FANN, Abidjan, Côte d’Ivoire
Au Sénégal, on constate une avancée importante en termes d’accès aux ARV, mais peu de choses ont été réalisées dans le domaine des comorbidités cardiovasculaires ; certaines études montrent que les évènements CV représentent près de la moitié des comorbidités globales.
L’objectif de cette étude est de mesurer la comorbidité cardiovasculaire et d’analyser les FRCV des patient VIH+ suivis au CTA de l’hôpital de FANN et ayant une charge virale indétectable, sur une période allant de 2009 à 2014.
Sur l’ensemble des patients fréquentant le Centre de Traitement Ambulatoire (CTA), 758 dossiers ont pu être analysés. Les patients étaient âgés de 44,1 ± 10,6 ans en moyenne et le sexe-ratio montre une petite prédominance de femmes (0,52), les CD4 médian, sont à 549/mm3. Concernant les facteurs de risque cardiovasculaires, 1,7% des patients étaient diabétiques, 2,6% fumeurs et 10,3% obèses. Un peu moins de 10% des patients sont sous antiprotéases. L’HTA est présente dans 6.2% des cas, et 1.8% avaient une insuffisance cardiaque. Concernant les paramètres lipidiques, 25% des patients ont une hypercholestérolémie totale. 11% présentaient un LDL-C élevé (NDR : la notion « d’élevé » n’a pas été détaillée, il s’agit plus d’une valeur absolue que d’une valeur associée aux facteurs de risques).
En analyse multivariée, quatre facteurs de risque émergent pour la survenue des anomalies cardiovasculaires : le tabac (malgré la très faible prévalence de fumeurs dans la cohorte), l’âge > 52 ans, l’hyperlipidémie et des valeurs élevées de glycémie (NDR : rien d’original donc, mais la cohorte ne semble pas avoir étudié la question de la durée d’exposition au VIH non diagnostiqué, le nadir de CD4 et la durée du traitement antirétroviral).
Comparison of Lipid Profile and Glycosylated Hemoglobin Levels among HIV-infected and Non-HIV-Infected Individuals in Lesotho: A Community-based Cross-sectional Study
Comparaison des taux d'HbA1c et du profil lipidique des patients infectés et non-infectés par le VIH au Lesotho : étude transversale communautaire
Bernard Cerutti, Université de Genève, Suisse
Les paramètres glycémiques (HbA1c) et lipidiques ont été mesurés chez des patients VIH+ et chez des témoins VIH-, pris au sein du même foyer si possible, ou dans un foyer proche quand l’appariement n’était pas possible au sein du même foyer, en étant le plus proche possible du cas index VIH+ en termes d’âge et de genre. Cette étude est nichée dans une plus grande étude épidémiologique de dépistage à domicile (CASCADE) au Lesotho. Un peu mois de 280 cas index VIH+ ont été diagnostiqués et ont pu être appariés à 132 personnes non-infectées. L’âge médian de l’ensemble est de 41 ans, et près de 70% sont des femmes.
L’IMC médian est globalement élevé (NDR : l’épidémie majeure d’obésité en Afrique australe n’est pas une légende), plus élevé chez les femmes que chez les hommes, plus élevé chez les VIH- (28,1) que chez les VIH+ (24,5). Le taux d’obésité est de 25% chez les femmes et 6% chez les hommes !! Le taux Hb glyquée augmente avec l’âge et avec l’IMC, et 30,2% sont au dessus de la norme chez les hommes (sans différence entre VIH+ et VIH-) et 32.5% chez les femmes, plus élevé chez les VIH- que les VIH+. Un ratio élevé LDL/HDL e le ratio Chol. total/HDL étaient 15.5% et 16.4% respectivement, dans difference entre VIH+ et VIH-.
(NDR : si on peut être rassuré par le faible impact finalement de l’infection VIH sur les facteurs de risque cardiovasculaires chez ces patients non encore traités, on s’inquiète un peu pour la population générale en milieu rural au Lesotho !).
Predictors of Incident Hypertension amongst Adult Patients on Antiretroviral Therapy (ART) in Western Kenya: A 60-month Retrospective Multi-center Cohort at the Kenya AIDS Response Program
Facteur prédictifs d’HTA chez les adultes sous traitement ARV dans l’ouest du Kenya : cohorte rétrospective multicentrique sur 60 mois
Kairang'a Samson Kuhora, conférence des cardinaux catholiques, Nairobi, Kenya
Une cohorte rétrospective de 23 609 patients (85 093 patient-années) initiant un traitement ARV a été mise en place afin de mieux comprendre le risque cardiovasculaire et isoler des facteurs prédictifs.
Dans cette cohorte, on dénombre 67,5% de femmes, l’âge médian est de 36 ans, les CD4 médian à l’inclusion de 212/mm3.
A 60 mois, 9,5% des patients suivis ont développé une HTA (TAS > 140 mmHg ou TAD > 90 mmHg à trois visites consécutives), soit 2.7 cas/100 patient-années. Parmi les cas d’HTA, 55% étaient des femmes, l’âge médian au diagnostic était de 49 ans.
Les hommes paraissent avoir un risque supérieur aux femmes, une corrélation à l’âge existe (OR = 6,5 pour les > 50 ans versus 18-30 ans). L’obésité est également un facteur de risque de développer une HTA en analyse univariée, mais pas en multivariée, où le stade OMS évolué (III/IV versus I/II) et la maigreur paraissent des facteurs protecteurs. Les auteurs concluent qu’il faut surveiller son poids, faire de l’exercice (NDR : mais le facteur activité physique n’était pas étudié), prendre la tension et traitre les hypertendus. Cette dernière mesure ne va pas de soi, dans la mesure où les programmes d’accès aux antiviraux ne donnent pas accès aux antihypertenseurs, souvent hors de portée financière des populations les plus pauvres.
Jeudi 7 décembre
Session plénière
Unlocking the treatment cascade for Children
Faustin Kitetele, Kinshasa, RDC
En 2016, seulement 43 % des enfants qui en avaient besoin ont eu un accès aux ARV, alors que ce chiffre atteint 54% chez les adultes. Même si la mortalité et l’incidence du VIH pédiatriques baissent de façon continue, on assiste depuis quelques années à un plateau chez les adolescents. Les efforts réalisés en matière de prévention de la transmission mère-enfant (PTME) permettent de dire que l’on a évité plus de 2 millions d’infections pédiatriques depuis le début de l’épidémie. L’Afrique Centrale et de l’Ouest est particulièrement en retard en termes d’accès pédiatriques, à tous les points de la cascade : dépistage, lien au soins, mise sous traitement et succès thérapeutique. La couverture PTME varie de 12 à 95% d’un pays à l’autre et le dépistage des enfants qui ont « échappé » à la PTME reste très tardif. Le dépistage des plus grands enfants et des ados est problématique, notamment avec la question du consentement et de difficultés d’ordre légales.
Comment améliorer la cascade de l’enfant : il faut améliorer la PTME, améliorer la PCR néonatale (l’essai CHER a été le premier à montrer qu’un traitement ARV débuté avant la 12ème semaine réduisait la mortalité de 75%), augmenter les niveaux de diagnostic de l’infection chez les enfants. Il faut arriver à diminuer le nombre de perdus de vue et améliorer observance et rétention : chez les adolescents, le défi de l’observance est majeur ; le statut VIH est souvent pas ou mal dévoilé, il en résulte entre autre une forme d’auto-stigmatisation ; le faible accompagnement familial, la problématique du passage des services pédiatriques vers les services adultes est également soulevée (NDR : il serait peut-être temps de sortir de cette rhétorique de la difficulté spécifique d’un passage du service pédiatrique au service adulte pour les ados, alors que n’importe qui ayant été suivi 15 ans dans la même équipe et qui s’y retrouve a du mal à en changer, qu’il soit enfant ou adulte ! Il suffisait de voir les larmes couler dans le couloir du 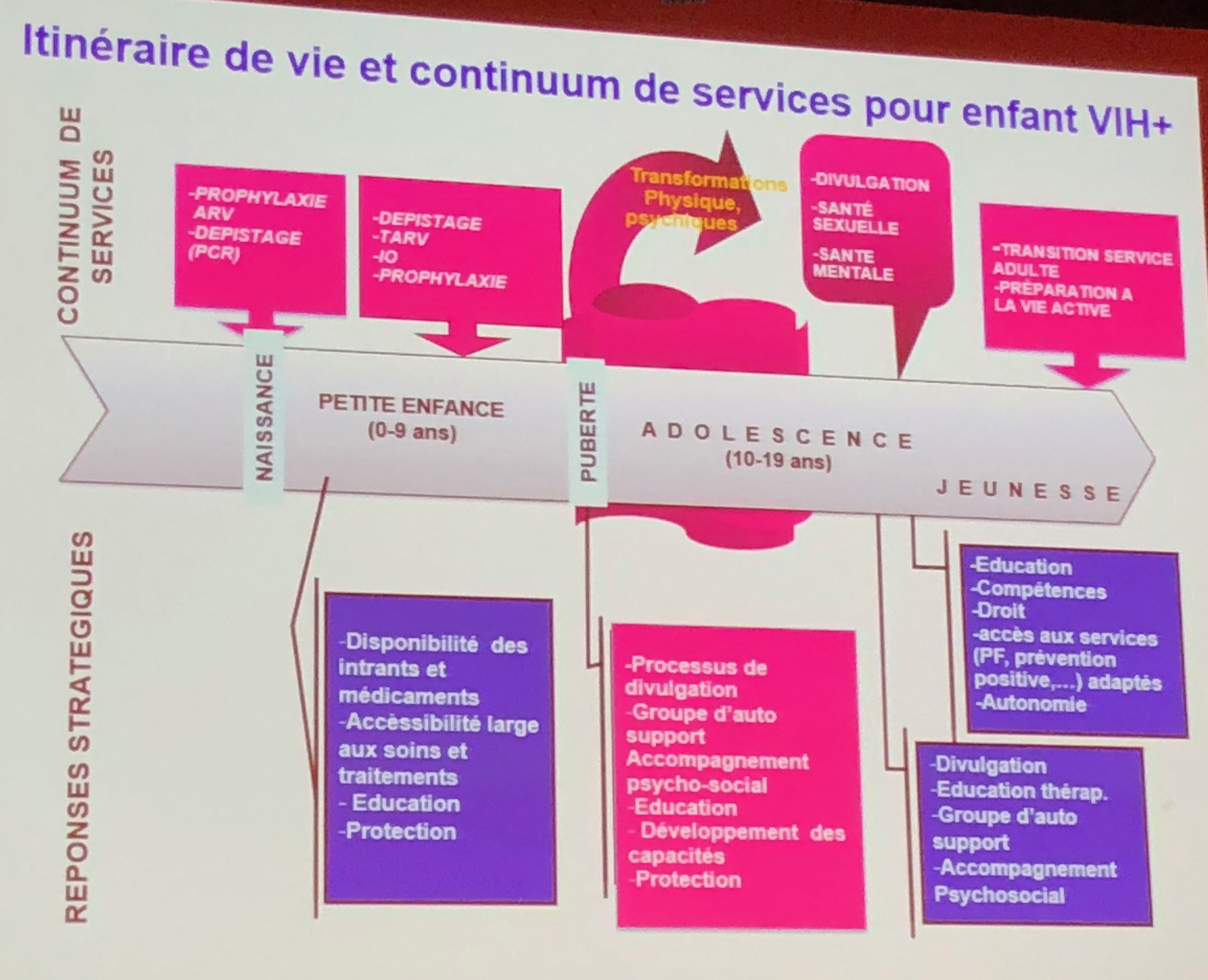 service de consultations quand mon chef annonçait à ses patients son départ à la retraite, et la moyenne d’âge était largement supérieure à 50 ans, on ne peut pas dire que c’était des grands ados… ! On ne compte pas les patients qui continue à venir nous voir après avoir déménagé à l’autre bout de la France, et pour ceux qui ont fait la démarche de changer d’équipe et que l’on reçoit, on sent des années après que c’est encore douloureux…). Il faut arriver à construire pour ces enfants des itinéraires et un continuum de service qui leur permettent de passer toutes les étapes difficiles (cf. schéma)... sans trop de difficultes. service de consultations quand mon chef annonçait à ses patients son départ à la retraite, et la moyenne d’âge était largement supérieure à 50 ans, on ne peut pas dire que c’était des grands ados… ! On ne compte pas les patients qui continue à venir nous voir après avoir déménagé à l’autre bout de la France, et pour ceux qui ont fait la démarche de changer d’équipe et que l’on reçoit, on sent des années après que c’est encore douloureux…). Il faut arriver à construire pour ces enfants des itinéraires et un continuum de service qui leur permettent de passer toutes les étapes difficiles (cf. schéma)... sans trop de difficultes.
Les connaissances sur le VIH et l’utilisation du préservatif lors des derniers rapports sexuels sont de bons indicateurs du niveau d’information des ados, et dans une étude récente menée en RDC, on constate une faible utilisation du préservatif au dernier rapport, des partenaires sexuels multiples et un nombre important de grossesses non désirées.
Dans une étude menée par l’UNICEF, sur la période 2008-2015, en rétrospectif 68% des enfants arrivent aux soins en stades avancés OMS III-IV. Dans un volet prospectif de la même étude, avec un dépistage actif de l’entourage des cas index, l’accès aux soins en stade III-IV diminue à 43%.
La dépression post-divulgation du statut sérologique est un phénomène sous-évalué, dont on connaît en partie les facteurs de risque : âge avancé à la connaissance du diagnostic, décès des parents, sexe féminin… Paradoxalement, alors que cette divulgation est un moment clé de la vie de l’enfant/adolescent, très peu d’outils d’aides standardisés existent, notamment pour les soignants francophones. L’approche impliquant les pairs-adolescents semble avoir un effet anxiolytique et un effet positif sur l’intégration dans les soins (NDR : l’orateur annonce 100% de rétention à 2 ans chez les ados pris en charge avec des pairs-éducateurs mais sans donner les chiffres sous-jacents, on veut bien croire au miracle mais on aimerait avoir un peu plus de détails…).
STIGMA AND DISCRIMINATION: A STRUCTURAL BARRIER TO ACCESS TO SERVICES AND RIGHTS
Stigmatisation et discrimination : une barrière structurelle à l’accès aux soins et aux droits
Madiarra Offia-Coulibaly, Alliance internationale contre le Sida
On manque cruellement d’outil de mesure de l’ampleur de la stigmatisation, mais des enquêtes existent et sont régulièrement mises à jour (NDR : télécharger le guide d'utilisation de l'index de stigmatisation des personnes vivant avec le VIH, en français).
Si l’on prend deux indicateurs simples comme commérage ou la honte, plus de 60% des patients peuvent s’en plaindre dans certains pays.
Les causes sont multiples: perception de la maladie et du virus, du fait de sa transmission sanguine et sexuelle, déficit d’information sur les questions de transmission, d’efficacité du traitement, pauvreté, interprétation 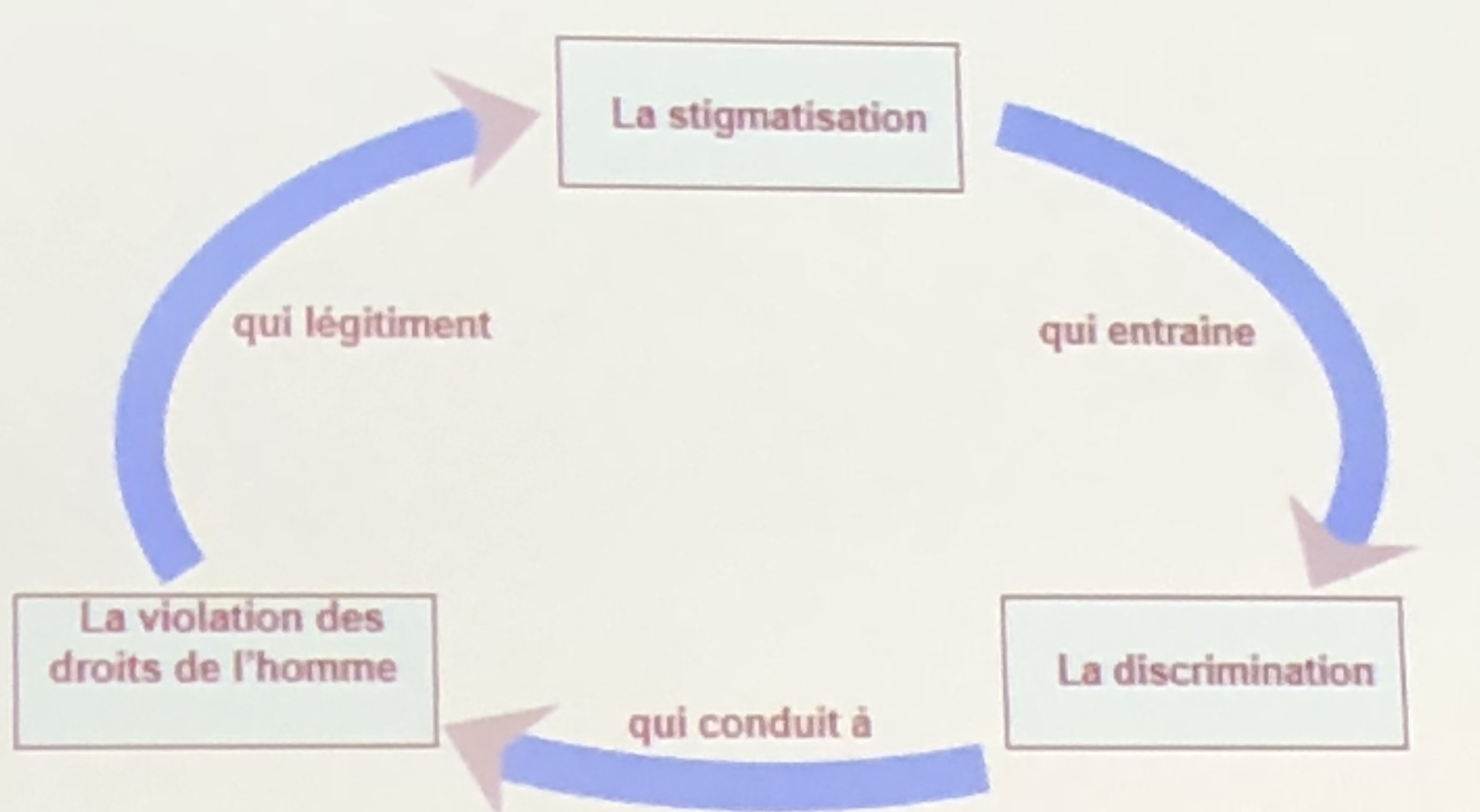 erronée des textes sacrés ou législatifs, auto-exclusion etc… Ainsi, un cercle vicieux de la discrimination peut être mise en évidence. erronée des textes sacrés ou législatifs, auto-exclusion etc… Ainsi, un cercle vicieux de la discrimination peut être mise en évidence.
Il existe des barrières au niveau communautaire qui vont entrainer des difficultés en terme de prévention : refus du dépistage du VIH, moindre recours aux services, partage retardé du statut « « je préfère mourir du VIH que de supporter la honte de la séropositivité »… De la même façon, une fois le diagnostic fait, cela va entrainer une moindre adhésion aux services proposés, des arrêts de traitement, l’arrêt du suivi…
Les barrières institutionnelles sont également nombreuses : il n’y a pas ou peu de politique de lutte contre les discriminations, et les agents de santé comme des administrations sont souvent mal formés. Une enquête récente de l’ONUSIDA montre que les HSH évitent les services de soins par peur de discriminations, variable d’un pays à l’autre : 40% au Burkina Faso contre 16% « seulement » au Lesotho.
Les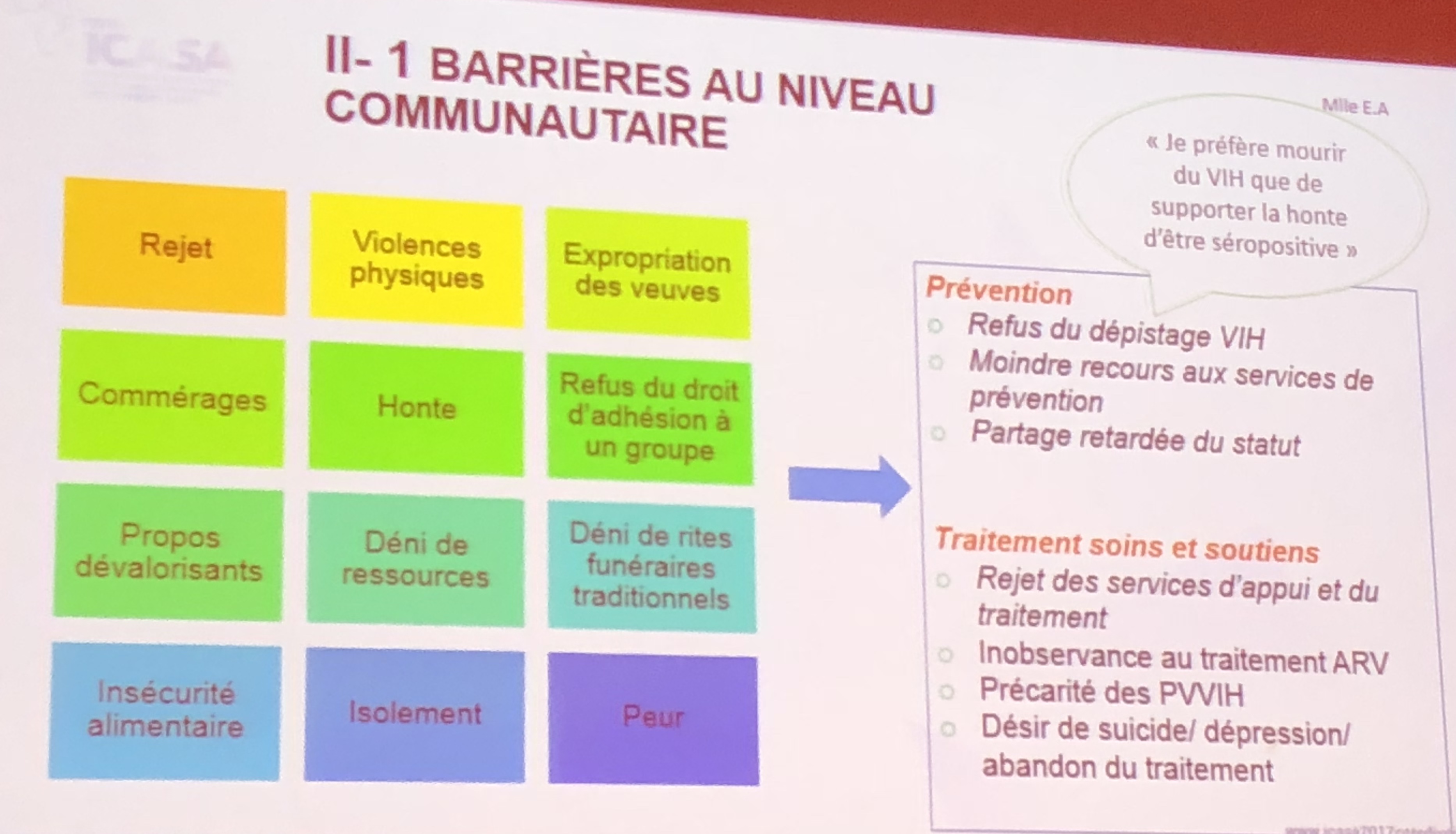 barrières juridiques sont nombreuses, avec notamment la criminalisation de la transmission de VIH, du travail du sexe, de l’usage de drogue, de l’homosexualité. Pour ces derniers, certaines lois vont jusqu’à pénaliser les personnes qui aident les homosexuel(le)s, stigmatisant ainsi également les communautés qui les soutiennent. Une quarantaine de pays limitent encore leur accès aux séropositifs VIH. Les femmes sont très mal protégées par la loi dans certains pays (propriété, héritage, exclusion de la scolarité en cas de grossesse, impossibilité de se faire dépister sans le consentement de l’époux…). Les procédures judiciaires sont exceptionnelles, car elles exposent encore plus les plaignants à la discrimination… barrières juridiques sont nombreuses, avec notamment la criminalisation de la transmission de VIH, du travail du sexe, de l’usage de drogue, de l’homosexualité. Pour ces derniers, certaines lois vont jusqu’à pénaliser les personnes qui aident les homosexuel(le)s, stigmatisant ainsi également les communautés qui les soutiennent. Une quarantaine de pays limitent encore leur accès aux séropositifs VIH. Les femmes sont très mal protégées par la loi dans certains pays (propriété, héritage, exclusion de la scolarité en cas de grossesse, impossibilité de se faire dépister sans le consentement de l’époux…). Les procédures judiciaires sont exceptionnelles, car elles exposent encore plus les plaignants à la discrimination…
L’ONUSIDA propose 7 programmes-clés pour limiter la stigmatisation :
- Formations des travailleurs de la santé aux droits de l’homme et à l’éthique médicale. En Côte d’Ivoire par exemple, un document de politique de santé en milieu carcéral a été mis au point et permet un meilleur accès aux soins dans les 34 prisons du pays. Un document à destination des prestataires de soins concernant la santé des HSH a également été produit
- Programme d’information juridique
 Programmes visant à fournir de l’assistance juridique Programmes visant à fournir de l’assistance juridique- Programme de sensibilisation des législateurs et agents d’application de la loi. En Côte d’Ivoire, une association de travailleuses du sexe a conclu un partenariat avec un commissariat local pour limiter les incarcérations abusives et permettre de disposer de points focaux pour rapporter les violences subies
- Programmes de surveillance, de réforme des lois, règlements et politiques relatifs au VIH.
- Programmes de lutte contre la discrimination à l’égard des femmes et des filles dans le contexte du VIH.
- Programmes visant à réduire la stigmatisation et la discrimination liée au VIH : Engagement des leaders religieux, artistiques, communautaires et célébrités, mesure de la stigmatisation, mobilisation et soutien des pairs, utilisation des médias, discussion et interactions de groupes impliquant des PVVIH.
Une campagne nationale de lutte contre la discrimination a été lancée en Côte d’Ivoire en décembre 2017 pour « positiver » l’image des séropositifs, pour en sortir de l’image du séropositif cadavérique, d’autant plus que la dernière enquête réalisée dans le pays a montré une auto-stigmatisation proche de 50%. Cette campagne vise notamment à positiver l’image des femmes séropositives dans la société.
Session de communications orales libres : élimination de la transmission mère-enfant du VIH
Effectiveness of Prevention of Mother-to-Child Transmission in Reducing HIV Incidence in Western Kenya
Efficacité de la prévention de la transmission mère-enfant dans la réduction de l’incidence du VIH au Kenya
Oyawa Ibrahim Matete, KEMRI-CIPDCR, Kenya
L’objectif d’éliminer la transmission du VIH de la mère à l’enfant à l’horizon 2020 reste un peu éloigné dans certains pays.
Une étude rétrospective transversale réalisée de 2014 à 2016 s’est intéressé au dépistage chez les enfants < 18 mois et à l’incidence de l’infection par le VIH Les résultats montrent qu’au cours des 3 années de l’enquête, une diminution progressive de l’incidence de l’infection par le VIH est constatée, associée à une augmentation progressive du nombre d’enfants dépistés. Le nombre d’enfants testés passent de 8 000 en 2015 à 14 000 en 2016, L’incidence qui était de 6.9% en 2014 diminue à 3.3% en 2016. Le taux d’enfants VIH+ diagnostiqués ensuite suivis et traités passe de 54 à 83%. On peut donc considérer qu’il existe une amélioration nette mais récente, et que l’objectif de l’élimination de la TME au Kenya nécessitera encore quelques efforts…
Evaluation du Passage du Lopinavir/r dans le lait maternel et prédiction des quantités ingérées par le nourrisson allaité: étude chez la Femme au Mali
Oumar Aboubacar Alassane, Bamako, Mali
Le risque de transmission mère-enfant du VIH est élevé en dehors de la prise d’un traitement antiviral, et celui-ci est donc « obligatoire », que ce soit au moment de la grossesse ou au moment de l’allaitement (principe de l’allaitement protégé).
En parallèle, il existe peu de données sur l’exposition des enfants aux antirétroviraux via l’allaitement.
Neuf femmes infectées par le VIH-1 recevant un traitement à base de lopinavir/r-AZT-3TC qui est le traitement de 2nde ligne de référence. Sept femmes avaient une CV indétectable ont été inclues, et les enfants ont été suivis à M1, M3 et M6. Tous les enfants ont reçu 6 semaines de névirapine après la naissance. Si on mesure bien des taux thérapeutiques chez les mères, le lopinavir est indétectable chez l’enfant dans tous les cas. Quand on mesure la concentration dans le lait maternel, les taux sont de 0,23% par rapport à la dose thérapeutique recommandée, ce qui confirme le très faible passage dans le lait maternel, ce qui va bien avec l’absence d’effets secondaires digestifs répertoriés. (NDR : Par contre le nombre d’anémie devrait inciter à doser l’AZT !!). Une autre étude avec le dosage de l’efavirenz pour des patients en 1ère ligne a également été réalisée, les résultats sont en cours d’analyse.
Elimination of Mother-to-Child Transmission of HIV (eMTCT) in Western Nigeria: How Far Have We Gone?
Elimination de la transmission mère-enfant dans l’ouest du Nigeria : où en sommes-nous ?
Agboola Ganiyu Babatunde, Equitable Health Access Initiative, Nigeria
Cuba a été le 1er pays à éliminer la transmission mère-enfant du VIH, probablement bientôt rejoint par la Thaïlande, l’Arménie, la Biélorussie… Le Nigeria a-t-il des chances de rejoindre ce club dans les années à venir ? C’est mal parti, du fait qu’un tiers des transmissions mère-enfant du VIH dans le monde en 2016 ont eu lieu au Nigeria, compte tenu du très faible accès au dépistage et au traitement.
Cette étude a porté sur 200 enfants (NDR : ce très petit chiffre, dans un pays qui compte 3,5 millions de séropositifs, a été vivement critiqué pendant la discussion). La moyenne d’âge était de 13,8 ;. 44% des femmes étaient sous traitement avant la grossesse, 54% ont été mises sous traitement pour la grossesse et 2% n’ont pris aucun traitement. Les femmes traitées étaient toute en première ligne avec INNTI ; L’allaitement maternel exclusif est de 97%. Tous les enfants sont vivant à la fin de l’étude et 3 sont infectés (1.5%). (NDR : on en conclu que dans cette toute petite étude pilote à l'échelle d'un pays massivement concerné par le VIH, une PTME de qualité est faisable... il ne reste plus qu'a dépister les femmes enceintes et les inclure dans les programmes de traitement précoce !)
Garantir le succès de la PTME chez les femmes enceintes par l'implication de leurs conjoints : exemple des visites des ménages initiées par les Sages Femmes du Centre SAS
Koffi Hyacinthe, Centre Solidarite Action Sociale, Bouaké, Côte d'Ivoire
La stratégie du centre SAS est l’approche familiale, en partant d’un sujet index pour une prise en charge globale de toute la famille. Les deux sages-femmes du CSAS visitent les femmes enceintes qui n’ont pas dévoilé leur statut afin de sensibiliser les maris. Elles abordent de façon plus large les questions habituellement discutées au CSAS en consultations prénatales (CPN), de planification familiale, encouragent le conjoint à participer aux activités du centre. Le fait qu’il s’agisse des sages-femmes facilite la rencontre avec le conjoint car on est centré sur la maternité, ce qui « rassure » les maris au 1er abord, et permettra d’aborder des questions concernant bien plus l’homme, en confiance, dans un second temps, et d'essayer de l'amener au dépistage. En 2016, 78 conjoints ont pu être sensibilisés, et 25 ont accompagné leur femme au CSAS (contre 8 deux ans plus tôt), 35 ont participé aux frais de santé de leur épouse, 20 ont participé aux groupes de paroles (NDR : on ne sait pas combien d’homme se sont in fine fait dépisers ? Par ailleurs le titre de la présentation est un peu trompeur car elle s’est essentiellement intéressé au devenir des hommes, sans s’intéresser aux issues de PTME).
Prise en charge psychologique des travailleuses du sexe suivies en PTME dans le cadre de la dispensation communautaire des ARV au sein du district de santé de Nkoldongo (Yaoundé) : expérience de d’EVICAM
Mboudjieka Mboupda Bebelyne Michele, Evicam, Yaoundé, Cameroon
Vingt-sept travailleuses du sexe féminines (TSF) ayant un désir de procréation ont participé à un programme de sensibilisation. 15 femmes ont participé à tous les groupes de paroles, dont 14 étaient considérées comme très observantes. De la même façon le partage du statut sérologique est associé à une très bonne observance. Les femmes qui ne participent pas ou rarement aux groupes de parole ont des taux d’observance beaucoup moins élevés.
(NDR : La participation active au groupe semble donc associée à la bonne observance, mais il est difficile de savoir dans quel sens se fait le lien de causalité… )
Sessions Antirétroviraux
A Fixed Dose Combination of Elvitegravir, Cobicistat, Emtricitabine, Tenofovir Disoproxil Fumarate for the Initial Treatment of HIV-2 Infection: 48 Week Results from Senegal, West Africa
Stribild™ dans le traitement des infections à VIH-2 : résultat à S48 au Sénégal
Ba Selly, CHUN de Fann, Service des Maladies Infectieuses et Tropicales, Dakar, Sénégal
Cette étude concerne 30 patients infectés par le VIH-2, en initiation de traitement avec des CD4 < 750/mm3 ou un stade OMS II-IV. Les critères de non-inclusion étaient essentiellement la tuberculose et la grossesse.
Au total, 35 patients ont été screenés, 30 sélectionnés, dont 80% de femmes, dont l’âge moyen était de 49 ans ; 73% des patients étaient en stade I-II. Un seul patient a une CV détectable à M6, avec l’émergence de résistance, mais 25 patients avaient déjà une CV indétectable à l’inclusion, sans aucun traitement antiviral. Le gain de CD4 à 6 mois est de l’ordre de 150/mm3. La tolérance paraît bonne. Cette combinaison pourrait donc être une bonne alternative aux régimes à base d’antiprotéases pour le VIH-2.
25-Month Longitudinal Analysis of Viral Load Response, Adherence, and Drug Resistance Mutation Patterns in West-African Children Initiated on ART before the Age of Two: the MONOD ANRS 12206 Cohort
Evolution de la réponse biologique et de l’observance au cours des 25 premiers mois de traitement chez les enfants de moins de 2 ans : cohorte ANRS MONOD
Dr Désiré Dahouro, Centre Muraz, Bobo Dioulasso, Burkina Faso
Dans un contexte d’accès universel des enfants aux ARV, il est utile de disposer d’outils permettant de mieux évaluer l’observance. L’objectif de l’étude est de mesurer la réponse virologique d’une part et de corréler réponse et observance d’autre part. il s’agit d’une sous-étude de l’étude MONOD (ANRS 12206), qui a eu lieu sur les sites de Ouagadougou et Abidjan : 156 enfants ont été inclus, avec une charge virale moyenne de 6 log à l’inclusion. Elle baisse de 3 log en moyenne à 6 mois, puis il existe une phase de plateau. 70% des enfants ont une CV indétectable à 6 mois, et 75% à 25 mois.
L’observance était mesurée via un questionnaire à la personne en charge de donner les médicaments (portant sur les 4 derniers jours de prise), et le respect des RDV mensuels.
Quatre profils d’évolution peuvent être caractérisés : les enfants à CV indétectable dès le 3ème mois et CV restant ensuite toujours indétectable jusqu’à la fin de l’étude ; un groupe avec une diminution plus progressive de la CV, avec une indétectabilité obtenue tardivement ; un groupe où la CV est restée supérieure à 500 cop/mL pendant tout le suivi ; et enfin un groupe avec une évolution initialement favorable de la CV mais une réascencion au bout de quelques mois. Il existe une corrélation entre prises manquées, RDV manqués et échec virologique.
La fréquence des résistances primaires est extrêmement élevée : 24% des virus présentent une résistance primaire à au moins un INTI et 41% pour les INNTI. Cette étude vient encore renforcer l’importance d’utiliser une molécule à barrière génétique élevée lors de l’initiation des traitements ARV chez l’enfant, et de n’a pas utiliser les INNTI majoritairement utilisés chez les mères.
Douze mois d'efficacité d'un traitement antiretroviral de 3è ligne à base de Darunavir/Ritonavir et Raltegravir chez des adultes VIH+ en échec de 2è Ligne en Afrique Subsaharienne, ANRS 12269, THILAO
Moh Raoul, Département de Dermatologie et Maladies Infectieuses, Université Felix Houphouët Boigny, Abidjan, Côte d'Ivoire
L’étude Thilao a débuté en mars 2013 et la dernière visite a été réalisée en aout 2016, dans un contexte d’accès "rationné" aux 3èmes lignes de traitement ARV en Afrique de l’Ouest. L’étude est concue en deux phases, chez des patients en échec de 2nde ligne : lls suivaient d’abord un programme intensif de renforcement de l’observance de 3 mois. En cas de diminution significative de la CV (-2 log ou < 400 cop/mL) le patient gardait son traitement de 2nde ligne, sinon il passait en traitement de 3ème ligne avec DRV/r, raltegravir et 2 INTI. L'hypothèse de travail était que 33% des patients pourraient rester en 2nde ligne après le renforcement de l'observance.
Dans la première phase, 5 patients sont décédés, 130 patients sont restés en 2nde ligne (soit 66%, deux fois plus qu'escompté dans l'hypothèse de départ) et 63 seulement sont passés en 3ème ligne : on voit donc que le renforcement de l’observance a été deux fois plus efficace qu’escompté. Ultérieurement, 5 patients restés en 2nde ligne sont passés en 3ème ligne du fait d’une réascencion de la charge virale.
Près de 80% des patients passés en 3ème ligne étaient en stade OMS III-IV, étaient restés 3 ans en moyenne en 1ère ligne et 3 ans également en 2nde ligne ; 85% présentait (a postériori) une résistance à au moins une molécule. En intention de traiter, un peu plus de 50% des patients ont une CV indétectable, un peu plus de 60% en per-protocole. 4 patients en 3ème ligne sont décédés pendant la période d’étude ; 11 patients n’ont jamais eu une CV indétectable après le passage à la 3ème ligne, 10 ont eu une CV indétectable puis un rebond avec échec. Parmi les échecs virologiques, un seul patient à une résistance au RLT et 2 au DRV/r. Il est donc probable que ces patients en échecs de 3ème ligne soient surtout dans des difficultés d’observance.
Cette communication sur l’essai THILAO a été suivie d’une seconde dans une autre session, autour du processus de renforcement de l’observance :
Efficacité du renforcement de l'observance chez les patients en échec virologique de traitement de 2nde ligne à base d'inhibiteur de protease, ANRS 12269, Etude THILAO
Moh Raoul, Abidjan, Côte d'Ivoire
Dix mesures de renforcement ont été proposées, neuf d’entre elles étaient optionnelles, au choix du patient : aide d’un proche, visites plus fréquentes dans le centre, appel hebdomadaires, SMS, adaptation du traitement pour en faciliter les prises, pilulier (plébiscité à 93%), alarme sur le téléphone portable (74%), visite mensuelle à domicile (54%), groupe de parole. L’éducation thérapeutique était quant à elle obligatoire. Certains patients ont choisis des mesures multiples : 24% ont choisis 6 mesures
Pour 76% des patients, lors de l’analyse rétrospective des génotypes à l’inclusion, le fait de les maintenir en 2nde ligne était le bon choix car le niveau de résistance global était faible (au moins deux molécules sensibles sur les 3 reçues); par contre, pour 24% des patients laissés en 2nde ligne, l’analyse des résistance plaide pour un passage d’emblée en 3ème ligne, et pour ceux-là il était peu probable que le renforcement de l’observance soit totalement efficace.
Suivi virologique des patients adultes infectés par le VIH à l'Hôpital Général de Référence de N'Djaména
Mad-Toïngué Joseph, Hôpital Général de Référence Nationale, N'Djaména, Tchad
La prévalence du VIH au Tchad chez l’adulte est estimée à 1,6%, soit environ 100 000 personnes, dont 40% sont sous antirétroviraux, distribués dans 90 sites de dispensation, mais un seul site propose la mesure de la charge virale (CV) plasmatique, et ceci de façon aléatoire en fonction des soucis techniques et d’approvisionnements. Depuis avril 2017, les charges virales sont tout de même réalisées en continue.
Toutes les personnes sous ARV depuis > 6 mois qui recevaient leurs ARV à N’Djamena ont été inclues de façon prospective dabs cette étude. Les prescripteurs devaient compléter une fiche de renseignement spécifique, et les prélèvements étaient tous réalisés à l’hôpital de jour de l’hôpital général. Les données étaient transmises au service de maladies infectieuses.
Pour les 450 patients ayant eu une demande de charge virale, 301 correspondaient aux critères d’inclusions : 73% de femmes, d’âge médian de38 ans ; 90% des patients recevaient des ARV depuis > 5 ans, un peu moins de la moitié des patients avaient des CD4 > 500/mm3. Les traitements majoritaires sont l’association EFV-FTC-TDF (45%) et NVP-3TC-AZT (40%) ; 11% des patients étaient en 2nde ligne avec une IP (ATV/r ou LPV/r).
La charge virale est indétectable (<40 cop/mL) pour 49 % des patients seulement ; 15% ont une CV > 100 000 cop/mL ; 53% des patients en 2nde ligne ont une CV> 100 cop/mL, sans accès aux traitements de 3ème ligne actuellement. Globalement 40% des patients adressés pour réalisation d’une charge virale peuvent être considérés comme étant en échec virologique virologique. (NDR : on sait qu’en cas de pénurie de charge virale, ce sont les patients qui posent le plus de problèmes qui sont adressés pour la réalisation du test quand une fenêtre de disponibilité s’ouvre, surtout dans un système très centralisés. On peut espérer que ces 40% d’échecs ne sont pas issue d’un échantillon représentatif des patients traités au Tchad).
Superior Efficacy of Dolutegravir (DTG) Plus 2 NRTIs Compared with Lopinavir/ritonavir (LPV/r) Plus 2 NRTIs in Second-Line Treatment: 24 Week Interim and Sub Group Analyses from the DAWNING Study
Efficacité supérieure du Dolutegravir + 2INTI compare au Lopinavir-R plus 2 INTI en traitement ARV de 2nde ligne : analyse intermédiaire et de sous-groupes à 24 semaines de l’étude DAWNING
Brown Dannae, ViiV Healthcare, Abbotsford, Australia
Dawning est une étude ouverte internationale comparant deux traitements de 2nde ligne après échec (CV > 400 cop/mL) d’une première ligne comportant un non-analogues nucléosidique. L’association dolutegravir (DTG) + 2 INTI est comparée au régime de seconde ligne recommandé par l’OMS avec Lopinavir/r et 2 INTI également.. L’investigateur avant le libre choix des INTI sous réserve que le génotype à la pré-inclusion montre une sensibilité à au moins l’un des deux proposés.
A S24, parmi les 624 patients inclus, 82% des patients du groupe DTG ont une charge virale indétectable contre 69% dans le groupe LPV-R. Il y a moins d’émergence de résistances dans le groupe DTG (en pratique, aucune, ni aux INTI utilisés nui au DTG). La meilleure tolérance dans le groupe DTG est essentiellement liée à moindre nombre d’évènements digestifs que dans le groupe LPV. Quel que soit les sous-groupes analysés (CV élevés, CD4 bas, nombre d’INIT actifs dans le régime de base), les résultats restent identiques. (NDR : cette étude vient de nouveau poser la question de la place du dolutégravir dans les pays à ressources limitées, et pour ceux que cela intéteressent, lire l'article d' A. Phillips et al. parue dans le Lancet HIV début décembre et l'éditorial associé)
Prevalence of HIV Drug Resistance at 12 Months after ART Initiation among ART Patients in Swaziland
Prévalence des résistances du VIH 12 mois après l’initiation du traitement au Swaziland
Pasipamire Munyaradzi, Swaziland National AIDS Program
Pour une population d’un million d’habitants, le Swaziland paie un lourd tribu au VIH : une prévalence de 27% et une incidence de 1,5% par an chez les plus de 15 ans…Dans ce contexte, la question de la résistance primaire est importante. Une étude de cohorte prospective a été mise en place sur la période 2012-2013 ue surveillance de l’émergence de résistances virales, qui concernait les patients adultes en indication de traitement ARV, dans 4 hôpitaux, avec un échantillon de 130 patients par site. Une charge virale avec recherche de résistance était effectuée 12 mois après l’initiation du traitement ou avant en cas de suspicion d’échec clinique.
Sur les 362 prélèvements réalisés, 45 avaient une CV détectable et 43 ont pu être séquencés : 24 avait au moins une résistance aux ARV (6,6% de l’échantillon total) : 19 (5%) des virus étaient résistant à tous les INNTI, 3 à tous les INTI sauf l’AZT, et 5% étaient résistant à au moins 8 ARV.
Les mutations les plus communes sont les K103N, V106M, E138A pour les INNTI, et la M184V et la K65R pour les INTI. Près de 50% des souches sont hautement résistantes à la NVP et l’EFV, mais l’etravirine reste au moins partiellement efficace dans la plupart des cas.
Preliminary Results of Evaluation of the Use of GeneXpert HIV-1 Qual Assay for Decentralized Early Infant Diagnosis
Résultats prémiminaire de l’utiisation du GeneXpert VIH-1 dans la decentralization du diagnostic pour les nourrissons
Kapumba Blessings, Mèdecins Sans Frontières, Blantyre, Malawi
Au Malawi, les machines GeneXpert vont être installés de façon décentralisée pour le diagnostic de la tuberculose (diagnostic génotypique et recherche de résistances de bases lors de la même manipulation, qui ne nécessite que quelques heures entre prélèvement et résultat). Or cet équipement est aussi en capacité de mesurer des charges virales VH-1 (il suffit de changer la cartouche de recueil du prélèvement). La mise à disposition de ces machines de diagnostic rapide permettrait potentiellement de réduire les délais de rendus de résultats, qui dépassent 2 mois avec le système centralisé actuel. L’idée de de cette étude est de tester la faisabilité, l’impact et le coût de ma mise en place d’une plateforme GeneXpert pour la réalisation des tests VIH des nouveaux-nés en milieu rural au Malawi, dans le cadre d’un projet de décentralisation de MSF. Six sites ont été sélectionnés, trois poursuivant le suivi sur un mode centralisé en envoyant les buvards vers un site disposant d’une machine Abbott RT2000, et 3 disposant d’un suivi local avec GeneXpert et Abbott RT2000.
Les résultats intermédiaires de 578 enfants testés dans le programme renforcé (GeneXpert + Abbott RT2000) entre mai 2016 et mai 2017 sont disponibles : 99% des mères étaient sous ARV mais 23% avaient une CV > 1 000 cop/mL. 18 enfants ont été infectés (2,33%) sur les sites conventionnels et 3,75% sur les sites renforcés
Le seul facteur associé en analyse multivarié est la charge virale de la mère (OR = 4,5, > 1000 versus <1000 cop/mL).
Sur les sites renforcés, le GeneXpert permet de rendre les résultats en 5 jours, contre 70 jours avec l’Abbott RT2000. La sensibilité du GeneXpert est de 100% comparée à l’Abbott RT2000, et la spécificité est de 99,8%: 3 enfants étaient négatifs en Abbott et positifs en GeneXpert, dont deux se sont avérés séronégatifs sur les contrôles ultérieurs, et un n’a pu être retrouvé. Quatre enfants diagnostiqués positifs sont décédés en attendant le résultat du test Abbott et sans avoir débuté leur traitement ARV, ce qui laisse à penser que le délai de rendu de résultat à vraiment une importance.
La spécificité et la sensibilité du GeneXpert permettent d’envisager un accès plus élargi à cette technique, et une réduction importante des temps de rendu de résultats, sans cout supplémentaire important (étude coût-efficacité en cours) compte tenu du déploiement des GeneXpert dans le cadre de la tuberculose.
_____
FIn de la chronique ICASA 2017 (le congrès se poursuit encore trois demi-journées). L'impression globale est que l'on manque un peu d'idées nouvelles, et que l'on s'éloigne, notamment dans le domaine de la prévention, de la question strico-sensu du VIH et des IST pour aller vers une approche plus holistique de la santé sexuelle... Et côté organisation, qu'un congrès en Afrique de l'Ouest, c'est beaucoup plus folklo qu'un congrès en Afrique de l'Est ou Australe, avec ses avantages (vive l'imprévu et le bricolage de dernière minute !) et ses inconvénients (Euh... c'est comment une session où les modérateurs sont tous absents et les orateurs pas tous présents ?

Rendes-vous pour les chroniques de la CROI 2018, qui se tiendra à Boston du 4 au 7 mars : on va ressortir le bonnet et les moufles...
|
