
Les chroniques indépendantes du COREVIH-Bretagne, avec de vrais morceaux d'argent public dedans... !
Nous revoici à Boston pour la 25ème édition de la CROI. Pas de froid polaire cette année, on pourra traverser la rue sans avoir à s'habiller en Eskimo...
Judith Currier, présidente de cette 25ème édition, a néanmoins plaidé en introduction pour que la CROI retourne dans le Sud-Ouest des Etats-Unis, dans un endroit un peu plus chaud q ue Boston (cette année) ou Seattle (l'an dernier… et l'an prochain). Un petit historique pour rappeler qu'à la première CROI de Washington il y a 25 ans, il n'y avait pas de smartphone, pas de PubMed, les ordinateurs "portables" pesaient rarement moins de 7 kg quand on avait la chance d'en avoir un… Côté sciences, la question à l'époque était plus de savoir quand passer dans une pratique de soins palliatifs, comment mieux traiter les infections opportunistes… et pas encore réellement sur les traitements antirétroviraux. ue Boston (cette année) ou Seattle (l'an dernier… et l'an prochain). Un petit historique pour rappeler qu'à la première CROI de Washington il y a 25 ans, il n'y avait pas de smartphone, pas de PubMed, les ordinateurs "portables" pesaient rarement moins de 7 kg quand on avait la chance d'en avoir un… Côté sciences, la question à l'époque était plus de savoir quand passer dans une pratique de soins palliatifs, comment mieux traiter les infections opportunistes… et pas encore réellement sur les traitements antirétroviraux.
Même si l'on ne dispose pas encore de vaccination, les 21 millions de personnes sous traitement sont là pour nous montrer les progrès de l'accès au traitement, mais l'avenir n'est peut être pas aussi clair qu'on le souhaiterait : les fonds sont plutôt à la baisse (le PEPFAR notamment), il y a moins de jeunes s'engageant dans la recherche sur le VIH, et finalement alors que le nombre de patients à prendre en charge ne fait que croitre, les moyens engagés dans la lutte contre le VIH paraissent plutôt en phase de stagnation, voire de régression.
Mais la dynamique scientifique est tout de même au rendez-vous cette année : plus de 1 000 communications, 54% (1061/1960) des propositions d'abstracts ayant été acceptées; il y a un peu plus de 4.000 inscrits dont 42% d'étrangers. L'Afrique n'arrive pas encore à dépasser 10% des abstracts soumis, alors qu'une grande partie des recherches actuelles se déroulent sur son territoire (mais beaucoup de communications comportent des auteurs africains, même si la communication n'est pas estampillée "Afrique"...).
On ne change pas les habitudes : quand le lien hypertexte est en rouge, c'est un accès direct au PDF de l'article cité. Ne pas hésiter à cliquer sur les liens, trouver les PDF et les mettre en ligne représente un boulot considérable :-).
Télécharger le booklet du programme complet (PDF, 16 Mo)
Télécharger le livre des résumés (PDF, Attention: 97Mo), lien valable jusqu'au 19 mars 2018.
Comme il n'est pas (humainement) possible de couvrir posters et sessions orales, vous pouvez trouver une sélection de posters cliniques impliquant des équipes françaises pour des patients suivis en France, notamment dans les 4 présentations concernant des cohortes issues des données Nadis via DATAID'S.
Session plénière d'ouverture - Dimanche 4 mars
THE POTENTIAL OF INTERNATIONAL COLLABORATIONS FOR HIV PREVENTION: STUDIES OF MOTHER-TO CHILD-TRANSMISSION
Julie M. Overbaugh, Fred Hutchinson Cancer Research Center, Seattle, WA, USA
Les premières études réalisées dans la cohorte d'allaitement maternel de Nairobi ont permis de décrire l'épidémiologie de la transmission mère-enfant post-natale dès la fin des années 1990 (Nduty et al. JAMA 2000), avec un taux de transmission de 20% à 6 semaines et 40% à 24 semaines, avec une sévérité particulière des infections précoces; mais les données de cette étude ont également permis de savoir si les enfants exposés et non infectés lors de l'allaitement sont protégés par les Ac transmis par la mère, que ce soit les Ac neutralisants ou les Ac ADCC.
Dans cette étude, la sélection de 72 enfants non infectés à la naissance a permis de comparer les niveau c'Ac chez les enfants non-infectés par l'allaitement (51) à ceux des enfants infectés (21). On ne retrouve pas de différence pour les Ac neutralisants, et une différence mais non statistiquement significative pour les Ac ADCC. Chez les enfants qui s'infectent, le niveau d'Ac ADCC est prédictive de la mortalité : plus le niveau d'AC est élevé, moins la morbi-mortalité est importante.
De multiples études ont été publiées sur le sujet, avec des corrélations très variables… Dans la Cohorte BAN du Malawi, les résultats sont plutôt inverses (Ghulam-Smith mBio8, 2017) avec des Ac ADCC élevés chez les mères qui transmettent. La particularité de la plupart des études et de s'intéresser surtout aux Ac des mères plus qu'à ceux des enfants.
Dans la cohorte de Nairobi, 28 enfants ont pu bénéficier d'un suivi immunitaire prolongé (Goo et al. Nat Med 2014). Chez ces enfants, la cinétique des Ac neutralisants est différente de ce que l'on retrouve chez les adultes. Chez l'un des enfants , un Ac neutralisant à large spectre a pu être isolé, avec un niveau faible de mutations hypersomatiques , contrairement à ce que l'on peut retrouver chez l'adulte. Un séquençage complet a pu être réalisé sur plusieurs prélèvements, montrant l'apparition de mutations successives corrélée aux capacités neutralisantes progressivement élargies de l'Ac. Peu de mutations sont nécessaires pour obtenir cet effet neutralisant, et pourrait potentiellement être utilisé dans la conception d'un vaccin.
Cet essai a également été à l'origine du développement des connaissances sur l'enveloppe virale, et notamment la mise au point du trimère BG505 SOSP, candidat potentiel à la vaccination (Klasse et al. Plos path 2018).
Webcast de la présentation
MICH MAR GENO - THE GIFT OF HOPE
Elizabeth A. Bukusi, Kenya Medical Research Institute, Nairobi, Kenya
Impossible de résumer ce vaste panorama de l'intrication entre recherche clinique, recherche communautaire et collaborations internationales au Kenya : il faut regarder le Webcast !
Lundi 5 mars
Session plénière
THE EARLY DAYS OF AIDS: LOOKING BACK AND THINKING AHEAD
Harold W. Jaffe, Centers for Disease Control and Prevention, Atlanta, GA, USA
Au cours des années 70, on voyait déjà émerger une augmentation des syphilis chez les hommes alors que les taux diminuaient chez les femmes, et cela était peut être les prémices de l'émergence future du VIH…; c'est dans le MMWR (le "BEH" américain) de juin 1981 que furent publiés les 5 premiers cas "groupés" de pneumocystoses chez de jeunes homosexuels masculins (octobre 80 à mai 81, 5 cas dans trois hôpitaux de LA) puis le mois suivant pour d'autres infections opportunistes. La présence d'une immunodépression profonde interrogeait les scientifiques, et trois théories ont alors émergé : celle d'une nouvelle maladie infectieuse, celle d'un environnement toxique (notamment la consommation des poppers, très lié à l'activité sexuelle HSH) ou une dysfonction immunitaire primaire. La première étude cas contrôle (Jaffe et al. Ann Int Med 1983) montrait que les cas étaient beaucoup plus actifs sexuellement que les contrôles, avec notamment un nombre médian de partenaires plus élevé (61 contre 26/an), sans pouvoir exclure le rôle des drogues utilisées. Une étude publiée un peu plus tard a montré que plusieurs cas avaient été en contact entre eux. Les premiers groupes à risque ont pu être définis en 1983 : HSH, hémophiles et transfusés, enfants nés de mère ayant le Sida, partenaires féminines d'homme ayant le Sida, usagers de drogue injectable. Les modes de transmissions exacts ont mis un peu de temps à être complétement élucidés, avec quelques fausses pistes (suspicion de transmissions pas les moustiques dans la ville de Bella Glade en Floride) rapidement démontées par des études épidémiologiques de qualité.
En 1983 apparaissent également les premières publications (N. Clumeck et al. Lancet 1983, pour deux patients zaïrois hospitalisés à Bruxelles) décrivant des cas de sida chez des africains traités en Europe. Le virus LAV est identifié en 1983.
En 1984 était décrit le premier cas de transmission professionnelle (Lancet, Dec 1984). Plusieurs études ultérieures ont montré le risque finalement faible, notamment avec les expositions minimes et l'absence de contamination des chirurgiens.
La part de l'activisme dans les connaissances épidémiologiques et l'accès au traitement doit également être signalée, celle-ci ayant notamment influencé les règles de mise sur le marché de la FDA, avec l'utilisation de marqueurs substitutifs biologiques (CD4) plutôt que cliniques.
Est-on mieux préparé aujourd'hui à l'émergence d'une nouvelle maladie infectieuse épidémique ? (NDR : La récente épidémie d'Ebola en Afrique de l'Ouest pourrait nous en faire douter…) L'OMS a mis en place un processus spécifique permettant une détection précoce des maladies émergentes, mais c'est peut être une analyse fine et intelligente de l'information circulant que les réseaux sociaux qui permettraient aujourd'hui des alertes précoces, par exemple en détectant l'apparition de certains mots-clés dans les échanges de message au sein d'une communauté…
NDR : Topo un peu décevant car il y a certainement beaucoup plus de choses à dire sur l'émergence du SIDA… notamment hors des USA. L'énorme travail réalisé plus récemment par les équipes s'intéressant à la phylogénétique a été balayé en une dia, alors que c'est probablement cela qui nous a le plus aidé dans la connaissance de l'épidémie : lire ou relire l'excellent article de Faria et al. paru dans Science en 2014 sur la "mise à feu" de l'épidémie. C'est peut être l'inconvénient de faire intervenir des retraités !
PATHOGENESIS OF TUBERCULOSIS AND VACCINE PREVENTION
JoAnne L. Flynn, University of Pittsburgh, Pittsburgh, PA, USA
La tuberculose reste un problème majeur de santé publique, avec plus de 24 000 nouveaux cas et 4 000 morts par jour dans le monde ; c'est également la première cause de mortalité des patients infectés par le VIH.
Exposés à la tuberculose, 30% des personnes s'infectent, dont 90% vont développer une TB latente, ce qui représente 2 milliards d'individus dans le monde. Le VIH va augmenter le risque de s'infecter, augmenter le nombre de tuberculoses symptomatiques et le nombre de réactivations.
Dans un but de diminution de l'émergence de tuberculoses maladies, le but d'un certain nombre d'études actuelles est de détecter les personnes les plus à risque de développer une tuberculose maladie.
Le BCG a commencé à être utilisé dans les années 1920, et donne une protection de 0 à 80% en fonction des études et des pays, avec un net gradient nord-Sud (0% d'efficacité en Inde, l'une des plus forte population mondiale de personnes porteuses de la tuberculose).
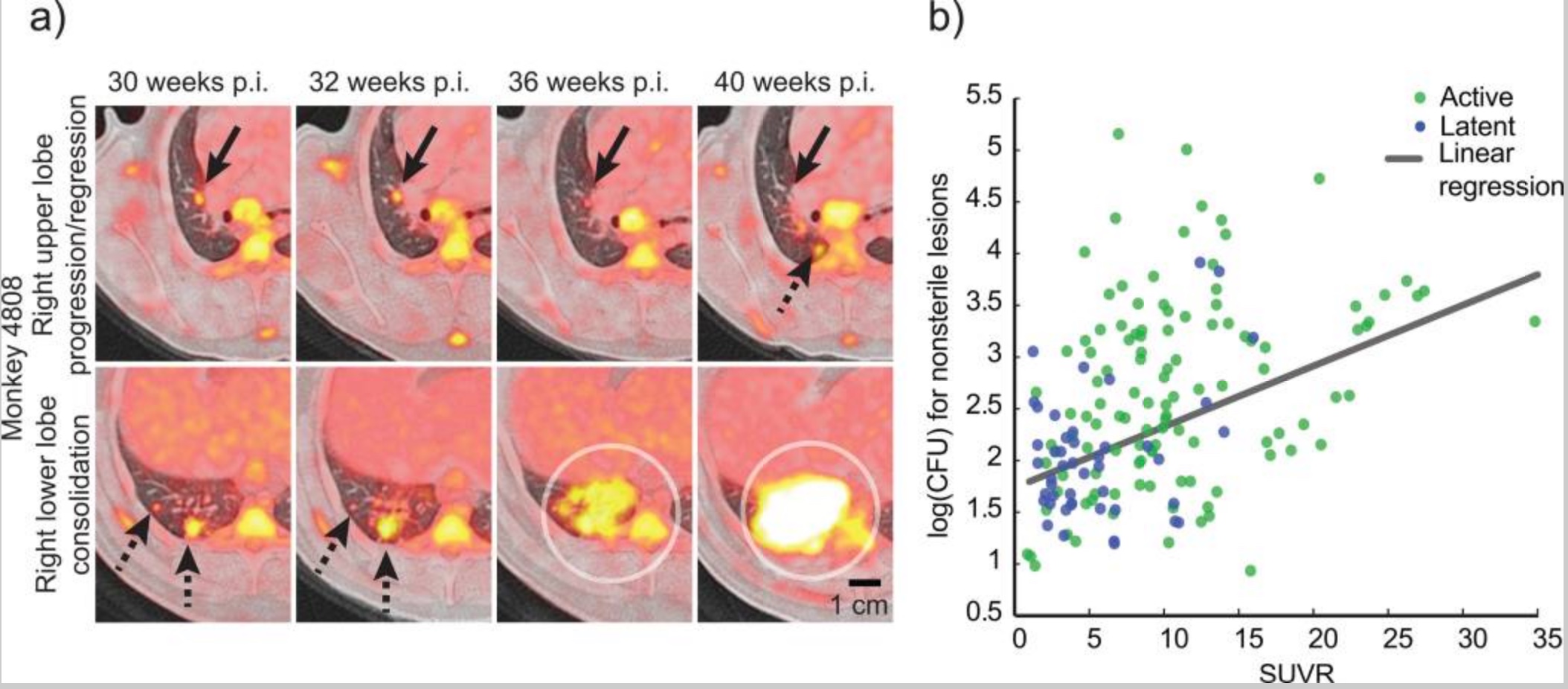 Il faut donc clairement trouver un autre vaccin, et celui-ci pourrait agir à plusieurs niveaux : prévenir l'infection elle même, l'apparition de la tuberculose-maladie ou les réactivations. L'une des difficultés est que l'on n'a pas identifié de biomarqueurs fiables de l'infection, mais il existe des modèles animaux : macaques (dont certaines espèces reproduisent complètement la maladie de humaine), singes marmousets. Le PET-Scan permet un suivi rapproché des infections expérimentales, et de suivre la dynamique de l'infection (Lin et al., Nat Med 2014). Le granulome est composé d'une multitude de cellules immunitaires de natures différentes (cellules T diverses, macrophages…), dont l'objectif est de tuer les bactéries qui sont en son sein. Il faut donc clairement trouver un autre vaccin, et celui-ci pourrait agir à plusieurs niveaux : prévenir l'infection elle même, l'apparition de la tuberculose-maladie ou les réactivations. L'une des difficultés est que l'on n'a pas identifié de biomarqueurs fiables de l'infection, mais il existe des modèles animaux : macaques (dont certaines espèces reproduisent complètement la maladie de humaine), singes marmousets. Le PET-Scan permet un suivi rapproché des infections expérimentales, et de suivre la dynamique de l'infection (Lin et al., Nat Med 2014). Le granulome est composé d'une multitude de cellules immunitaires de natures différentes (cellules T diverses, macrophages…), dont l'objectif est de tuer les bactéries qui sont en son sein.
La déplétion en CD4, la neutralisation du TNF, la déplétion en CD8 et bien sur une infection SIV vont être des moyens qui vont pouvoir être utilisés pour modéliser la réactivation.
Après un traitement anti-TNF, les singes présentant une réactivation sont ceux qui avaient plus de bactéries latentes que ceux qui ne réactivent pas. En utilisant le PET, on voit que les macaques à risque de développer une TB maladie ont au moins un granulome avec une haute charge en bactérie, et beaucoup de granulomes ne vont pas se modifier avec un traitement anti-TNF : il suffit d'un seul granulome très actif pour enclencher la maladie…
La tuberculose est-elle immunisante ? Une étude chez les IDE dans les années 50 avait montré une protection de la TB latente sur le risque de présenter une TB maladie après une nouvelle exposition; et avoir eu une TB maladie est un facteur de risque de développer une nouvelle TB maladie, indépendamment des facteurs d'exposition, ce qui sous entend un rôle sous jacent du système immunitaire… Chez le singe, une modèle de réinfection permet de voir ce qu'il se passe expérimentalement en cas d'expositions renouvelées à des souches différentes : chez les singes "réinfectés" par rapport aux singes "primo infectés", le nombre de nouveaux granulomes (contre la seconde souche) est moins important, avec une croissance réduite et une bactéricidie augmentée au sein des granulomes. La primo-infection préalable protège beaucoup mieux ces singes qu'une vaccination par le BCG…
Un vaccin devrait donc avoir la capacité de reproduire les phénomènes immunitaires induits par la primo-infection tuberculeuse… L'un d'entre eux est en cours de développement (Hansen et al. Nature Med 2017).
Séssions de communication orales libres
SWITCH TO BICTEGRAVIR/F/TAF FROM DTG AND ABC/3TC
Jean-Michel Molina, France
Le bictegravir est un nouveau inhibiteur d'intégrase, actuellement disponible sous forme combinée avec le TAF et l'emtricitabine. Il n'a pas besoin d'être boosté. Trois études chez les patients naifs d'ARV montrent une très bonne efficacité.
Dans cette nouvelle étude, le but est de comparer en double insu le Bictegravir/FTC/TAF (un cp/j) à la poursuite d'un régime par dolutegravir/ABC/3TC (un cp/j), chez des patients ayant déjà une CV contrôlée, une clearance >50 ml/min. L'étude s'est déroulée aux USA, Europe et Australie, 563 patients ont été randomisés.
A S48, on ne retrouve pas de différence d'efficacité entre les deux bras (un patient avec CV > 50 dans le groupe DTG/ABC/3TC et 2 dans le groupe B/F/TAF, sans émergence de résistance pour ces trois patients).
Il y a très peu d'arrêt pour toxicité, et les effets secondaires cliniques liés aux traitements sont modérés, un peu plus importants dans le groupe DTG. On ne retrouve pas de différence en terme de protéinurie, et une petite altération du DFG sous DTG en rapport avec l'effet inhibiteur de la réabsorption de la créatinine. Aucun effet spécifique dans le domaine des lipides.
En conclusion, à S48, pas de de différence observée entre les deux bras, la tolérance du B/F/TAF paraît aussi bonne que celle du DTG/ABC/3TC.
(NDR : on ne voit pas trop ce que l'on va faire des résultats de cette étude en pratique clinique : pourquoi modifierait-on un traitement en monocomprimé parfaitement toléré, par un autre monocomprimé… sauf si le coût du bictegravir s'avérait beaucoup plus faible, ce qui est tout de même peu probable…).
IMPACT OF RALTEGRAVIR INTENSIFICATION OF FIRST-LINE ART ON IRIS IN THE REALIT Y TRIAL
Diana Gibb , UK
REALITY est un essai très ambitieux : étude de trois paramètres avec une triple randomisation : I/adjonction du raltegravir à une trithérapie de base par un INNTI et 2 INTI; II/ adjonction d'une prophylaxie renforcée des IO par rapport à la prophylaxie recommandée par l'OMS et III/supplémentation alimentaire versus alimentation basique. Une première partie a été publiée montrant la supériorité de la prophylaxie renforcée; REALITY a également montré une diminution plus rapide de la CV dans le bras renforcement de la trithérapie par du raltegravir mais pas d'effet sur la mortalité ou sur les évènements OMS 3/4.
Pour la partie de l'étude présentée ce jour, 1805 personnes infectées (adultes et enfants, mais seulement 4% d'enfants en pratique) par le VIH ont été randomisées 1:1 pour un traitement INNTI/2INTI versus INNTI/2INTI +raltegravir, dans 8 centres de prise en charge en Afrique de l'Est et australe. Les CD4 de bases sont très bas à l'inclusion (environ 30/mm3 dans les deux bras).
La CV baisse plus vite dans le bras trithérapie + raltegravir que dans le bras trithérapie seule (71,9% versus 51,7% à S8). A S24, la mortalité est similaire dans les deux bras (10.9 et 10.2 %). Il n'y a pas de différence en terme d'IRIS (4% dans le groupe RAL et 3,2% dans le groupe standard), et pas de différences également pour les IRIS fatal/Non fatal.
La seule différence que l'on retrouve, en terme d'IRIS dépend du bras de randomisation concernant le prophylaxie des IO et sur le niveau de base de CD4 qui sont prédictifs de la mortalité : les patients qui sont dans le bras "prophylaxie renforcée des IO" ont deux fois moins d'IRIS, et les patients ayant des CD4 très bas à l'inclusion en ont plus.
En conclusion, les données de REALITY sont très rassurantes quant aux passages des anti-intégrases en première ligne. Bien que la CV baisse plus vite, il n'y a pas plus d'IRIS avec le rajout de l'anti-intégrase. Les taux d'IRIS sont plus faibles que dans certaines études antérieures, et il est possible que certains IRIS aient mal été classifiés. Chez les patients aux CD4 très bas notamment, une prophylaxie renforcée pourrait limiter le nombre d'IRIS et la morbi-mortalité (NDR : dans la partie prophylaxie renforcée, l'étude avait montré que c'est l'effet du fluconazole, qui prévient la survenue de cryptococcose ou la survenue des très graves IRIS lié à la cryptococcose qui pesait le plus dans la balance).
HAIR ANTIRETROVIRAL LEVELS STRONGLY PREDICT VIROLOGIC OUTCOMES IN ACTG'S A5257 TRIAL
Monica Gandhi, USA
Les cheveux ont l'avantage de donner une vision plus régulière de l'observance des ARV, les cheveux occipitaux poussant au rythme moyen d'un cm par mois. L'avantage est également de permettre une conservation prolongée à température ambiante. Dans l'essai ACTG A5257, trois régimes de traitements étaient comparés (à base d'IP, de INNTI ou d'Inhibiteur d'intégrase) et avaient montré une supériorité du bras inhibiteur d'intégrase.
Dans cette étude, le recueil des cheveux a été rajouté en cours de route, avec une acceptabilité assez moyenne (55%, contre 90% dans d'autres études).
Le taux d'échec à 3 ans est très corrélé à la concentration capillaire : 3% , 6% et 26% d'échec pour les concentration hautes, moyennes et basses. Une CV plus élevée au départ, être afro-américain et d'un niveau d'éducation scolaire faible sont les facteurs prédictifs également retrouvés.
Une analyse unique de la concentration capillaire n'est probablement pas suffisante, et la question posée est de savoir dans quelles conditions cette mesure capillaire peut être utilisée en pratique : dosage précoce pour détecter des patients peu adhérents pour leur proposer un programme renforcé d'ETP ? Recueil uniquement dans le cadre de la recherche pour réaliser les corrélations observance/efficacité ? L'une des difficultés techniques est qu'il existe encore un délai assez important entre collecte des cheveux et rendu du résultat…
TENOFOVIR DIPHOSPHATE IN DRIED BLOOD SPOTS IS A STRONG PREDICTOR OF VIRAL SUPPRESSION
Jose R. Castillo-Mancilla, USA
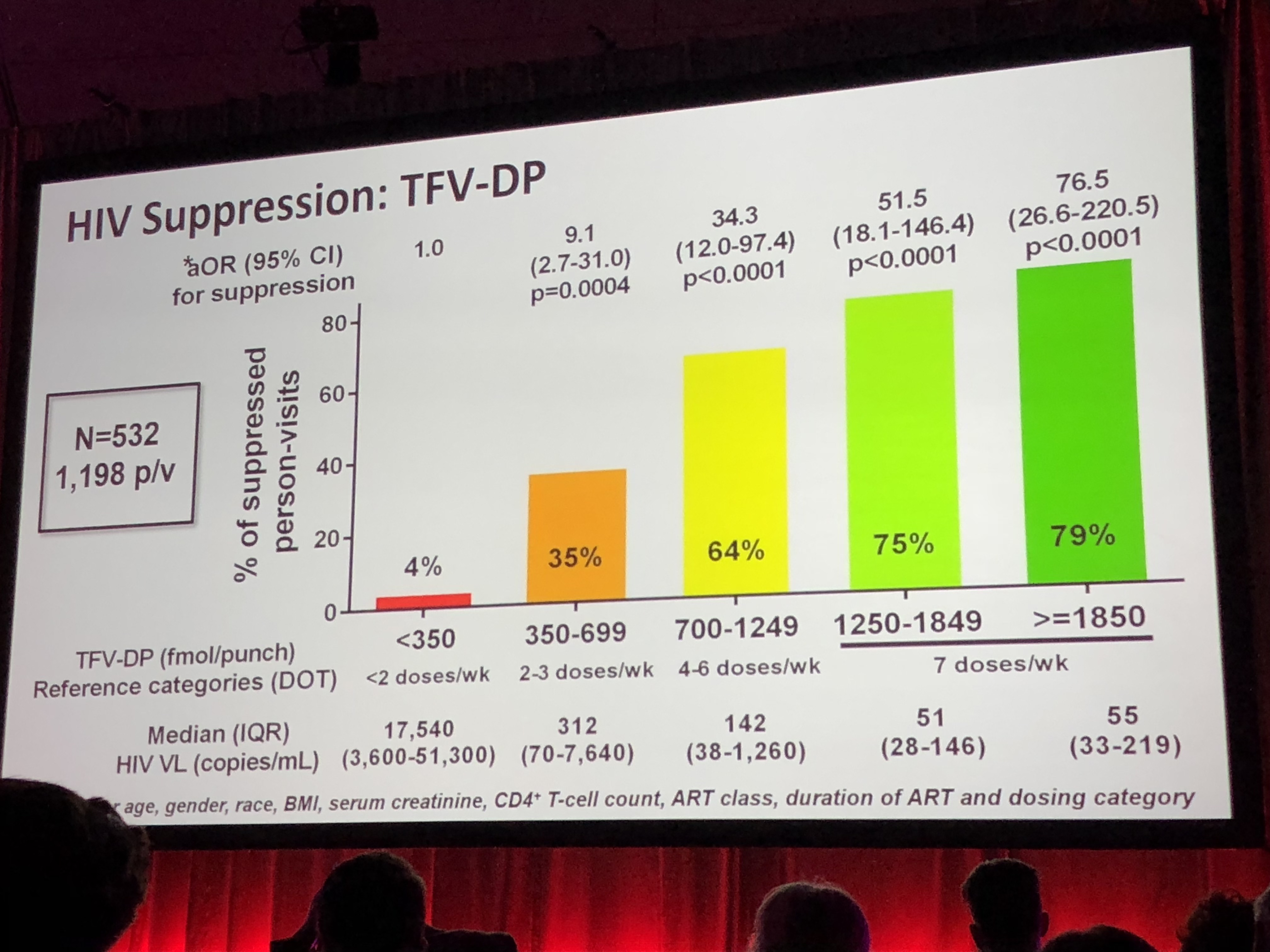 Dans cette cohorte de 532 patients (1198 personnes/visites), la plupart des patients sont sous traitement de plus de 6 mois, avec différents types de régime thérapeutiques. Dans cette cohorte de 532 patients (1198 personnes/visites), la plupart des patients sont sous traitement de plus de 6 mois, avec différents types de régime thérapeutiques.
La concentration en TDF est mesurée sur un petit "punch" de 2 mm de buvard de recueil sanguin.
Les concentrations sont plus élevées chez les personnes ayant de faibles IMC, quand il y a un booster, à l'inverse elles sont basses quand le traitement est très récent (<1 mois) ou chez les afro-américains.
Il existe une nette corrélation entre la concentration en TDF dans les buvards et l'efficacité antivirale. Chez les patients dont la concentration est < 350 fmol/punch, seul 4% ont une CV indétectable, alors qu'elle est de 75 et 79% pour les concentrations les plus élevées (1250-1849 et > 1850 fmol/punch). A noter que la différence entre les 2 concentrations les plus élevées reste significative, et qu'il y a donc un avantage en terme d'efficacité antivirale à avoir des concentrations élevées.
Lorsque l'on compare l'observance annoncée par les patients, le dosage sanguin est mieux corrélé à la CV qu'à l'auto-évaluation de l'observance.
MULTIPLE DAILY DOSES OF MK-8591 AS LOW AS 0.25 MG ARE EXPECTED TO SUPPRESS HIV
Randolph P. Matthews, USA (MSD)
Le MK-8591 est un inhibiteur nucléosidique de la translocation de la transcriptase, qui a besoin d'être triphosphaté comme tous les nucléosides. Son potentiel antiviral est important, et on retrouve une efficacité avec des concentrations intracellulaires aussi basses que 0.05 pmol/106 cellules.
Sa longue demi-vie permettrait une administration journalière.
Une première étude de phase 2 en insu a été menée avec 5 mg pendant 42 jours (pour l'analyse de la tolérance), 0,25 mg ou 0,75 mg pendant 28 jours (pour l'analyse de l'efficacité). Dès le 1er jour, la cible de 0.05 pmol/106 cellules est atteinte, même avec la faible dose de 0.25 mg/j. Les concentrations rectales et vaginales à l'équilibre sont également supérieures aux concentrations cibles. La tolérance pour les trois doses est bonne, y compris pour celle de 5 mg/j (200 fois supérieure à la concentration la plus basse paraissant efficace).
COMPARATIVE LYMPHOID TISSUE PHARMACOKINETICS (PK) OF INTEGRASE INHIBITORS (INSTI)
Courtney V. Fletcher, USA
Les études de la concentration des ARV dans le tissu lymphoïde montrent que l'on peut catégoriser les molécules en fonction de leur concentration dans les tissus lymphoïdes.
Cette étude a comparé les concentrations dans le tissu lymphoïde des 3 anti-intégrases actuellement disponibles. Le quotient inhibiteur dans le tissu lymphoïde a été calculé pour chacune des anti-intégrases.
Trente quatre patients ont déjà complété l'étude, 11 sous DTG, 17 sous EVG/cobi et 6 sous RAL.
Les quotients inhibiteurs (QI) sériques calculés sont de 17 pour le DTG, 10 pour l'EVG et 8 pour le RAL. Dans les PBMC, les QI des trois anti-intégrases sont 6 fois supérieurs aux IC90-95. Les QI dans les tissus lymphoïdes sont inférieurs aux PBMC, sauf pour les tissus rectaux et iléaux. Dans les ganglions, seul l'elvitégravir a un QI > 1. En terme de concentration ganglionnaire, on retrouve la classification suivante : EVG > DTG > RAL.
RIFAMPIN EFFECT ON TENOFOVIR ALAFENAMIDE (TAF) PLASMA/INTRACELLULAR PHARMACOKINETICS
Maddalena Cerrone, USA
Dans une étude récente, une co-administration du TAF et de la rifampicine montrait une diminution de 24% des concentrations de TAF, tout en restant au dessus des taux recommandés pour une efficacité clinique.
L'objectif de cette étude est d'aller plus loin dans les études d'interaction entre les deux molécules, chez 21 volontaires sains.
Les sujets recevaient du TAF ou TAF/FTC pendant 28 jours, puis associé à la rifampicine.
La Cmax du TAF est diminué de plus de 55% après adjonction de la rifampicine, et la concentration du métabolite actif TDF-DP de 36%, mais cette dernière reste 76% plus élevée que celle que l'on obtient habituellement avec le TDF seul.
Les concentrations de la FTC ne sont pas affectées.
La tolérance est bonne (NDR : même étonnamment bonne pour un traitement a base de rifampicine, avec quasiment aucun effet digestif rapporté…).
SYSTEMATIC VS TEST-GUIDED TUBERCULOSIS TREATMENT: DATA OF THE STATIS RANDOMIZED TRIAL
François-Xavier Blanc, France
L'essai ANRS 12290/STATIS compare deux méthodes de réduction de la mortalité liée à la tuberculose chez les patients infectés par le VIH : utiliser de nouveaux outils de détection (test urinaire LAM ou TB-Xpert) et ne traiter que ceux qui sont détectés positifs, ou traitement systématique de tous les patients très immunodéprimés. STATIS se déroule dans 6 centres de 4 PED (Côte d'Ivoire, Ouganda, Vietnam et Cambodge), concerne les patients ayant des CD4 < 100, n'ayant pas reçu de traitement anti-TB dans les 5 ans précédant et naïfs d'ARV : 1050 participants ont été inclus et l'analyse à S24 est disponible pour 1047 patients (3 patients avaient déjà été traités par ARV qui étaient un critère de non inclusion et ont donc été exclus de l'analyse).
Les CD4 médians sont à 30, 70% des patients ont des CD4 < 50.
Lorsque l'on compare les deux stratégies, il n'y a pas de différence en terme de morbi-mortalité (établi sur le décès ou la survenue d'une infection bactérienne sévère, environ 8% dans chaque bras à S24)), mais il y a par contre nettement plus d'effets secondaires dans le bras traitement systématique (OR = 2,10 (1,80 - 4,04 pour les effets secondaires de grades 3-4); 5% des patients du bras "traitement systématique" doivent arrêter leur TTT anti-TB au cours des 24 semaines du fait d'effets secondaires.
En pratique, la stratégie de dépistage renforcé permet d'obtenir d'aussi bons résultats que la stratégie traitement systématique, mais avec des effets secondaires moindres, elle doit donc être privilégiée, sous réserve de la confirmation des résultats à S48.
RESULTS OF ACTG A5288: A STRATEGY STUDY IN RLS FOR 3RD-LINE ART CANDIDATES
Beatriz Grinsztejn, USA
L'essai ACTG A5288 est une étude de stratégie de 3ème ligne menée dans 10 pays à ressources limitées. Elle comporte 4 cohortes, dépendantes de l'analyse génotypique du virus isolé au moment d'un échec de traitement de 2nde ligne.
La cohorte A est constituée de patients dont le virus ne présente pas de résistance au LPV/r et est susceptible à plus d'un INTI : ces patients poursuivent leur traitement de 2nde ligne sans changement. Cohorte B : résistance au LPV/r mais suscep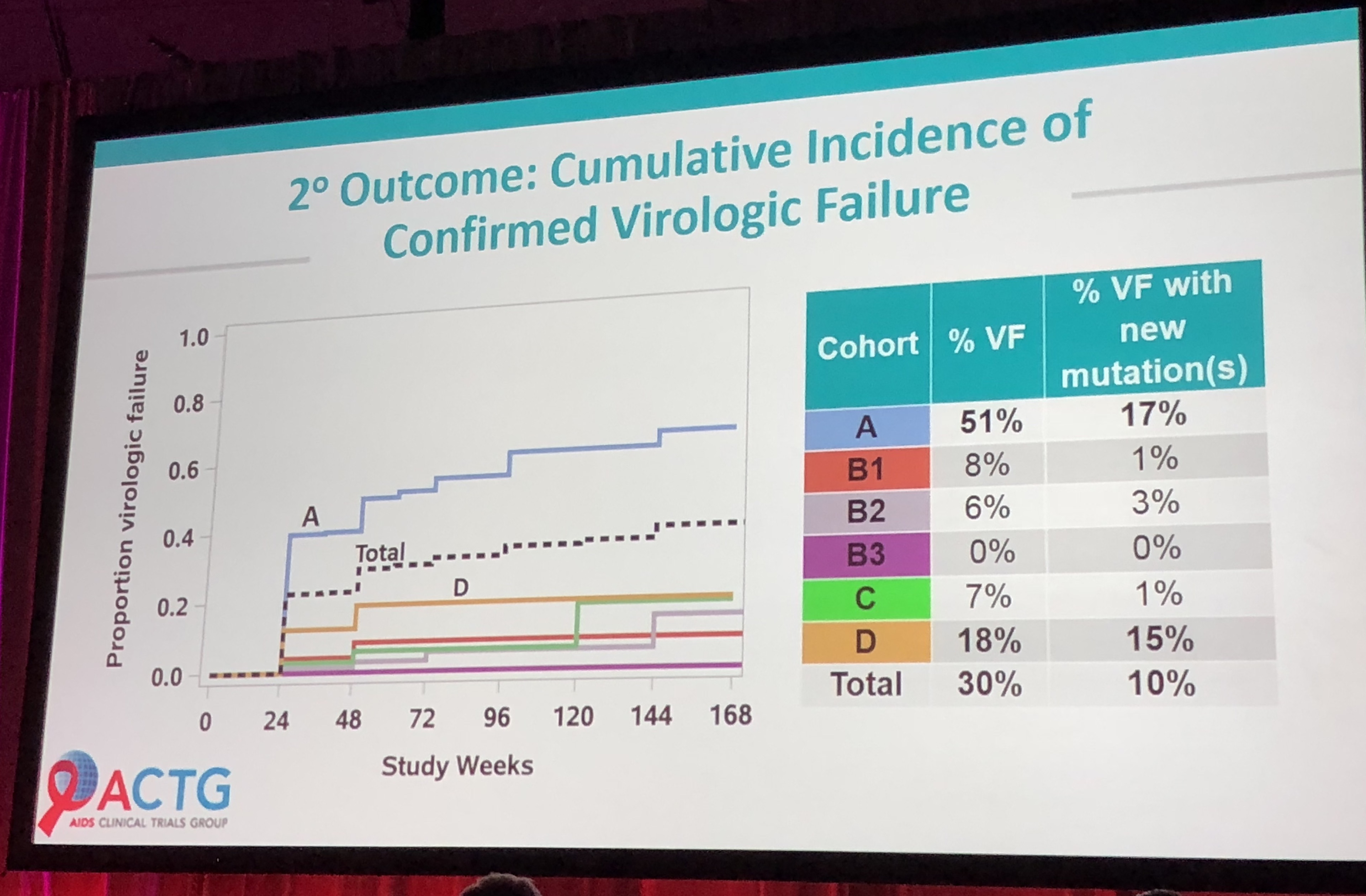 tible au DRV/r et à l'etravirine (ETR) et n'ayant jamais reçu de RAL : randomisation 1:1 avec B1 (meilleure INTI disponible, RAL et DRV/r), B2 (ETR, RAL et DRV/r) et B3 (patients HBV+, DRV/R, RAL et TDF/FTC); Cohorte C: résistance au LPV/r et à l'ETR, susceptible au DRV/r et pas de prise de RAL antérieure: mise en route d'un traitement à base du meilleur INTI disponible + DRV/r et RAL et enfin cohorte D qui sont tous les patients n'ayant pas les critères d'une des trois cohortes précédentes : ils sont mis sous le meilleur régime personnalisé à partir des traitements locaux et ceux de l'étude (DRV, RAL et ETR). tible au DRV/r et à l'etravirine (ETR) et n'ayant jamais reçu de RAL : randomisation 1:1 avec B1 (meilleure INTI disponible, RAL et DRV/r), B2 (ETR, RAL et DRV/r) et B3 (patients HBV+, DRV/R, RAL et TDF/FTC); Cohorte C: résistance au LPV/r et à l'ETR, susceptible au DRV/r et pas de prise de RAL antérieure: mise en route d'un traitement à base du meilleur INTI disponible + DRV/r et RAL et enfin cohorte D qui sont tous les patients n'ayant pas les critères d'une des trois cohortes précédentes : ils sont mis sous le meilleur régime personnalisé à partir des traitements locaux et ceux de l'étude (DRV, RAL et ETR).
Données à l'inclusion : la CV médiane est de 4.0 log; 62% des patients avaient une résistance aux NRTI, avec moins de 5% de K65R; 64% de résistance aux INNTI et 36% de résistances aux IP.
Au total, 64% des patients ont une CV ≤ 200 à S48. Le bras A (poursuite du même traitement en l'absence de résistance au LPV/r) montre des résultats inférieurs à tous les autres, avec l'émergence de nouvelles mutations de résistance.
La conclusion est qu'il faut trouver d'autres stratégies pour les patients sous traitement de 2nde ligne et n'ayant pas de résistance aux IP (NDR : en pratique, d'autres études ont montré que ces patients sont essentiellement des patients très inobservants et qu'un renforcement de l'observance donne de bons résultats dans ces cas (essai THILAO).
Symposiums de l'après-midi
CAN WE ELIMINATE BREASTMILK TRANSMISSION OF HIV
Ameena Goga, South African Medical Research Council, Cape Town, South Africa
En l'absence d'ARV, le risque de transmission par le lait maternel est élevé, avec un risque cumulé proche de 50% quand on inclus l'ensemble des étapes de grossesse + allaitement. Les facteurs de risque de transmission sont maintenant bien connus : charge virale de la mère, altération immunitaire, durée de l'allaitement etc… Aujourd'hui, dans beaucoup des pays prioritaires pour l'OMS de la lutte contre le VIH, plus de 50% des transmissions maternelles se font par le l'allaitement (ce qui signifie entre autre que l'on a fait beaucoup de progrès dans la diminution de la transmission à la naissance.. Mais qu'il reste une marge d'amélioration pour la transmission pendant l'allaitement). Pourtant les recommandations actuelles (2016) de l'OMS indiquent que les femmes doivent allaiter au moins 12 mois, voire 24 sous réserve qu'elles soient sous traitement ARV.
Peut-on arriver à éliminer la transmission par l'allaitement, ou tout du moins arriver à un chiffre de transmission <50/100 000 naissances vivantes ?
La physiopathologie de transmission a bien été étudiée (Van de Perre et al. Science transl Med 2012) ; chez les femmes non traitées, on a à la fois du virus libre et du virus intracellulaire dans le lait maternel; chez les femmes traitées, il n'y a plus de virus circulant dans le sang, mais l'activation des lymphocytes dans le lait maternel fait qu'il peut y avoir à ce niveau du virus libre circulant, susceptible de transmission à l'enfant. Dans le tube digestif de l'enfant, il peut y avoir des transfert de cellule à cellule, qui peut avoir un rôle essentiel dans la transmission liée à l'allaitement (à partir de virus intracellulaire cette fois-ci).
La cinétique de CV pendant la grossesse et l'allaitement a été étudiée dans une cohorte de 523 femmes (Myer et al. HIV Med 2017), montrant un risque progressivement aggravatif de voir apparaitre une CV > 1 000 cop/mL au cours de l'allaitement, notamment chez les femmes les plus jeunes. De nombreuses études réalisées dans les pays industrialisés et en développement retrouvent des taux anormalement élevés de CV détectables dans les mois suivant l'accouchement.
Dans une méta-analyse de 11 études (Bispo et al. JIAS 2017), la transmission est estimée à 1.1% au cours des six premiers mois, et 2.9% pour deux études s'intéressant à la transmission jusqu'à M12. On peut considérer ce chiffre comme faible, mais si on rapporte cela au nombre de naissances et à la prévalence du VIH dans les populations les plus touchées, le taux est à 220/100 000, donc loin des 50 visées par "l'élimination" de la TME.
Les recommandations OMS de 2016 proposent de donner AZT/NVP pour 6 semaines pour tous les enfants, et que les enfants à haut risque (<5 semaines de traitement) doivent recevoir le traitement pendant 12 semaines (ou NVP seule pendant les 6 dernières semaines). Il n'y a pas vraiment d'essai concluant sur la prophylaxie post-natale étendue chez l'enfant, permettant de prendre des décisions éclairées quand à la durée optimale du traitement préventif de l'enfant.
En conclusion, ce que l'on sait : il existe une transmission cellulaire du VIH via l'allaitement, il faut obtenir une suppression virale < 50 pendant le dernier trimestre de grossesse ; il existe des rebonds de charge virale en post-partum, essentiellement liés à des problèmes d'observance ; la transmission peut être favorisée par une mastite ou une inflammation malgré les ARV ; dans les zones à haute prévalence, une faible incidence de transmission ne permet pas forcément de diminuer le seuil de transmission en dessous de 50/100 000. Ce que l'on ne sait pas : quand utiliser le traitement chez la mère, chez l'enfant ou chez les deux simultanément; quelle est l'efficacité réelle des programmes de prévention proposés.
L'élimination de la transmission au cours de l'allaitement va demander certainement de combiner les efforts (traitement de la mère et de l'enfant, immunisation…) et la situation actuelle ne permet pas d'annoncer aux mères un "risque zéro comme on a pu le faire avec la transmission sexuelle en cas de CV durablement indétectable.
NEW DEVELOPMENTS IN THE MANAGEMENT OF DRUG-RESISTANT TUBERCULOSIS
Serena Koenig, Brigham and Women’s Hospital, Boston, MA, USA
Pour les souches résistantes à l'INH, les nouvelles recommandations de l'OMS sont d'utiliser une régime rifampicine/ethambutol/pyrazinamide (REZ) + levofloxacine (LFX), mais il n'y a pas de données cliniques sur cette association, uniquement des avis d'experts.
De hautes doses d'INH sont également envisageables (INH-HD) et une étude ACTG est en cours pour comparer INH-HD versus Levofloxacine (les deux avec REZ).
En Haïti, du fait de l'évolution des résistances, de l'INH-HD a été utilisée systématiquement pendant une période, malgré 94% de résistance complète à l'INH, avec une différence significative de négativation de culture en faveur de l'INH-HD malgré tout…
Pour la MDR-TB, la régime de base proposé n'a jamais été testé dans des essais cliniques : le haut niveau de toxicité des aminosides (Reuter et al. INT J TUBERC LUNG DIS, 2017) est connu et la recherche de régimes alternatifs à l'utilisation prolongée des aminosides est importante.
Des donnée du Bengladesh montrent que des durées plus courtes de traitement de la MDR-TB sont possibles, et ont incité à lancer l'étude STREAM-1, avec une durée courte d'aminosides (16 semaines). Les résultats préliminaires montrent que le bras court n'est pas non-inférieur au traitement standard avec une durée prolongée d'aminosides, en sachant que dans cette étude les taux de succès sont plutôt élevés. Il y a plus de DC chez les patients VIH dans le bras traitement court.
Les nouvelles molécules vont probablement changer la donne, avec notamment la combinaison de la bedaquiline et du delamanide; deux essais sont en cours mais les résultats seront disponibles dans deux ans seulement. Un premier essai (Ferlazzo et al. Lancet 2018) montre que la toxicité de la combinaison est acceptable.
L'essai DLM trial 123 montre une durée de culture positive raccourcie dans le bras delamanide (+ traitement optimisé) par rapport au bras "traitement optimisé plus placébo", et pas de différence dans le QTc par rapport au PCB. Par contre l'efficacité à 30 mois n'est pas différente dans les deux groupes. Globalement le taux de succès est proche de 80% dans les deux bras. Les essais de phase III ne confirment donc pas les données des essais de phase 2B… mais dans l'essai, il y avait une différence significative en résistance aux quinolones en défaveur du bras delamanide qui rend difficile l'interprétation des résultats.
De nouvelles recommandations de l'OMS devraient être publiées mi-2018.
Mardi 6 mars
Plénière
THE VAGINAL MICROBIOME AND ACQUISITION OF HIV INFECTION
Nichole Klatt, University of Washington, Seattle, WA, USA
A l'échelle mondiale, 50% des personnes infectées par le VIH sont des femmes ; la proportion est de 59% en Afrique et de 34% en Europe de l'Ouest.
On définit le microbiote comme l'ensemble des micro-organismes (bactéries, virus, parasites…) vivant chez une personne. Il y en a de multiples : oral, cutané, pulmonaire, intestinal et… vaginal chez la femme qui va être le sujet aujourd'hui. La dysbiose vaginale peut être associée à un risque accru d'IST, dont l'infection par le VIH, de naissance prématurée, d'infections vaginales… Elle est associée à une majoration de l'inflammation de la barrière épithéliale du vagin et à une altération de son intégrité.
La flore est habituellement dominée par lactobacillus, et la prédominance très majoritaire de cette espèce bactérienne signe habituellement le bon équilibre du microbiote et donc l'absence de dysbiose. Lorsqu'il existe un déséquilibre, la vaginose bactérienne est la plus typique des expressions cliniques de la dysbiose vaginale : cliniquement exprimée par inflammation, écoulement, inconfort, elle traduit un déséquilibre en défaveur des lactobacilles. Le score de Nugent (qui est le plus répandu pour évaluer l'équilibre de flore vaginale) ne prédit pas bien le risque de vaginose.
On peut classifier le microbiote vaginal en 4 grandes catégories en fonction des espèces retrouvées (I à IV), et la proportion de ces types de microbiotes est variable d'une ethnie à l'autre.
Globalement, la dysbiose augmente le risque d'acquisition du VIH (Méta analyse : Atashili et al. AIDS 2008). Quels en sont les mécanismes ? La dysbiose est associée à une augmentation de l'inflammation, ce qui peut être une première cause (Lennard et al., Infect Immun 2018), et les bactéries dysbiotiques peuvent réduire l'intégrité de la barrière épithéliale (notamment Gardnerella).
L'une des conséquence de la dysbiose est probablement une efficacité variable de la PrEP : chez les femmes, la PrEP fonctionne de façon très variable, beaucoup plus que chez les hommes.
Dans l'étude CAPRISA 004 (gel vaginal de TDF), la diminution globale du risque d'acquisition du VIH était de l'ordre de 39%. L'étude du microbiote de ces femmes (Klatt et al. Sciences 2017) montrent que celles qui n'ont pas de dysbiose ont une réduction de risque de 61%, contre seulement 18% chez celles qui ont une dysbiose. Pour aller plus lin, les données des expérimentations in vitro montrent que l'activité du TDF est diminuée en présence de bactéries dysbiotiques (notamment Gardnerella), et pas en présence de lactobacillus. La dégradation du TDF et le nombre de cellules infectées par le VIH en présence de Gardnerella sont considérablement augmentées.
De la même façon, on peut modéliser l'efficacité de la PrEP (TDF, FTC, dapivirine) en fonction du microbiote vaginal. En présence d'une flore vaginale contenant moins de 50% de lactobacilles, la forte proportion de bactéries dysbiotiques entraine une augmentation importante de la dégradation du TDF, avec une diminution significative des concentrations intracellulaires de TDF-DP, la forme active du TDF. Cela est également vrai pour la dapivirine. On ne retrouve par contre pas cet effet pour TAF : la quantité de TDF-DP n'est pas altérée par la présence des bactéries dysbiotiques, et il pourrait donc théoriquement y avoir une efficacité du TAF supérieure au TDF chez la femme. Des données supplémentaires sont en cours d'accumulation, notamment sur les analyses muqueuses d'études déjà publiées comme partners PrEP (Heffron et al. Lancet HIV 2017), et il faut une collecte systématique d'échantillons muqueux dans toutes les études futures sur le traitement ou la prévention de l'infection par le VIH si l'on veut avancer sur le sujet.
D'autres facteurs influencent également le système : il existe une bonne revue générale sur VIH et muqueuses : Burgener et al. Curr Opinion Immunol 2015.
L'un des moyens potentiels pour limiter l'infectivité par le VIH serait de lutter contre la dysbiose : l'approche antibiothérapie classique est probablement has been, les regards se tournent vers l'utilisation de lactobacillus (Lactin-V) , vers des cocktails de phages, la transplantation de microbiote…
ADDRESSING MENTAL HEALTH: A CRUCIAL COMPONENT TO ENDING THE HIV EPIDEMIC
Robert H. Remien, New York State Psychiatric Institute and Columbia University, New York, NY, USA

La santé mentale influe chaque étape de la cascade du VIH, que ce soit dans le domaine de la prévention, de l'engagement dans les soins ou du succès du traitement. Une mauvaise santé mentale va entrainer une augmentation des prises de risque, diminution du dépistage, moindre adhésion aux soins ou au traitement…
Dans l'échelle américaine de l'impact sur la santé, les maladies mentales et la toxicomanie arrivent en premier, alors que le VIH apparaît en 15ème position : il y a donc du travail dans le domaine !
La maladie mentale implique une augmentation du risque d'acquisition du VIH de l'ordre d'un facteur 4 à 10 en fonction des études. Dans les programmes de PrEP, la dépression est associée à une moindre observance et une augmentation des prises de risque. En Afrique du Sud, la prévalence de la maladie mentale est de l'ordre de 26% chez les PVVIH contre 13 % dans la pop générale.
Un nombre très important de facteurs influencent cette situation, et peuvent être classés en 7 catégories : démographiques, biologiques, communautaires, stigmatisation (du VIH et de la maladie mentale), psycho-sociaux, environnementaux et économiques (cf photo).
Dans plusieurs études concernant la dépression chez les PVVIH, celle-ci est associée à une augmentation de la mortalité, en général d'un facteur 2. Il peut y avoir des explications biologiques (tropisme cérébral du VIH, inflammation chronique, activation immune), mais une bonne partie peut être aussi expliquer par les facteurs cités antérieurement.
Il existe de nombreux outils d'évaluation de la santé mentale, et des traitements pour faire face aux troubles rencontrés, mais que fait-on en pratique courante : pas grand chose !
Dans le monde, la santé mentale est le parent pauvre en terme de financement des dépenses de santé : au Zimbabwe, il y a 12 psychiatres pour 13 millions d'habitants, en Afrique du Sud un pour 1,5 millions !
Les modèles de prise en charge intégrés sont certainement plus efficaces que les systèmes de référencement (où on adresse le patient au psychologue ou au psychiatre au pire à l'autre bout de la ville, au mieux au sein de la même structure). En Ouganda, une étude a montré que des infirmières ou des travailleurs communautaires bien formés pouvaient obtenir des résultats tout a fait significatifs en terme de prise en charge psychiatrique et d'amélioration de la qualité de vie des patients (Wagner et al.Plos One 2016). En Afrique du Sud, des expériences identiques sont menées (Robbins et al. AIDS Behav 2015).
Les interventions courtes o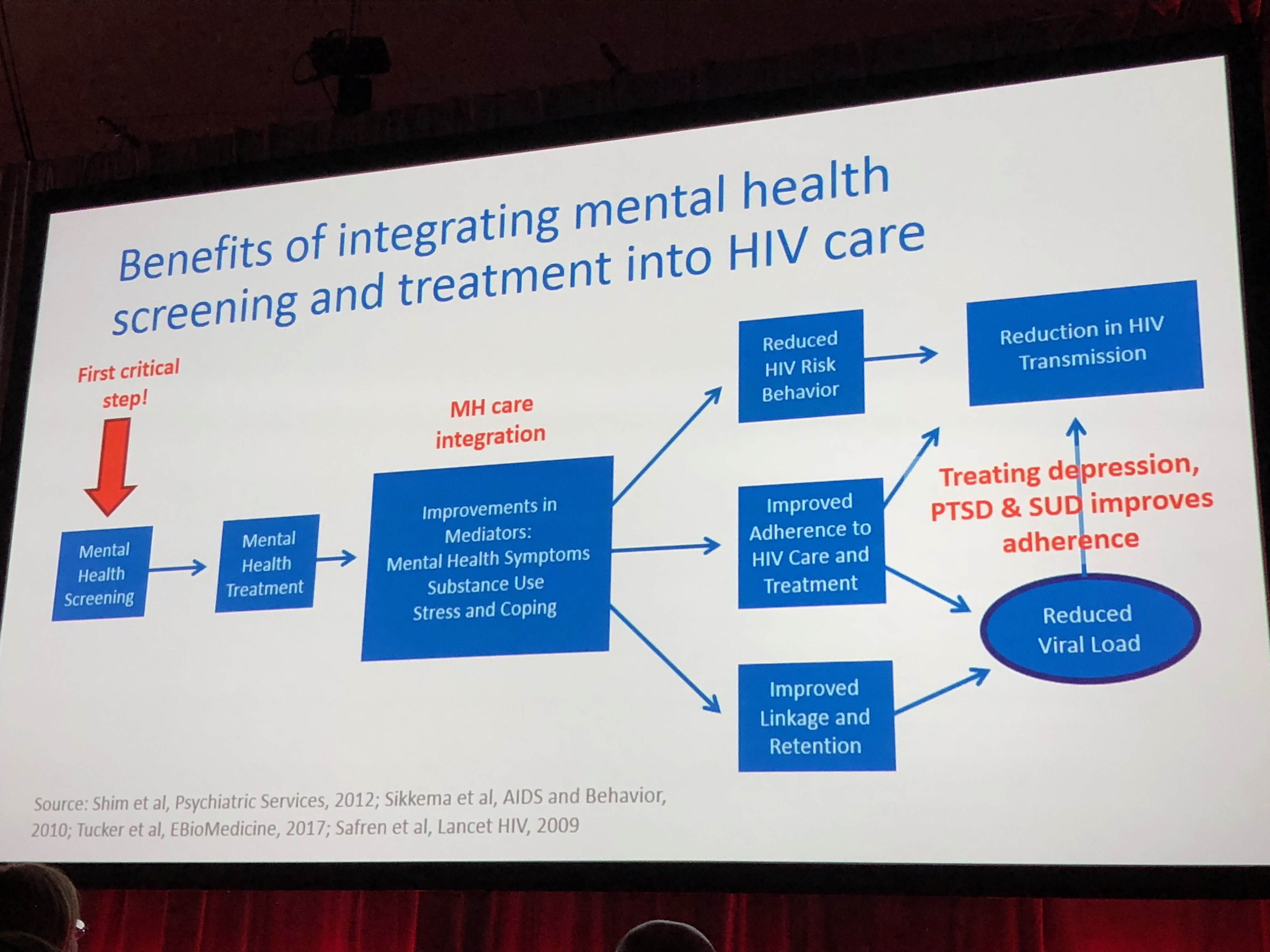 nt montré leur efficacité, mais la santé mentale nécessite souvent un engagement de plus long terme. L'étude PATH+ (Blank et al. Current HIV/AIDS Report 2013) s'est intéressé aux modèles d'intervention long terme pour que des patients VIH+ ne passent pas en stade Sida. Des études sont également menées en Afrique Australe en s'appuyant sur le personnel soignant existant (Abas etal. AIDS Behav 2018). nt montré leur efficacité, mais la santé mentale nécessite souvent un engagement de plus long terme. L'étude PATH+ (Blank et al. Current HIV/AIDS Report 2013) s'est intéressé aux modèles d'intervention long terme pour que des patients VIH+ ne passent pas en stade Sida. Des études sont également menées en Afrique Australe en s'appuyant sur le personnel soignant existant (Abas etal. AIDS Behav 2018).
La campagne actuelle U=U (pas de transmission du VIH en cas de charge virale indétectable) a redonné à un certain nombre de personnes séropositives une image positive d'elles-mêmes : on ne le soulignera jamais assez, se savoir non contaminant est une libération mentale majeure pour les personnes séropositives. Mais les challenges psycho-sociaux que rencontrent les personnes séropositives ne doivent pas être oubliés, et il ne faut pas négliger l'individu dans la réponse globale (Remien et al. AIDS 2007)
En résumé : la santé mentale est souvent altérée chez les personnes infectées par le VIH ; les troubles mentaux contribuent à l'acquisition du VIH ; outils d'évaluation et traitements sont disponibles mais il faut savoir utiliser les moyens de façon adaptée; des progrès considérables ont été accomplis via une approche intégrée de la pathologie VIH et de la santé mentale, et ce devrait être une pratique de routine ; une promotion accrue du droit à la santé mentale devrait être défendue pour tous… et particulièrement pour les patients séropositifs pour le VIH.
En conclusion, pas de santé sans santé mentale !
(NDR : Pour la première fois depuis 25 ans, la CROI s'intéresse à la santé mentale des personnes séropositives en session plénière ! Ça se fête ) )
Webcast de la présentation santé mentale et VIH
Session de communications orales libres : Comorbidités
74 IL-6, D-DIMER OR T-CELLS: WHICH BEST PREDICT EVENTS OR EXPLAIN BENEFITS OF EARLY ART?
Jason V. Baker, Birgit Grund, Shweta Sharma, Abdel Babiker, for the INSIGHT START (Strategic Timing of AntiRetroviral Treatment) Study Group
Dans l'essai START, un peu plus de 4 000 patients avaient été randomisés traitement précoce versus différé, les résultats ont été communiqués en 2015 (Insight-Start Study group, NEJM 2015). Les biomarqueurs ont été étudis a posteriori (IL-6, D-Dimères à l'inclusion et M8, CD4, CD8 et le ratio CD4/CD8) pour essayer de dégager les facteurs "inflammatoires" prédictifs des évènements cliniques sévères qui étaient les critères d'évaluation primaires de l'étude (SIDA, décès ou évènement sévère non-SIDA). Les marqueurs les plus prédictifs de l'évolution péjorative sont l'IL-6, les D-Dimères et le ratio CD4/CD8, qui ont un effet prédictif similaire. Les CD4 sont peu prédictifs mais dans START, les patients sont inclus à des niveaux élevés de CD4.
75 SERIOUS CLINICAL OUTCOMES IN HIV-POSITIVE PERSONS WITH CHRONIC KIDNEY DISEASE (CKD)
Lene Ryom, Jens D. Lundgren, Matthew Law, Ole Kirk, Wafaa M. El-Sadr, Fabrice Bonnet, Rainer Weber, Eric Fontas, Antonella D'Arminio Monforte, Andrew N. Phillips, Colette Smit, Camilla Ingrid Hatleberg, Caroline Sabin, Amanda Mocroft, for the D:A:D Study Group
Il s'agit ici d'une sous-étude de la cohorte D:A:D effectuée chez 2 467 patients ayant une maladie rénale. L'idée est de voir quels sont les facteurs de risque d'évolution vers des "évenements cliniques graves", dont le décès) spécifiquement chez ces patients. Pour chaque événement, un mode de calcul (complexe…) permet de donner un chiffre de fraction évitable. Le décès est la cause la plus fréquente d'événement clinique grave. La correction de la maigreur (IMC< 18) permettrait d'éviter 5.7% des décès, garder une clearance > 30 ml/min permettrait d'éviter 13,7% des décès, corriger la dyslipidémie permettrait de diminuer de 20% les évènements cardiovasculaires, mieux controler le VIH diminuerait les décès de 34%... Le tabagisme est un facteur de risque retrouvé de façon assez systématiquement associé aux évènements cliniques sévères de ces patients, que ce soit mortalité, les évènements cardiovasculaires ou les évènements sida.
Une comparaison des personnes sans maladie rénale dans la cohorte a été effectuée (34 116 patients) : la proportion d'évènements sévères est nettement plus importante chez les patients ayant une insuffisance rénale : RR d'environ 9 pour la mortalité, 6 pour les maladies cardio vasculaires.
76 INCREASED RISK OF PERIPHERAL ARTERY DISEASE IN PERSONS WITH HIV COMPARED TO CONTROLS
Andreas D. Knudsen, Jens D. Lundgren, Marco Gelpi, Ashley Roen, Amanda Mocroft, Shoaib Afzal, Børge Nordestgaard, Henrik Sillesen, Andreas Ronit, Anne-Mette Lebech, Lars Køber, Klaus F. Kofoed, Susanne D. Nielsen
L'association du VIH et des maladies cardiaques est établie (Hanna et al. CID 2016), mais la maladie vasculaire périphérique est encore mal qualifiée. L'objectif de l'étude COCOMO est d'estimer prévalence et facteurs de risques dans une cohorte prospective initiée en 2015, pour estimer les comorbidité des personnes suivies pour leur infection VIH à Copenhague. Pression artérielle, Doppler et symptômes cliniques ont été évalués chez 908 PVVIH agés de > 40 ans et ont été comparés à 11 106 patients VIH-.
Les personnes VIH sont plus à risque de tabagisme et moins à risque d'obésité, on ne retrouve pas de différence pour la pression artérielle, mais la prévalence de la maladie artérielle périphérique est supérieure chez les personnes VIH+.
L'âge influe plus la présence d'une maladie vasculaire périphérique chez les VIH+ que chez les contrôles VIH-, mais pas le tabac et l'HTA.
En conclusion, dans cette cohorte la prévalence et les symptômes de la maladie artérielle périphérique sont plus élevés chez les personnes VIH+, avec un facteur particulier lié à l'âge.
77 HIV INFECTION IS ASSOCIATED WITH PROGRESSION OF HIGH RISK CORONARY PLAQUE IN THE MACS
Wendy Post, Sabina Haberlen, Long Zhang, Mallory Witt, Lisa Jacobson, Todd T. Brown, Frank J. Palella, Lawrence Kingsley, Matthew Budoff
Dans une étude antérieure de la cohorte MACS (Post, Ann Int Med 2014), une prévalence élevée de plaque carotidienne, notamment non calcifiée, avait été mise en évidence. La cohorte MACS comporte actuellement un peu plus de 2 200 HSH; 765 (environ 50% HIV+) ont bénéficié d'une angiographie-TDM, avec une surveillance à plusieurs années pour juger de l'évolution. Les facteurs de risques d'évolution de la plaque ont été étudiés : chez 2% des patients, la plaque régresse spontanément, 20% ont une stabilité et 78% ont une augmentation de la plaque entre deux contrôles. Les hommes VIH+ ont une évolution plus rapide de la plaque une fois ajustée sur les facteurs de risques cardiovasculaires. Le risque de progression de plaques calcifiées et deux fois supérieur chez les hommes VIH+. Les Afro-américains ont un risque moindre par rapport à toutes les autres ethnies. Le non contrôle de la charge virale (qu'on retrouve chez un peu moins de 20% de patients) n'est pas retrouvé ici comme un facteur de risque. (NDR : dans le résumé soumis au congrès et disponible en ligne, le nombre de patients étudié était deux fois moindre et la conclusion était que le non-contrôle de la charge virale augmentait le risque de progression de la plaque… à qui se fier ??).
78 CAROTID ARTERY ATHEROSCLEROSIS IS ASSOCIATED WITH MORTALITY IN HIV+ WOMEN AND MEN
David B. Hanna, Jee-Young Moon, Kathryn Anastos, Sabina Haberlen, Audrey French, Frank J. Palella, Stephen J. Gange, Mallory Witt, Seble Kassaye, Jason Lazar, Phyllis Tien, Lawrence Kingsley, Wendy Post, Robert C. Kaplan, Howard Hodis
Le but de cette étude est d'évaluer la présence d'une plaque carotidienne, le rapport intima/media (I/M) et l'élasticité, mesuré sur la carotide interne chez les patients VIH+ dans les cohortes MACS (HSH) et WHIS (femmes). 3 026 patients (dont environ 800 VIH-) ont pu être inclus Le critère principal d'évaluation était la mortalité.
On dispose d'un suivi de 26 802 personnes années : la présence d'une plaque est prédictif de la mortalité, particulièrement chez les femmes, mais peu l'élasticité et pas le rapport I/M. Quand on compare VIH+ et VIH-, la présence de la plaque est plus prédictive de mortalité chez les VIH-. Le rapport I/M n'est prédictif dans aucune des deux populations, et l'élasticité n'est prédictive que chez les VIH-.
79 IMPACT OF LOW DOSE METHOTREXATE ON IMMUNE ACTIVATION AND ENDOTHELIAL FUNCTION IN TREATED HIV
Priscilla Hsue, Heather Ribaudo, Steven G. Deeks, Michael M. Lederman, Carl Fichtenbaum, Annie F. Luetkemeyer, Eric Daar, Benigno Rodriguez, Babafemi Taiwo, David Haas, Victoria Johnson, James H. Stein, Judith S. Currier
Le Méthotrexate (MTX) a montré une réduction des évènements cardiovasculaires chez les patients traités pour Polyarthrite Rhumatoïde. Une large étude est en cours pour évaluer l'effet de faible dose dans les maladies cardiovasculaires dans la population générale, mais les patients VIH+ sont exclus. L'objectif de cet essai A5314 est d'étudier en double insu l'effet du MTX à faible dose (MTX-LD) chez 176 patients VIH+ âgés de plus de 40 ans (médiane 54 ans) et ayant plus de 400 CD4, à 5mg/kg avec augmentation progressive à 15 mg/kg /semaine en cas de bonne tolérance, pendant 24 semaines. La sécurité a été particulièrement surveillée : il y a moins de 15% d'augmentation d'événements dans le groupe MTX-LD. 60% des patients inclus étaient sous statine et 18% ont déjà eu un évènement cardio-vasculaire.
On retrouve une petite diminution des CD4 à S24 seulement (pas S12 et S48), pas de changement sur le rapport CD4/CD8. On ne retrouve pas de différence sur les paramètres inflammatoires. Il y a une réduction significative de l'activation CD8. Chez un petit nombre d'individus évalués avec des techniques d'imagerie, il semble exister une diminution de l'inflammation dans le groupe MTX-LD par rapport au PCB.
80 PLATELET FUNCTION UPON SWITCHING TO TAF VS CONTINUING ABC: A RANDOMIZED SUBSTUDY
Patrick W. Mallon, Alan Winston, Frank Post, Dermot Kenny, Colm Bergin, Robert T. Maughan, Elena Alvarez-Barco, Willard Tinago, Eimear Dunne, Mingjin Yan, Moupali Das, Martin Rhee, for the GS-US-311-1717 Platelet Sub Study Team
La question de l'effet cardiovasculaire de l'abacavir est soulevée depuis de nombreuses années, surtout à partir de données de la cohorte D:A:D sans que l'on ait vraiment bien compris pour l'instant ni les mécanismes ni l'ampleur du phénomène. L'agrégation plaquettaire semble plus importante chez les patients sous ABC, des données existent également sur l'interférence avec la glycoprotéine VI (GP-VI) qui a un rôle dans l'activation plaquettaire, mais les données sont contradictoires.
Il s'agit ici d'uns sous étude nichée dans un essai de changement de régime de traitement vers une combinaison comportant FTC/TAF; 556 patients sous ABC/3TC plus un autre agent ont été randomisés poursuite du traitement versus passage au TAF/FTC. Les marqueurs plaquettaires ont été particulièrement surveillés dans la sous-étude. Dans celle-ci, la moyenne d'âge est de 50 ans environ, avec 30% de femmes. Passer de l'ABC/3TC au TAF/FTC diminue la réactivité plaquettaire mesurée à S4 et S12, avec une augmentation de l'expression du récepteur de collagène GP-VI et une augmentation du GP-VI soluble, l'ensemble faisant évoquer une variation des interactions plaquette/collagène via la GP-VI à l'arrêt de l'abacavir.
81LB A TREATMENT AS PREVENTION TRIAL TO ELIMINATE HCV IN HIV+ MSM: THE SWISS HCVREE TRIAL
Dominique L. Braun, Benjamin H. Hampel, Huyen Nguyen, Markus Flepp, Marcel Stoeckle, Charles Béguelin, Patrick Schmid, Julie Delaloye, Mathieu Rougemont, Enos Bernasconi, Dunja Nicca, Roger Kouyos, Jürg Böni, Huldrych F. Günthard, Jan S. Fehr, for the Swiss HIV Cohort Study
Dans la cohorte Suisse (75% des HSH VIH+ suisses participent à la cohorte), on observe au cours des années 2010-2015 une forte augmentation de l'incidence du VHC alors qu'elle baisse chez les usagers de drogues.
Dans l'essai HCfVree présenté ici, trois phases se succèdent : Phase A, screening de tous les patients HSH de la cohorte en PCR VHC lors de la visite semestrielle, puis phase B, introduction du traitement anti-VHC chez tous les patients ayant une PCR positive, et dans phase C suivi prospectif des PCR VHC.
Ont été screenés (phase A) par PCR 3 722 HSH, dont 177 (4,8%) étaient PCR+, avec 94% de Génotype 1; 17% des infections étaient considérées comme incidentes, contre 83% d'infections chroniques; 91% des patients ont pu être traités (phase B), et 99,5% ont été guéris à S12 post traitement.
Entre mars et nov 2017, 87% des 3722 HSH ont été testés à nouveau (phase C), avec 28 positifs (0,8%), dont 43% étaient déjà connus et non traités dans la phase initiale et 57% des infections incidentes.
Entre les phases A et C, li y a une diminution de 49% de l'incidence et une diminution des infections chroniques de 94%, ce qui montre que l'on est pas loin d'une possibilité d'éradication de la maladie VHC pour les HSH VIH+ de la cohorte Suisse.
Symposium "PrEP, ça marche ! Qu'est ce qu'on en fait ?"
105 THE INTERSECTION OF PrEP AND SEXUALLY TRANSMITTED INFECTIONS
Julia A. Schillinger, CDC, Atlanta, GA, USA
La corrélation entre PrEP et IST est parfois un peu houleuse, avec pas mal de controverses dans le domaine. Ce topo va tenter de clarifier les relations entre les deux en s'appuyant sur la littérature scientifique existante. Dans un premier temps, il faut regarder ce qui peut contribuer à augmenter le nombre de diagnostics d'IST réalisés, qui peut se segmenter en deux : l'augmentation de la détection (augmentation du screening, augmentation de la sensibilité des tests, plus de visites de contrôle, auto-test) d'une part, et l'augmentation de la transmission d'autre part. La première génère une fausse impression d'augmentation de l'incidence (plus de diagnostic pour un nombre d'infections stable) , la seconde implique une réelle augmentation de l'incidence.
Les recommandations spécifiques des CDC pour lee screnning des IST chez les MSM remontent à 2002 et proposent une détection fréquente indépendamment de l'utilisation des préservatifs. Chez les hétéro, les recommandations sont focalisées chez les jeunes femmes et les femmes enceintes.
La PrEP est proposée aux personnes à risque, et notamment sur le fait d'avoir eu des IST ; une fois sous PrEP, la détection rapprochée des IST est recommandée.
Les CDC estiment qu' 1.2 millions de personnes relèvent de la PrEP aux USA (à la fin de 2016, un peu moins de 100 000 personnes s'étaient engagées dans une PrEP à un moment ou un autre).
Alors que les diagnostics de VIH sont stables chez les HSH, les diagnostics d'autres IST augmentent, et bien avant le début de la PrEP. D'autres facteurs influent certainement cette augmentation des IST : Grindr (2009), l'Affordable Care Act (permettant aux jeunes adultes de bénéficier d'une couverture maladies) puis plus tard l'Obama care.
Chez les femmes, l'incidence des infections à Chlamydiae augmente discrètement, de même que celle de la syphilis.
En pratique, plusieurs facteurs peuvent avoir augmenté la détection des IST : l'affordable Care Act (ACA) a fait augmenter de 17 millions le nombre de personnes ayant une couverture maladie entre 2013 et 2016. Les technologies ont également évolué avec l'apparition de la PCR. Le nombre de prélèvement aux Usa a augmenté de 160% entre 2013 et 2015 pour les détections rectales de C/T chez les hommes, et chez les femmes de 51% pour les détections urinaires/génitales.
La détection des IST au cours de la PrEP se fait en deux étapes : le diagnostic initial détecte les IST prévalentes, et les screenings ultérieurs les infections incidentes. La PrEP est un outil de contrôle des IST, permettant de les traiter et d'en limiter la diffusion (Jenness et al. CID 2017).
L'augmentation de la transmission sous PrEP existe-t'elle ? Il n'y a pas d'augmentation de l'incidence des IST chez les utilisateurs de PrEP (Molina et al. Lancet 2017 pour IPERGAY). La compensation du risque pourrait exister à deux niveaux, individuel et communautaire ("optimisme communautaire"), bien décrite par Holt et Murphy (American Journal of Public Health 2017). L'augmentation de la prise de risque est antérieure à l'arrivée de la PrEP est peut être plutôt en rapport avec un effet optimiste lié aux effets du TaSP et de la perception d'une moindre gravité et d'un moindre risque de contracter le VIH (Paz-Bailey AIDS 2016).
A partir de 2012-2013, on voit diminuer l'incidence du VIH chez les HSH dans plusieurs grandes viles des USA alors que l'incidence de la syphilis augmente, illustrant la aussi probablement une compensation de risque communautaire.
En pratique, on peut dire qu'il existe une probable augmentation de l'incidence des IST chez les HSH antérieure à la mise à disposition de la PrEP et multifactorielle. La PrEP a par contre induit un phénomène accru de diagnostic, de même que les innovations techniques des dernières années, mais les études épidémiologiques plaident plus pour un effet bénéfique de la PrEP sur les IST à moyen terme (détection et traitement plus précoce qu'en l'absence de PrEP).
106 IMPACT OF PrEP ON HIV INCIDENCE
Roel Coutinho, University Medical Center Utrecht, Utrecht, Netherlands
Dans une modélisation parue dans le Lancet ID, la PrEP est coût-efficace en chez les HSH en Angleterre du fait de son impact important sur la réduction de la transmission (Cambiano et al. Lancet Inf Dis 2017). Pour aller plus loin, peut-on envisager d'éliminer le VIH, en diminuant progressivement la prévalence ? Dans une modélisation en Hollande, (Rozhnova et al, submitted), l'élimination apparaît possible… mais après 125 ans d'utilisation active de la PrEP et de des ARV chez les personnes infectées !! Des communications au cours de ce congrès, nomment sur l'effet de la PrEp dans la région de Sydney en Australie montrent une rapide diminution de l'incidence (>30%). (NDR : cette session des communications orales PrEP n'a pas pu être chroniquée et vous pouvez la voir en webcast)
Chez les usagers de drogue injectable (UDI), il y a très peu de données mais très peu de raisons que cela ne fonctionne pas, combiné aux autres interventions de réduction de risque. Des études anciennes montrent que l'utilisation d'une seule intervention (échange de seringues) n'est pas forcement efficace dans la réduction de risques chez les UDI alors que la participation à plusieurs valences du programme réduit l'incidence des infection VIH et VHC (Van den Berg et al. Addiction 2007).
Chez les migrants, la PrEP pourrait être efficace mais à une échelle très individuelle car les chaines de transmission sont très courtes, alors qu'elles peuvent être très longues chez les HSH.
En Afrique du Sud, (Meyer-Rath, congrès IAS 2017 de Paris) la modélisation d'une PrEP pour les sujets jeunes avec une couverture de 18% entraine un faible effet sur l'épidémie à moyen et long terme. Dans une zone hyper-endémique comme le Kwazulu-Natal (Blaizot et al. BMC infect Dis 2017), les résultats sont les mêmes avec un impact faible de la PrEP et un impact fort de la stratégie Test and Treat.
La PrEP nécessite de bonnes recommandations, les infrastructures médicales disponibles (au moins pour le lancement des programmes), un bon programme de suivi et de traitement des IST… et un bon suivi épidémiologique !
En conclusion, cibler les populations à plus haut risque avec une bonne couverture et un bon suivi est l'élément clé : dans les pays industrialisés, les HSH et UDI sont les cibles privilégiées, mais pour les migrants il n'y aura pas d'impact important sur l'épidémiologie au sein de leur communauté.
Dans les pays de haute prévalence, il y a peu de chance que la PrEP ait un effet majeur sur l'épidémie, ce qui ne veut pas dire qu'il ne faut pas la proposer à titre individuel (NDR : ce qui va être abordé avec beaucoup d'énergie dans la présentation suivante !)
107 FIVE CONTROVERSIES IN PrEP SCALE-UP
Linda-Gail Bekker, University of Cape Town, Cape Town, South Africa
Actuellement, environ 220 000 personnes sont sous PrEP dans le monde. La PrEP fonctionne (de nombreuses études le prouvent) et elle est bien tolérée.
La toute première controverse est celle qui concerne les femmes africaines : la PrEP ne leur serait pas destinée, et de toute façon elles n'en voudraient pas… Les deux premiers essais africains chez les femmes (VOICE et FEM-PrEP) avaient montré des résultats décevants, mais des essais ultérieurs on montré des résultats plus positifs. Et plus tard les essais RING et ASPIRE pour les anneaux vaginaux de dapivirine ont montré un certain niveau d'efficacité. L'inobservance dans l'essai FEM-PrEp a été analysée a posteriori (Corneli et al. JAIDS 2016) et elle est très multifactorielle. Quand on sort des essais contre placébo, l'acceptabiilté paraît beaucoup plus importante. La moindre efficacité est-elle liée également à la souche prédominante (sérotype C), aux charges virales élevées des partenaires, à la mauvaise pénétration du TDF, à la dysbiose ? La question de la diffusion génitale est probablement essentielle (Cotrell et al. JID 2016) est une PrEP journalière paraît absolument essentielle. Dans les modèles animaux, et notamment les modèles de traitement post exposition (TPE), on obtient un effet préventif dès les premières doses (qui sont par définition données après l'exposition), il n'est donc pas très logique de dire qu'il faut au moins 21 jours de PrEP chez les femmes pour être efficace… cette efficacité débute certainement beaucoup plus tôt. Dans l'essai ADAPT à Cape town (Bekker etal. Lancet HIV 2017) la forme journalière de PrEP est la plus privilégiée par les femmes, avec les meilleurs effets en terme de prévention
La PrEP pourrait être utilisée pendant la grossesse dans les pays à très haute incidence (10/100 personnes années en Afrique du Sud), plusieurs études sont en cours (Nachega et al. JAIDS 2017). L'OMS propose que les femmes à haut risque d'acquisition du VIH soient sous PrEP et que celle-ci soit poursuivie pendant la grossesse, de même que pendant l'allaitement.
Chez les adolescents, il existe assez peu de données, si ce n'est que dans les études comme RING (anneau de dapivirine) le jeune âge et un fort facteur d'inobservance, mais ce n'est pas le cas dans l'essai ADAPT. Chez les jeunes HSH américains, on observe une diminution progressive de l'observance quand les visites s'espacent et il faut donc prévoir un suivi probablement renforcé et prolongé. L'essai HPTN 082 en cours en Afrique du Sud montre une très bonne observance de la PrEP au cours de premiers mois… mais il faudra être vigilant sur la durée.
Concernant la tolérance, les essais TDF-2 et VOICE montrent essentiellement une diminution de le DMO qui reste modérée, et l'utilsation dela PrEP étant relativement limiitée dans le temps, cela a probablement peu d'impact en terme de santé.
En Afrique du Sud, la PrEP ciblée devrait être cout-efficace (notamment si à côté de cela on met en place des programmes "test and treat"), d'autant plus que la PrEP n'est pas "pour toute la vie" mais que le ciblage sur les 18-25 ans chez les femmes et un peu plus âgé chez les hommes., pour une période de 4 à 5 ans, paraît être le modèle qui va se dégager dans les années à venir.
108 TAKING THE LEAP IN PrEP SCALE-UP: A GOOD TYPE OF CHALLENGE
Nelly R. Mugo, Kenya Medical Research Institute, Nairobi, Kenya
Au Kenya, environ 13 000 personnes sont sous PrEP; la PrEP a été introduite dans les recommandations nationales en 2016, avec tout un travail de préparation entre 2016 et 2017 et une forte campagne de lancement promotionnelle en mai 2017, associé à une campagne d'auto-tests et une importante couverture médiatique. Un certain nombre de questions préalables ont du être répondues : qui peut délivrer la PrEP, à partir de quel âge peut on la prendre, dans quelles structures peut-on se procurer les médicaments, comment faire la décentralisation, notamment dans les zones à haute prévalence (les variation de prévalence sont très fortes entre les différentes régions du Kenya, avec une prévalence forte autour du lac Victoria). La "cible " est assez vaste puisque 20% de la population a entre 15 et 24 ans et représente 51% des VIH+; l'incidence pendant la grossesse est élevée (3,8/100/personnes/années), et la communauté des pécheurs est très touchée : ces publics doivent pouvoir être considérés comme prioritaires, même si la PrEP s'adressent à tous ceux qui ont des facteurs de risque.
La délivrance a été simplifiée au maximum : une fiche d'évaluation du risque, une évaluation de la créatinine recommandée mais pas obligatoire pour ne pas retarder la mise sous traitement. Le nombre de personne sous PrEP est passé de 1000 en mai à 11 000 en décembre 2017. la PrEP est actuellement délivrée dans les sites en charge du VIH et des ARV, avec un focus important sur les couples sérodifférents. Mais d'autres sites (plannings familiaux, centres de santé) sont en cours de mobilisation, ainsi qu'une délivrance communautaire dans le projet DREAMS avec une forte mobilisation et l'utilisation des médias sociaux. Les centres privés sont aussi mis a contribution, puisqu'ils représentent 50% de l'offre de soins au Kenya.
Afin que la PrEP soit plus acceptable et plus largement prescrit, il faut savoir être "large" et ne pas forcement reproduire ce que l'on fait avec la ARV : pas de chasse au perdus de vue (on peut rentrer et sortir de la PrEP comme on le souhaite), une évaluation personnalisée du risque, une certaine souplesse dans les modalités de prise.
L'implication communautaire est particulièrement importante pour adapter les messages de publicité pour la PrEP et pour en faire une attitude positive; en ce sens le ciblage de la communication sur la PrEP sur "les plus à risque" peut être contre productive, notamment si les personnes associe la PrEP à une mauvaise vie comme la prostitution. Le Kenya a pris le parti d'une communication adaptée, notamment pour faire passer le message que la PrEP est une forme d'empowerment pour les femmes.
La PrEP a réellement donner un "coup de fouet" aux programmes de prévention, que ce soit chez les femmes, les MSM, les couples sérodifférents… et la démédicalisation paraît être une des clés (NDR : cela nous donne à réfléchir sur notre approche très médico-centrée et sur la façon dont on pourrait rendre la PrEP plus accessible…).
Mercredi 7 mars
Session plénière
109 GROWING UP WITH HIV - Grandir avec le VIH
Patricia M Flynn, St. Jude Children’s Research Hospital, Memphis, TN, USA
On peut raconter l'histoire du VIH pédiatrique en plusieurs étapes : les premiers cas de sida pédiatrique ont été signalés 18 mois après le premier cas adulte, dans le MMWR de décembre 1982 et publiés en 1983. Ils présentaient des caractéristiques cliniques très proches de ceux décrits chez les adultes. La seconde grande étape a été la description de l'efficacité de l'AZT (8,8% de transmission contre 25,5% dans le bras placébo, schèma) de transmission dans la prévention de la transmission mère-enfant en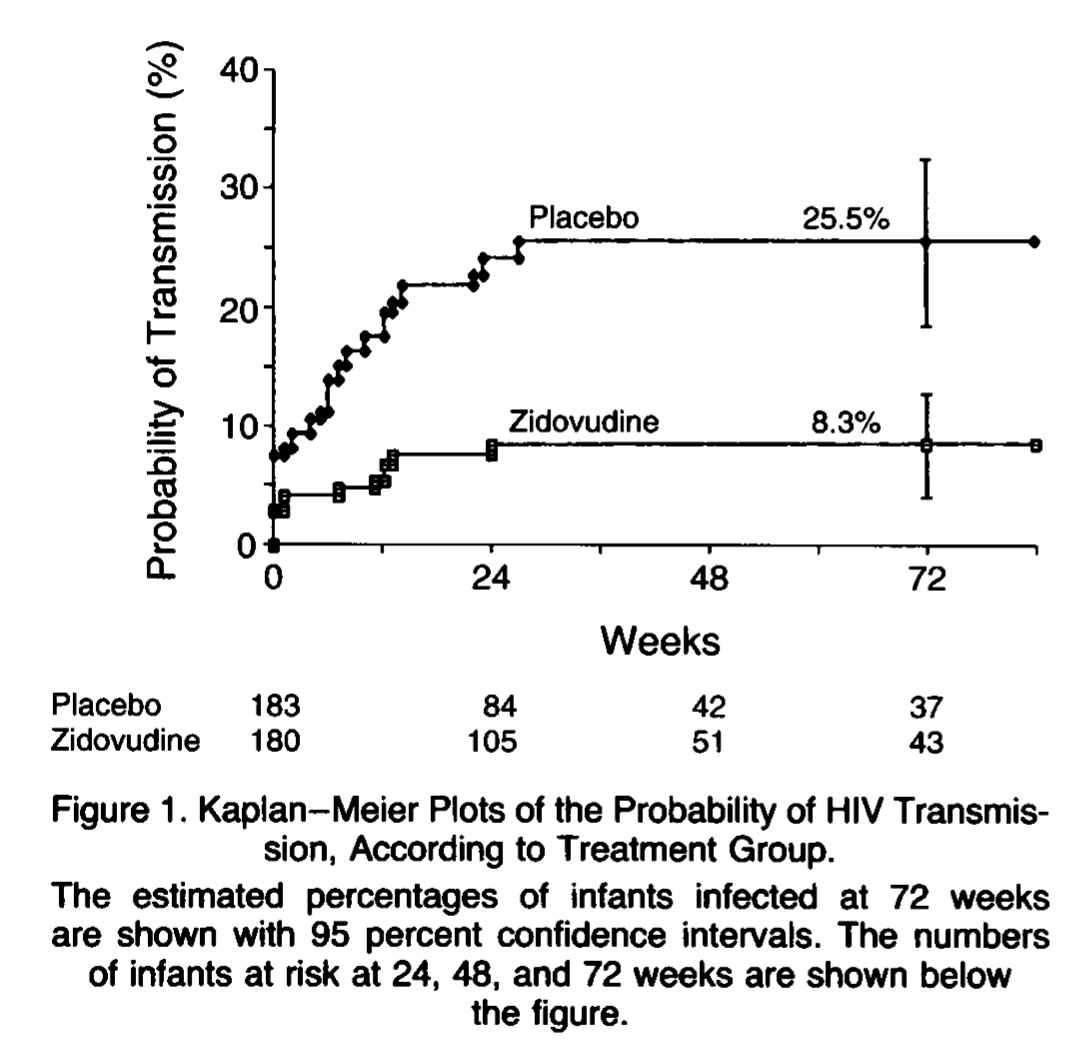 1994 (Connor et al. NEJM 1994). Actuellement, environ 2 millions d'infections pédiatriques ont été évitées avec les ARV depuis le début de l'épidémie, mais il y a toujours 160 nouvelles infections pédiatriques par jour dans le monde. Les cohortes mère-enfant ont montré l'efficacité des politiques incitant à donner plus de traitement (trithérapie) pendant la grossesse, et le plus tôt possible (si possible avant la conception). 1994 (Connor et al. NEJM 1994). Actuellement, environ 2 millions d'infections pédiatriques ont été évitées avec les ARV depuis le début de l'épidémie, mais il y a toujours 160 nouvelles infections pédiatriques par jour dans le monde. Les cohortes mère-enfant ont montré l'efficacité des politiques incitant à donner plus de traitement (trithérapie) pendant la grossesse, et le plus tôt possible (si possible avant la conception).
Il y aurait actuellement environ 1,9 millions d'enfants et ados vivant avec le VIH dans le monde. La cohorte CIPHER qui regroupe les données de plusieurs bases (essentiellement en Afrique subsaharienne) comporte maintenant 38 187 enfants (Données PlosMed sous presse) : l'âge de début de traitement va de 0,9 (ans les apys industrialisés) à 7,9 ans en fonction de la zone géographique, et environ 70% des enfants/ado de la cohorte ont une CV indétectable lors du dernier contrôle. Dans la cohorte pédiatrique américaine PHACS, seule une faible proportion d'enfants a reçu une trithérapie d'emblée, cela n'étant devenu la règle qu'à partir de 1998-2000 : ceci implique une prévalence importante de la résistance dans cette population, du fait des traitements suboptimaux (et souvent très bien pris chez les enfants) inducteurs de résistance virale. Cette 1ère cause de résistance est majorée par les difficultés d'observance apparaissant à l'adolescence (qui sera détaillée plus loin quant aux causes potentielles).
Les complications que l'on retrouve chez l'enfant ne sont pas les mêmes que chez l'adulte. Par exemple, la masse osseuse double au moment de la puberté, et une interférence (du traitement ou du VIH) au cours de cette période assez courte de la vie peut avoir un effet important par la suite.
Les troubles de la croissance sont essentiellement liés au VIH lui-même, et les ARV ont révolutionné les choses dans le domaine. Après mise sous traitement, le gain de poids précède en général le gain de taille, et le gain espéré dépend beaucoup de l'âge auquel le traitement est débuté : la croissance est normale en cas de début de traitement précoce, mais au delà d'une certaine limite, il n'est plus possible de rattraper le retard accumulé.
Le retard de puberté (12 mois chez les filles et 15 mois chez les garçons décrit avant l'arrivée des ARV), n'est plus retrouvé maintenant que les enfants reçoivent d'emblée une trithérapie, et les études comparatives récentes enfants VIH+ versus VIH- ne montrent plus de dé différence.
Le neurodéveloppement : la croissance du cerveau se fait à 90% entre la naissance et 5 ans. Les essais de traitement précoce versus plus tardifs CHER (Laughton et al. AIDS 2012) et PREDICT (Puthanakit et al. Pediatr Infect Dis 2013) se sont intéressés au neurodéveloppement ; CHER a montré que le traitement précoce permettait un meilleur développement neurocognitif, alors que dans l'essai PREDICT, il n'y avait pas de différence entre les deux groupes mais que les deux faisaient moins bien que les enfants non-infectés. Dans le domaine scientifique, une des difficultés actuelle chez les adolescents est qu'il existe essentiellement des études dans les pays industrialisés alors que la plupart des ados concernés sont dans les pays à ressources limitées; par ailleurs les études sont difficiles à construire, notamment dans leurs aspects comparatifs (poids du décès de la mère, de la stigmatisation, d'un environnement social défavorable…). La plupart des études vont dans le sens d'un déficit des fonctions exécutives chez les ados, ce qui peut expliquer une partie des difficultés d'observance (importance de la difficulté programmatique, qui permet de des projeter dans l'avenir).
Les difficultés psychiatriques ont également été explorées, et la prévalence chez les ados infectés par le VIH semble assez élevée : déficit d'attention et, aux USA essentiellement, hyperactivité.
Concernant la santé sexuelle, des rapports sexuels précoces et non protégés sont mis en évidence dans les études de surveillance (Tassiopoulos et al. Clin Infect Dis 2013) de même que des grossesses chez des jeunes femmes ayant des charges virales non contrôlées. Il ne semble y avoir de différence dans les issues de grossesse entre les femmes VIH+ infectées à l'âge adulte et celles infectées à la naissance (Jao et al. CID 2017).
La transition vers le suivi adulte est un moment crucial, avec un risque de perdus de vue de l'ordre de 10 à 25% en fonction des études, et un risque de mortalité accrue.
ARE WE ON THE FAST TRACK TO “BEND AND END” THE HIV EPIDEMICS?
Helen A. Weiss, London School of Hygiene & Tropical Medicine, London, UK
Chaque jour 5 000 personnes s'infectent avec le VIH, on est donc encore un peu loin de l'objectif zéro…
Dans un premier temps, il paraît possible d'envisager un objectif zéro dans certains secteurs (transfusion, transmission mère-enfant) alors qu'une diminution est seulement envisageable dans d'autres (UDI, transmission sexuelle).
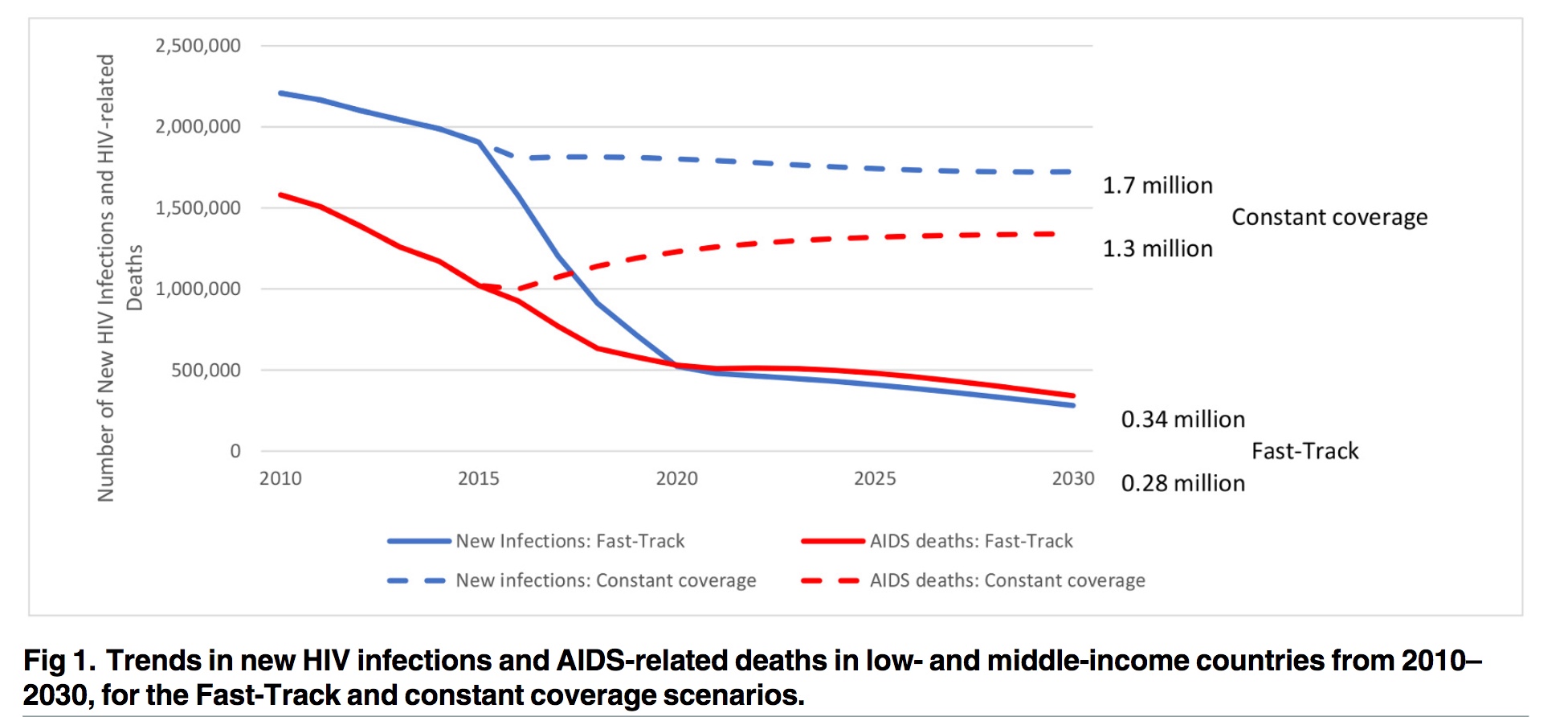 Les modélisations (Stover et al. PlosOne 2016) montrent qu'il faudrait un investissement considérable et une approche très combinée (TasP, PrEP, préservatif, circoncision, PTME…) pour arriver à réellement incurver la courbe d'incidence vers zéro au delà des années 2050. Les modélisations (Stover et al. PlosOne 2016) montrent qu'il faudrait un investissement considérable et une approche très combinée (TasP, PrEP, préservatif, circoncision, PTME…) pour arriver à réellement incurver la courbe d'incidence vers zéro au delà des années 2050.
Mais il existe de bonnes nouvelles quand on regarde en arrière : dans la cohorte de Rakaï en Ouganda, l'incidence diminue de façon continue depuis 2009 (Grabowski et al. NEJM 2017) et coïncide avec une nette augmentation de la couverture ARV, notamment chez les hommes.
Les cascades de prise en charge sont assez variables d'un pays à l'autre, mais le groupe des femmes de 15-25 ans est régulièrement en dessous des objectifs (Brown et al. MMWR Jan 2018) et il est nécessaire de faire des efforts particulier pour améliorer dépistage, liaison aux soins et traitement pour celui-ci.
Dans l'étude ANRS TasP 1249 (Iwuji et al. Lancet 2017) menée en Afrique du Sud, on retrouve un très haut niveau de dépistage (>90%) mais un mauvais lien vers les soins malgré une politique Test & Treat assez agressive.
Dans l'essai SAPPH-Ire (Cowan et al. J AIDS 2017 pour l'enquête préliminaire), chez 2 883 femmes au Zimbabwe (dont une cohorte de travailleuses du sexe), un programme renforcé de prise en charge et d'accès aux soins ne montrait pas de différence par rapport à un programme standard, mais avec un taux de CV indétectables important (72%) par rapport à ce qui est retrouvé habituellement dans ce groupe (NDR : le programme de base devait déjà être de bonne qualité…).
Chez les UDI, les programmes intégrés sont ceux qui sont le plus efficaces (réduction du nombre de partages, échanges de seringue, substitution…) avec des réductions de risques qui peuvent approcher 90%,laissant entrevoir une possibilité de diminution d'incidence importante dans ce groupe si les bonnes décisions de politique de soins sont prises.
Tout récemment, les USA ont décrit une augmentation de l'incidence du VIH chez les "millenials", personnes nées au début du millénaire et aujourd'hui approchant la vingtaine d'année (MMWR, février 2018).
Le VIH reste la première cause de décès des adolescents en Afrique subsaharienne, et une modélisation au KwaZulu-Natal montre qu'il faudrait 90% de couverture dans toute les classes d'âge pour espérer arriver à une incidence proche de zéro en 2050, mais que l'oubli de la classe d'âge des 15-24 ans modifie complétement la courbe avec une incidence restant très élevée à la même date.
Pour arriver à traiter, il faut commencer par dépister et traiter rapidement… L'essai ZENITH (Ferrand et al. Lancet Child and adolescent Health 2017) a montré que l'on obtenait de meilleurs résultats en cas d'accompagnement des adolescents par des travailleurs communautaires, ce qui est une intervention à relativement faible coût. Plusieurs essais montrent également qu'une introduction rapide des ARV donne de meilleurs résultats à long terme qu'une mise sous traitement décalée par rapport au diagnostic. L'essais CASCADE (Labhardt et al. JAMA 2018) au Lesotho montre de bons résultats des tests à domicile mais toujours un nombre final de patients avec CV indétectable de seulement 50%, nettement en dessous des objectifs.
La résistance virale risque d'être un nouveau challenge : 10 à 15% des patients naïfs de tout traitement ARV dans les pays à revenus faibles et intermédiaires ont actuellement une souche porteuse d'au moins une mutation significative, encore plus (22%) chez ceux qui ont arrêté et repris un traitement, et 9% des nouvelles infections en Afrique sub-saharienne sont liées à des souches porteuses de mutations. Néanmoins des alternatives prometteuses semblent émerger : transition vers des traitements de 1ère ligne avec dolutegravir, meilleur accès à la charge virale pour la surveillance thérapeutique, amélioration de l'accès au traitement (moins de rupture de stocks, réduction du temps d'attente …), mise à disposition des traitements injectables à longue durée d'action.
Les coupes budgétaires risquent néanmoins, d'impacter les acquis… un calcul récent de la Kaiser Fondation a montré que la diminution envisagée de 600 millions de l'aide bilatérale américaine dans la lutte contre le VIH se traduirait par une diminution de 800 000 du nombre de personnes ayant accès à un traitement antirétroviral dans le monde…
Session de communications orales libres : Prévention et dépistage
143LB HIGH UPTAKE AND REDUCED HIV-1 INCIDENCE IN AN OPEN-LABEL TRIAL OF THE DAPIVIRINE RING
Jared Baeten, Thesla Palanee-Phillips, Nyaradzo Mgodi, Ashley Mayo, Annalene Nel, Zeda Rosenberg, Sharon L. Hillier, Elizabeth Brown, for the MTN-025/HOPE Study Team
L'essai MTN-025 HOPE (HIV Prevention open Label Extension) est une extension en ouvert de l'essai en double insu ASPIRE, qui avait pour la première fois évaluer l'efficacité des anneaux vaginaux imprégnés de dapivirine dans la prévention de l'infection par le VIH. Ce dernier avait montré une efficacité un peu décevante (réduction d'incidence de l'ordre de 30% chez les femmes du groupe dapivirine), qui semblait en grande partie en rapport avec des difficultés d'observance chez les femmes les plus jeunes.
Dans l'analyse intermédiaire de l'essai HOPE présentée ici, 1 407 femmes (dont 57% avaient participé à l'essai ASPIRE et ne s'était pas infectées pendant la période d'étude en insu) ont bénéficié d'un délivrance trimestrielle d'anneaux de dapivirine; 89% des anneaux retournés ont des taux résiduels de dapivirine < au seuil prouvant leur utilisation, ce qui montre une observance bien meilleure que dans l'essai initial en double insu.
En l'absence de bras placébo comparatif, il est nécessaire d'adapter l'analyse statistique pour avoir un comparateur, en calculant une "incidence théorique attendue" (cette méthode avait déjà été utilisée dans l'essai PARTNERS-PrEP); l'incidence attendue en l'absence d'anneau aurait été de 4,1 infections/100 personnes années; Dans l'analyse intermédiaire de HOPE, elle est mesurée à 1.9, soit une réduction de risque de 54%.
il est difficile d'estimer une comparaison théorique à une PrEP orale. La méta-analyse réalisée en 2016 (Fonner et al. AIDS 2016) retrouvait une incidence de 2% dans les essais de PrEP orale dans des conditions proches de celles de HOPE, et on se situe donc dans les mêmes ordres de chiffre.
L'étude HOPE se poursuit, et de nouveaux résultats seront disponibles en 2019.
Une des limiterions de l'étude est que les femmes qui ne s'étaient pas infectées au cours de l'essai contre PCB sont peut être "intrinsèquement" moins à risque de s'infecter par le VIH, ce qui peut faussement améliorer le résultat final indépendamment de l'efficacité des anneaux eux-mêmes.
144LB HIV INCIDENCE AND ADHERENCE IN DREAM: AN OPEN-LABEL TRIAL OF DAPIVIRINE VAGINAL RING
Annalene Nel, Neliette Van Niekerk, Ben Van Baelen, Zeda Rosenberg, for the The IPM 032/DREAM Study Team
Cette présentation est très similaire à la précédente : l'essai DREAM est une extension en ouvert de l'essai d'anneau de dapivirine en double insu RING, en Afrique du Sud et en Ouganda, avec 900 femmes inclues. L'âge médian est de 29 ans, dont environ 25% dans le groupe 18-24 ans. La plupart des femmes participant à l'essai sont célibataires.
La tolérance est très bonne, le taux de grossesse est faible mais la contraception était obligatoire à l'inclusion du fait du caractère nouveau du produit utilisé.
Les taux d'utilisation sont de 96% (contre 83% dans l'essai RING initial), ce qui montre la aussi une meilleure observance que dans la phase comportant un placébo.
Un simulation d'incidence a été générée, avec une incidence théorique calculée de 3,9/personnes/années. Dans l'analyse intermédiaire de l'essai DREAM, l'incidence est de 1.9%, soit une diminution de 54%.
Les limitations de l'étude sont les mêmes que pour la précédentes: d'une part les femmes non infectées dans la phase contre placébo peuvent être potentiellement moins à risque de se contaminer, et d'autre part la comparaison se fait par rapport à un bras théorique. Les effectifs ne sont pas suffisant dans l'analyse intermédiaire pour produire des statistiques par classe d'âge (dans RING, il y avait clairement une corrélation entre jeune âge et échec).
145 WHO REMAINS UNTESTED FOLLOWING NEAR-UNIVERSAL (>95%) POPULATION HIV TESTING?
Dalsone Kwarisiima, Jane Kabami, Norton Sang, Kevin Kadede, Atukunda Mucunguzi, Katherine Snyman, Tamara D. Clark, Elizabeth A. Bukusi, Teri Liegler, Edwin D. Charlebois, Laura B. Balzer, Maya L. Petersen, Moses R. Kamya, Diane V. Havlir, Gabriel Chamie
L'essai SEARCH, qui est toujours en cours, est une approche mixte de dépistage communautaire et de mise sous traitement. L'objectif de cette sous-étude est de caractériser ceux qui ne sont pas testés, malgré les interventions itératives de dépistage à domicile destinées à obtenir une couverture de dépistage > 99% dans la population ciblée.
Près de 90 000 adultes ont été recensés au sein de 14 communautés sélectionnées, dont 87% étaient des résidents stables (définis comme ayant vécu dans la communautés plus de 6 mois au cours de la dernière année): après deux années de passages itératifs (tous les 6 mois) pour le dépistage à domicile, 2% des personnes recensées au début de l'étude n'avait encore jamais été testées pour le VIH.
Les facteurs de risque de n'avoir jamais été testé ne sont pas les mêmes pour les hommes et les femmes et sont les suivants ;avant tout être un homme (2/3 des non-testés sont des hommes); pour les hommes, être d'âge moyen (25-44 ans) et mobile; pour les femmes, être célibataire, plus âgée, ne pas avoir de personnes VIH+ au sein du foyer. Pour les hommes et les femmes : habiter au Kenya (plutôt qu'en Ouganda), avoir un meilleur niveau d'éducation scolaire. La raison la plus fréquente de ne pas avoir été testé reste la migration en dehors de la communauté.
Globalement le niveau de dépistage est très élevé à 2 ans, proche de 98% (y compris pour les résidents "non stables).
(NDR : le lien vers le soin, qui est le principal challenge émergent dans ses stratégies de dépistage à domicile, n'a pas été présenté ici).
146 EXPANDED HIV TESTING ELIGIBILITY INCREASES DETECTION OF HIV INFECTIONS, WESTERN KENYA
Rachael Joseph, Paul K. Musingila, Fredrick Miruka, Lucy Ng’ang’a, Hellen Muttai, Kevin M. De Cock, Felix M. Mulama, Caroline O. Dande, Polycarp Musee, Stella Wanjohi
Cette étude a comparé une stratégie de dépistage basée sur les recommandations du ministère kenyan de la santé et une stratégie de dépistage renforcée (consistant à redépister des personnes déjà dépistées dans les 12 mois précédant), ce qui n'est pas dans la stratégie ministérielle. Un peu moins de 100 000 personnes ont été inclues dans l'étude; 20% avaient les critères du ministère de la santé, avec une prévalence dans cette population de 2,4%; un peu plus de 70 000 personnes ont été testée alors qu'elles n'avaient pas les critères ministériels (essentiellement car elle avaient déjà été testées depuis moins de 12 mois). Pour 1 000 personnes testées, 158 ont les critères ministériels avec 3,6 dépistages positifs (soit 2,2% au sein de ce sous groupe), 650 sont hors des critères ministériels avec 6,3 dépistages positifs (soit 0,55% au sein de ce second sous-groupe considéré comme, moins à risque).
En pratique, on voit que dans cette population à prévalence élevée, le fait de tester de façon beaucoup plus rapprochée permet de dépister un nombre important de personnes positives qui aurait sinon échapper au dépistage avant la prochaine "indication" selon les recommandations du ministère, mais que la "rentabilité" du test est limitée.
A noter que l'étude coût-efficacité n'a pas été encore réalisée. Une étude des facteurs de risque d'être positif dans le groupe non ciblé par le ministère est en cours, afin d'essayer de cibler un peu mieux le dépistage ultérieur.
147 OPTIMAL HIV TESTING STRATEGIES TO INCREASE HIV DIAGNOSIS IN SOUTH AFRICA
Leigh F. Johnson, Gesine Meyer-Rath, Craig Van Rensburg, Caroline Govathson
Actuellement, environ 12 millions de test de dépistages sont réalisés chaque année en Afrique du Sud. En résumé, dans les projections actuelles des modélisations de cette étude, le plus "rentables" est de dépister: les partenaires des personnes nouvellement dépistées, les patients présentant des infections opportunistes (NDR : on s'en doutait un peu…) et les travailleuses du sexe sous PrEP. Tester les partenaires dans le cadre de la notification, ainsi que tester les HSH serait très coût-efficace. Tester les travailleuses du sexe (hors du contexte spécifique de la PrEP) serait probablement coût-efficace, de même que proposer des autotests pour les partenaires de femmes enceintes mais le modèle utilisé ne permet pas de conclure de façon définitive sur ces deux dernières situations. Distribuer des autotests dans les zones difficile à atteindre où il y a un retard de dépistage serait probablement également efficace.
149 HIV SELF-TEST DISTRIBUTION INCREASES TEST FREQUENCY IN SOUTH AFRICAN MSM
Sheri A. Lippman, Tim Lane, Oscar Rabede, Hailey Gilmore, Yea-Hung Chen, Nkuli Mlotshwa, Kabelo Maleke, Alexander Marr, James A. McIntyre
L'étude a consisté à tester pour le VIH et proposer plusieurs autotest à emporter dans la foulée (oral ou sanguin) à des HSH sud-africains séronégatifs. Ils pouvaient utiliser les test pour eux même ou pour toute personne (famille, partenaires sexuels, amis) avec qui ils se sentaient en confiance. Les visites étaient trimestrielles, pour le feedback et le réapprovisionnement en auto-tests.
127 hommes ont été inclus; 55% choisissent le test sanguin, 20% le test salivaire et les autres prennent les deux. Au cours de la période d'étude, plus de 700 tests ont été proposés par les participants à leur entourage; 83% privilégient l'auto test pour leur prochain test (contre le dépistage assisté par un soignant), 64% préfèrent le test sanguin : probablement lié à un manque de confiance dans le test oral et le fait que l'auto test sanguin proposé est le même que celui qui est habituellement utilisé pour le dépistage par les soignants et que la plupart des MSM ont déjà fait dans des structures de dépistage avant d'intégrer l'étude.
Le taux de perdu de vue est un peu > 10%. Le taux de liaison au soins des découvertes de positivité est de 70%, soit ce que l'on retrouve en moyenne en Afrique du Sud actuellement.
Les résultats de cette étude viennent juste d'être publiés (Lippman et al. J AIDS 2018).
Et voilà, terminé pour 2018 ! Obligé de quitter Boston un petit plus tôt que prévu pour des raisons climatiques, les deux dernières heures de symposium de la dernière journée sont passées à la trappe, mais n'hésitez pas à vous rattraper sur les webcasts !
En espérant que la lecture des chroniques vous a plu... Rendez-vous début mars 2019 à Seattle pour la 26ème CROI, et en attendant pour quelques chroniques du congrès mondial à Amsterdam fin juillet 2018... et peut être une chronique surprise de fin d'année.
|
