CROI 2024 – du 3 au 6 mars 2024

Les chroniques du COREVIH-Bretagne
Les chroniques 100% indépendantes avec de vrais morceaux d'argent public dedans !
Retour sur une "vraie" CROI en présentiel à Denver, car il y a deux ans, où la CROI s'est "tenue" dans cette ville c'était en fait tout en virtuel !
Signe des changements de temps, les inscriptions à la CROI en présentiel semblent être en diminution : il y a quelques années (en fait, far-far ago...) si on n'était pas inscrit dans les 15 jours qui suivaient l'ouverture des inscriptions début décembre, on pouvait faire une croix sur le congrès : les 3.000 places étaient rapidement prises d'assaut. Et encore fallait-il pouver que l'on s'intéressait vraiment au VIH via une bonne liste de publications... Cette année pour la 1ère fois, nous avons reçu des relances pour s'inscrire jusqu'à 10 jours avant la tenue du congrès ! Est-ce une prise de conscience écologique qui amène les personnes à moins se déplacer (shame on me), est-ce une diminution des budgets alloués à la formation dans le domaine du VIH, un moindre intérêt... mais certaienement la possibilité de suivre en virtuel en direct, ce qui doit faciliter la vie de pas mal d'américains qui n'auront pas un trop gros décalage horaire (au moins à l'ouest).
Quelques éléments pour faciliter la lecture :
- Si vous cliquez sur une diapo avec le clic droit de la souris et sélectionnez "Ouvrir l'image dans un nouvel onglet", vous l'aurez dans un format beaucoup plus lisible, la résolution utilisée permettant normalement de les afficher en plein écran.
- Les liens hypertextes en bleu ou gris renvoient sur des éléments complémentaires. Les liens hypertextes en rouge renvoient vers les PDF des études citées.
Les chiffres de la CROI 2024
Cette 31ème CROI rassemble donc 3.635 participants, dont seulement 438 se sont inscrits dans le format " virtuel", peut-être un peu dissuadés par le coût prohibitif de l'inscription. Près de 40% des inscrits sont étrangers, avec plus de 70 pays représentés; un tiers des communications trouve sa source à l'étranger. La CROI ne communique pas sur la moyenne d'âge de ses participants (ni sur le sexe-ratio…) mais un quart des participants vient pour la 1ère fois, ce qui est plutôt rassurant pour le renouvellement des générations… 1.682 soumissions de communications (un chiffre remarquablement stable !) et 966 communications sélectionnées (17 de plus que l'an dernier), dont 111 en communication orale (NDR : plus d'un résumé sur deux sélectionné, n'hésitez pas à tenter votre chance pour la prochaine CROI, mais il est probable que les soumissionaires potentiels s'auto-censurent un peu).
La CROI s'ouvre tout doucement au communautaire, avec notamment la mise en place de sessions matinales dédiées et de petits-déjeuners virtuels (de 7 à 8, pour être "communautaire" on a intérêt à être matinal !).
Un hommage est rendu à Adaora Adimora, 1ère femme noire à avoir obtenu un poste de professeur titulaire au sein du département de médecine de l'Université de Chapell Hill en Caroline du Nord (en 2009 !), disparue en début d'année et pionnière de la recherche épidémiologique dans le domaine du VIH et des IST, notamment dans le champ des inégalités sociales de santé touchant les femmes afro-américaines. Ses études sur les modèles de réseaux sexuels et leur rôle dans la propagation du VIH ont été particulièrement importantes, mettant en lumière l'importance des forces macroéconomiques et sociales dans les disparités raciales de l'épidémie de VIH aux États-Unis.
Et pas de nouvelle CROI sans prochaine CROI : l'édition 2025 aura lieu à San Francisco du 9 au 12 mars 2025 !
Le programme est ici
[J'avais écrit l'an dernier que les chroniques allaient peut-être prendre fin, faute d'énergie pour poursuivre ce travail d'autiste... Bon finalement, on rempile cette année, et je ne dis rien pour l'an prochain...]
Dimanche 3 mars 2024
Modern Vaccinology: A Legacy of HIV Research
Barney S. Graham, Morehouse School of Medicine, Atlanta, GA, USA
L'histoire de la vaccination est maintenant ancienne, mais s'est considérablement accélérée au 21ème siècle avec la mise à contribution de nouvelles technologies très pointues comme le séquençage haut débit ou encore plus récemment l'ingénierie des protéines.
Le problème est que les avancées dans le domaine de la vaccination du VIH ont été très lentes, et s'il n'a fallu "que" deux ans pour découvrir le virus, il a fallu 17 ans pour que le 1er essai vaccinal de phase 3 voit le jour.
Afin de mieux nous faire comprendre le fait qu'aujourd'hui la conception d'un vaccin passe par la connaissance fine des protéines du pathogène, Barney Graham a pris deux exemples : le VRS et le SARS-COV2.
Pour le VRS, c'est la mise en évidence de la structure du complexe de préfusion (Mc Lellan Science 2013) qui a ouvert la voie à la réalisation d'un vaccin.
Dans le domaine du SARS-COV2, ce  sont les travaux sur la protéine Spike des 10 années ayant suivi l'émergence de la première épidémie de SRAS qui ont permis le développement du vaccin (Jason Mc Lellan de nouveau), avec un essai de phase 2 en quelques semaines et une phase 3 moins de 6 mois après le début de l'épidémie. Mais en fait, les recherches qui ont permis cette émergence sont beaucoup plus anciennes…Malgré tout, avoir un vaccin n'est pas forcément la panacée si on est dans l'incapacité de le déployer de façon large. La pandémie de COVID-19 a montré que l'accès au vaccin en Afrique avait été très limité et que le nombre de décès évités grâce à la vaccination dans les pays à ressources limitées était… très limité (Watson et al. Lancet 2022) ! sont les travaux sur la protéine Spike des 10 années ayant suivi l'émergence de la première épidémie de SRAS qui ont permis le développement du vaccin (Jason Mc Lellan de nouveau), avec un essai de phase 2 en quelques semaines et une phase 3 moins de 6 mois après le début de l'épidémie. Mais en fait, les recherches qui ont permis cette émergence sont beaucoup plus anciennes…Malgré tout, avoir un vaccin n'est pas forcément la panacée si on est dans l'incapacité de le déployer de façon large. La pandémie de COVID-19 a montré que l'accès au vaccin en Afrique avait été très limité et que le nombre de décès évités grâce à la vaccination dans les pays à ressources limitées était… très limité (Watson et al. Lancet 2022) !
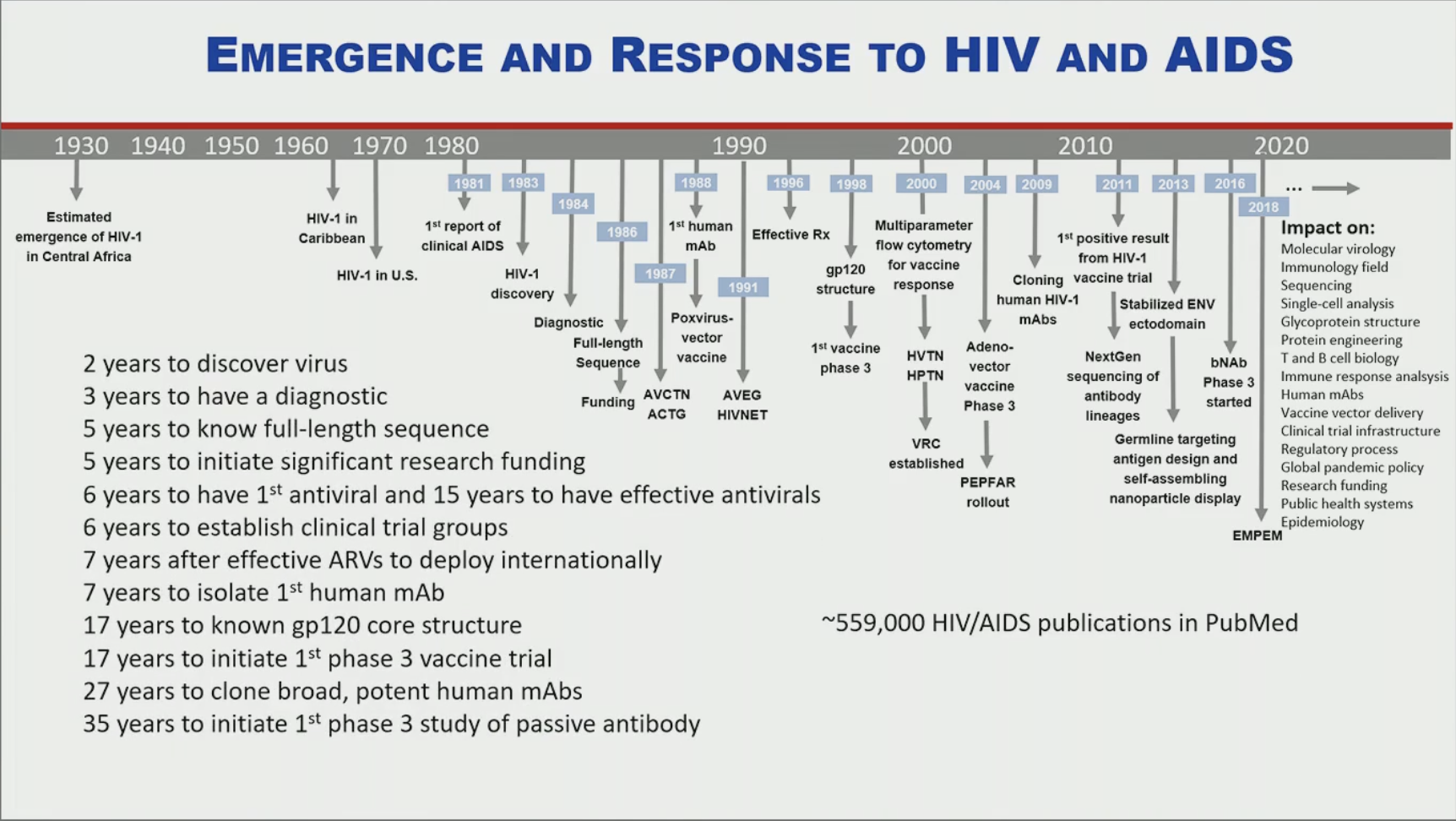 Pour ce qui est du VIH, malgré 40 ans d'efforts et d'avancées technologiques, nous n'avons toujours pas de vaccin disponible. Il y a de nombreuses raisons à cela, dont : 1) l'établissement rapide d'un réservoir de cellules infectées de manière latente et l'infection de tissus "compartimentés" ; 2) de multiples façons pour le VIH d'éviter l'immunité innée ; 3) la diversité antigénique des souches de virus ; 4) la variabilité génétique et l'évasion immunitaire rapide des cellules T chez les personnes infectées ; 5) l'évasion conformationnelle d'Env face aux anticorps neutralisants ; 6) le bouclier glycane de l'Env contre les anticorps neutralisants ; 7) l'immunodominance des sites antigéniques sur l'Env avec une faible vulnérabilité à la neutralisation ; 8) la rareté des cibles de l'Env sur les virions ; 9) les sites muqueux d'infection ; 10) l'infection de cellules critiques pour l'induction de l'immunité ; 11) l'infection à la fois de cellules lymphoïdes et de cellules présentant l'antigène avec des récepteurs Fc ; et 12) le potentiel de dissémination de l'infection par des cellules infectées par le virus, ainsi que par des virions libres. Résoudre ces problèmes de nature immunologique est difficile mais c'est une large voie de recherche pour les vaccins contre le VIH, mais également contre d'autres pathogènes ou même des pathologies non transmissibles. À cet égard, malgré une faible probabilité de succès, travailler à la création de vaccins contre le VIH a été et continuera d'être l'une des activités scientifiques les plus productives de notre époque. Pour ce qui est du VIH, malgré 40 ans d'efforts et d'avancées technologiques, nous n'avons toujours pas de vaccin disponible. Il y a de nombreuses raisons à cela, dont : 1) l'établissement rapide d'un réservoir de cellules infectées de manière latente et l'infection de tissus "compartimentés" ; 2) de multiples façons pour le VIH d'éviter l'immunité innée ; 3) la diversité antigénique des souches de virus ; 4) la variabilité génétique et l'évasion immunitaire rapide des cellules T chez les personnes infectées ; 5) l'évasion conformationnelle d'Env face aux anticorps neutralisants ; 6) le bouclier glycane de l'Env contre les anticorps neutralisants ; 7) l'immunodominance des sites antigéniques sur l'Env avec une faible vulnérabilité à la neutralisation ; 8) la rareté des cibles de l'Env sur les virions ; 9) les sites muqueux d'infection ; 10) l'infection de cellules critiques pour l'induction de l'immunité ; 11) l'infection à la fois de cellules lymphoïdes et de cellules présentant l'antigène avec des récepteurs Fc ; et 12) le potentiel de dissémination de l'infection par des cellules infectées par le virus, ainsi que par des virions libres. Résoudre ces problèmes de nature immunologique est difficile mais c'est une large voie de recherche pour les vaccins contre le VIH, mais également contre d'autres pathogènes ou même des pathologies non transmissibles. À cet égard, malgré une faible probabilité de succès, travailler à la création de vaccins contre le VIH a été et continuera d'être l'une des activités scientifiques les plus productives de notre époque.
Reflections on Ending Pediatric HIV: Back to Basics, Confront the Unexpected, Challenge Assumptions
Dorothy Mbori-Ngacha, United Nations Children’s Fund (Former), Nairobi, Kenya
Travailler au Kenya dans le domaine de la pédiatrie au début des années 2000 pouvait être assez éprouvant, avec une transmission maternofoetale non maitrisée et peu de possibilités d'intervention. Il était difficile de recruter des volontaires pour les é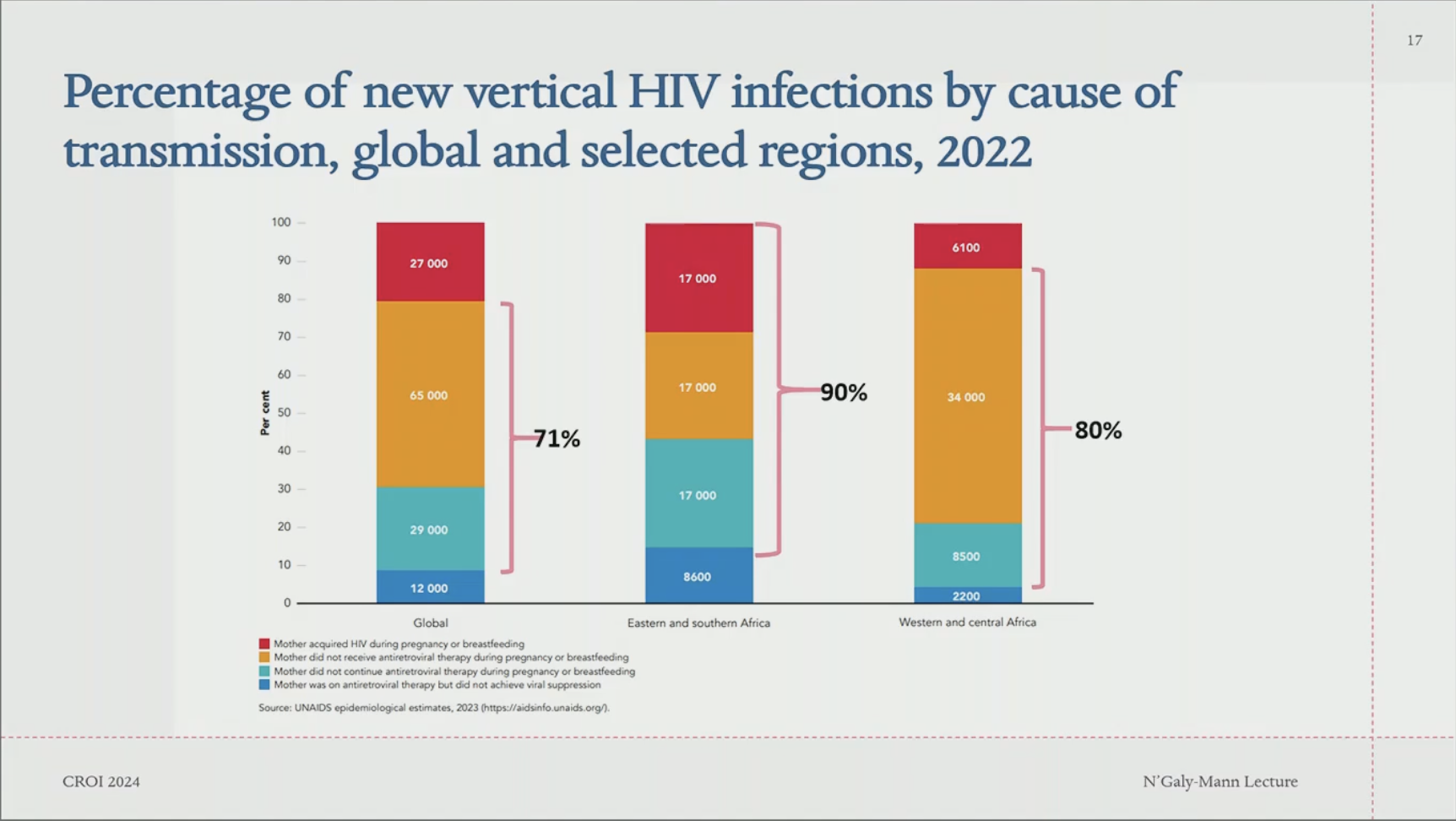 tudes cliniques sur la transmission verticale ou l'allaitement, notamment du fait du poids de la stigmatisation. tudes cliniques sur la transmission verticale ou l'allaitement, notamment du fait du poids de la stigmatisation.
Les débuts ont consisté à essayer de caractériser l'ampleur du problème avec des études épidémiologiques qui ont permis de mieux connaître les questions de transmission par l'allaitement, peu explorées jusqu'alors (Mbori-Gacha et al. JAMA 2001, Nduati et al. JAMA 2000, Richardson et al. ID 2003) Puis les premiers essais cliniques de prévention ont vu le jour, et ont pu être traduits en recommandations nationales ou internationales. Les recos de 2016 ont été particulièrement importantes en incluant les femmes enceintes/allaitantes et les enfants comme devant être traités de façon systématique (NDR : à une époque où la dictature des CD4 avait encore sa place et où l'on ne traitait que les immunodéprimés avérés). Les recommandations se sont rapidement transformées en programmes. Ainsi, plus de 3,4 millions infections néonatales ont été évitées. Le nombre de nouvelles infections pédiatriques a chuté, avec une couverture ARV aujourd'hui aux alentours de 82% pendant la grossesse et l'allaitement, mais tout de même encore 130.000 nouvelles infections en 2022. La couverture ARV des femmes enceintes stagne néanmoins depuis plusieurs 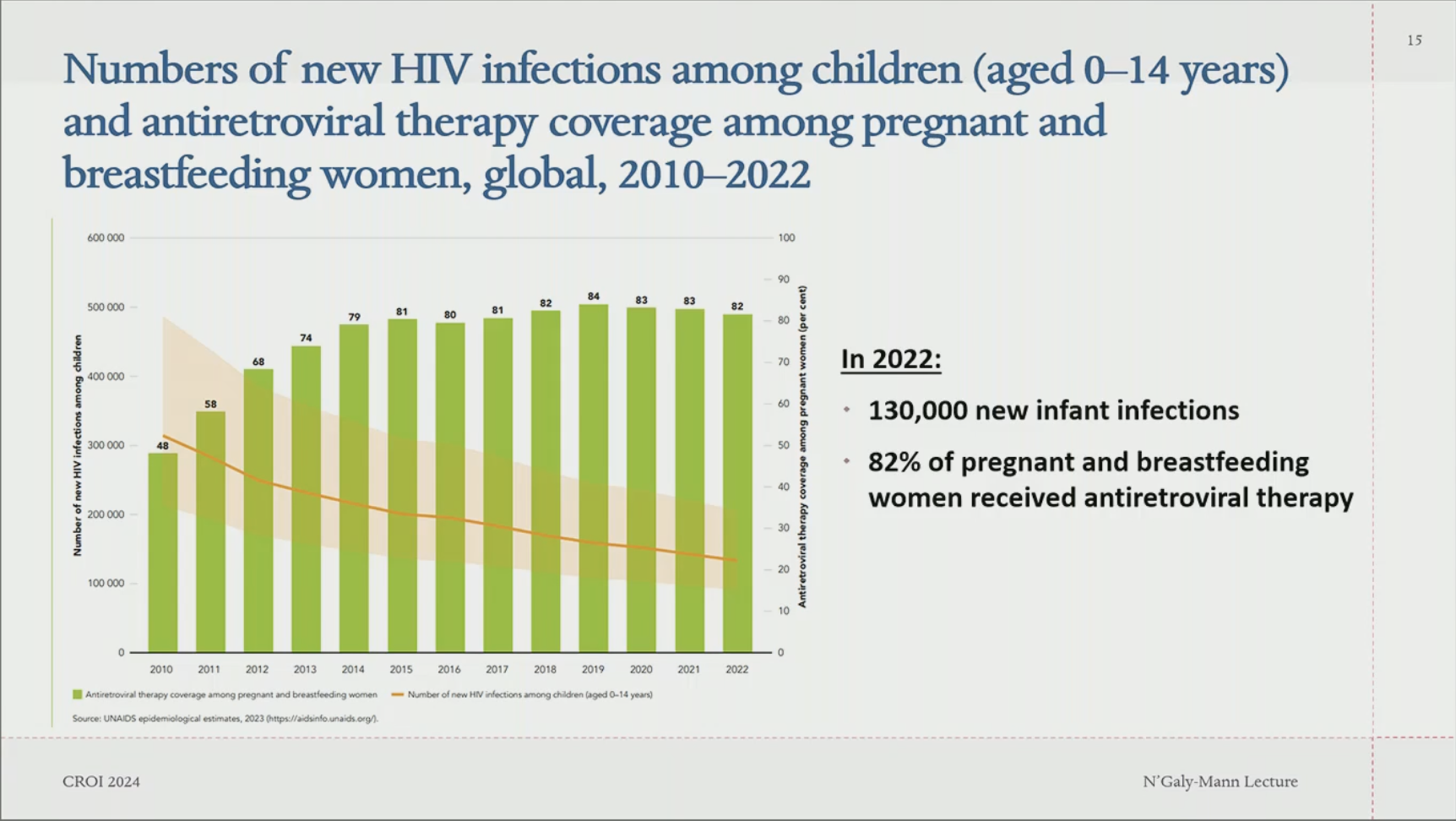 années. En Afrique de l'Est, trois causes expliquent 90% des transmissions mère-enfant résiduelles : pas d'accès au traitement, arrêt de traitement en cours de route et infections en cours de grossesse, alors qu'en Afrique de l'Ouest et centrale il s'agit essentiellement d'un problème d'accès au traitement (surtout absence de mise sous ARV, et à un moindre degré arrêt secondaire de traitement). années. En Afrique de l'Est, trois causes expliquent 90% des transmissions mère-enfant résiduelles : pas d'accès au traitement, arrêt de traitement en cours de route et infections en cours de grossesse, alors qu'en Afrique de l'Ouest et centrale il s'agit essentiellement d'un problème d'accès au traitement (surtout absence de mise sous ARV, et à un moindre degré arrêt secondaire de traitement).
La question de la rétention dans les soins est donc essentielle (Knettel JAIDS 2018), avec 1/4 des femmes enceintes et allaitantes perdues de vue dans l'année suivant l'initiation du traitement. L'incidence des nouvelles infections en cours de grossesse est importante (Drake PlosMed 2014) et on sait que le risque d'acquisition du VIH augmente (environ d'un facteur 4) en lien avec la grossesse ou l'allaitement, d’où les nouvelles recos de l'OMS ciblant les femmes enceintes et allaitantes comme des candidates à la PrEP dans les pays de haute incidence.
L'essai HPTN 084-01 de CAB injectable chez les femmes ados en Afrique australe a montré une préférence nette pour la forme injectable (> 90% !) par rapport au comprimé TDF/FTC lorsque le choix était proposé après 30 semaines de traitement injectable…
Unveiling the Power of Uganda’s LGBTIQ Advocacy in Shaping HIV Response and Health Care Access
Frank Mugisha, Sexual Minorities Uganda (SMUG), Kampala, Uganda
Ce n'est pas tout a fait un hasard si l'intervention introductive concernant les minorités sexuelles a été confiée à F. Mugisha, originaire d'Ouganda et directeur de la seule association LGBTIQ d'Ouganda, "sexual minorities" : ce pays est l'un des rares à avoir fortement durci ses lois discriminantes vis-à-vis des homosexuels au cours des dernières années. La nouvelle loi a été promulguée en mai 2023, et prévoit la peine de mort pour "l'homosexualité aggravée", mais également jusqu'à 20 ans d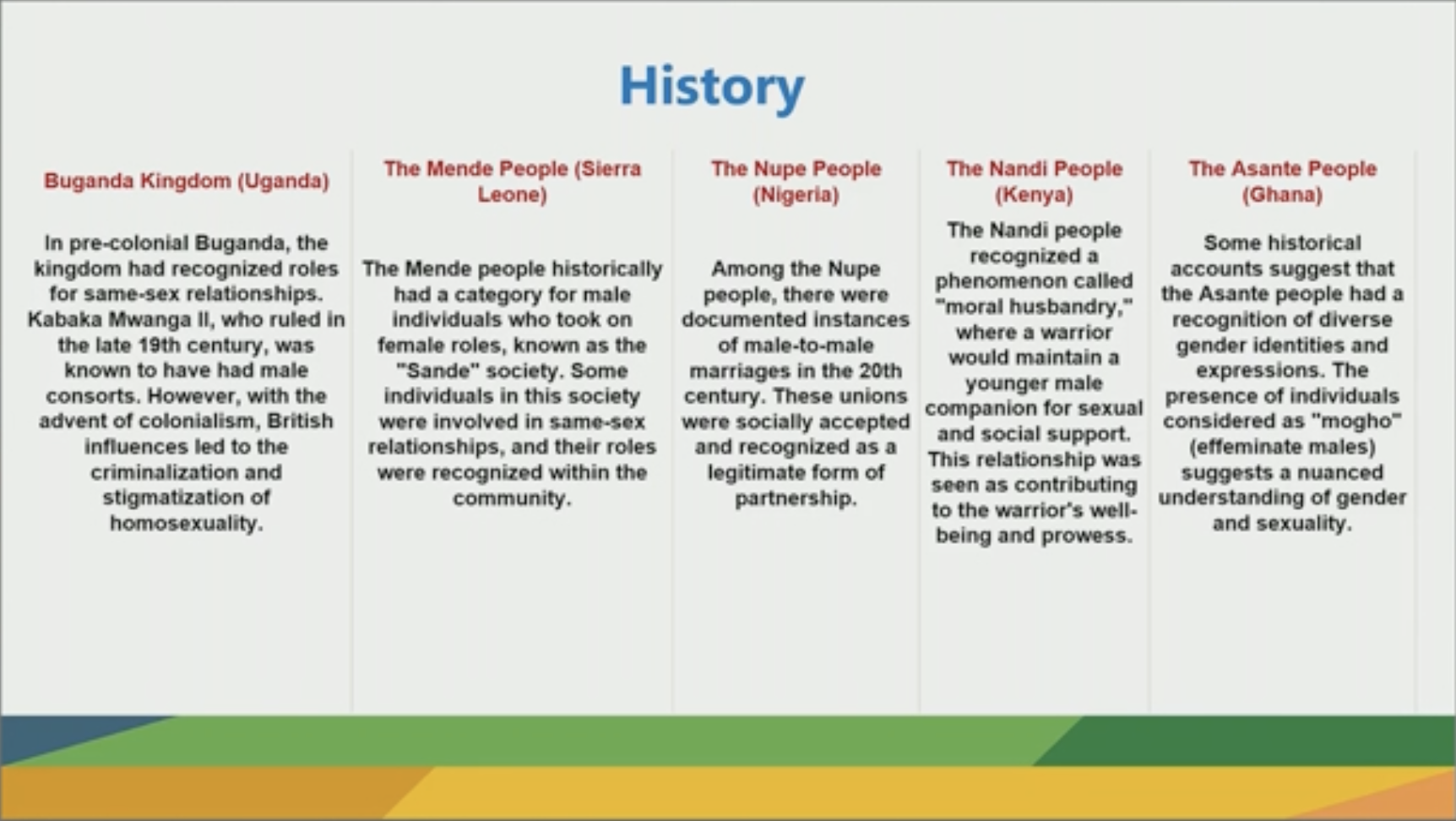 e prison pour la "promotion de l'homosexualité", qui vise assez spécifiquement les associations de défense des droits LGBT. e prison pour la "promotion de l'homosexualité", qui vise assez spécifiquement les associations de défense des droits LGBT.
Dans 33/55 pays d'Afrique, l'homosexualité est un crime, bien que la loi soit appliquée de façon assez variable d'un pays à l'autre.
Cela est assez surprenant car historiquement l'homosexualité est bien présente dans l'histoire de certains sociétés africaines (cf. illustration) et parfois mise en valeur.
En Ouganda, tout simplement parler de sexe est compliqué et tabou, mais parler d'identité de genre est encore plus compliqué.
"Foi et la religion" est un peu l'éléphant dans la pièce que l'on ne veut pas voir. Les leaders religieux ont banni les quelques revues, notamment la revue "Spicy", qui parlait de sexualité, et qui était la seule source de "renseignement" sur le sujet dans le pays.
L'une des attaques les plus fréquentes est d'assimiler les homosexuels à des pédophiles pour les criminaliser. Les lois actuelles incitent les médecins, les loueurs et les familles à dénoncer les homosexuels à la police. Celle-ci organise des raids pour fermer les lieux de rencontres et emprisonner les "déviants"; depuis la promulgation de la loi, les personnes de la communauté LGBTQI sont soumises à d'incessantes attaques, parfois violentes, pouvant aller jusqu'à la mise à mort. Les personnes concernées ne savent pas, par exemple, si elles peuvent être soignées sans discrimination, et près de 40% des personnes interrogées et concernées rapportent des situations de discrimination dans les lieux de soins.
Des pasteurs américains conservateurs et violemment anti-homosexuels mènent leur croisade en Ouganda, ne pouvant les mener dans leur pays d'origine où ils seraient poursuivis, et sont en partie à l'origine des lois discriminantes qui ont été votées.
Il y a donc un travail immense de lobbying à réaliser pour essayer de faire changer ces lois…
Lundi 5 mars 2024
Session pléinière
What’s New in HIV Vaccines: Vaccine-Induced Immune Responses
M. Juliana McElrath, Fred Hutchison Cancer Center, Seattle, WA, USA
 Si la plupart des essais cliniques de vaccinations se focalisent actuellement sur la production d'anticorps neutralisant à large spectre (bNAbs), les approches sont quant à elles très variées pour l'obtention de leur production et sont issues des leçons tirées des 10 premiers grands essais vaccinaux. Si la plupart des essais cliniques de vaccinations se focalisent actuellement sur la production d'anticorps neutralisant à large spectre (bNAbs), les approches sont quant à elles très variées pour l'obtention de leur production et sont issues des leçons tirées des 10 premiers grands essais vaccinaux.
Pour les tous premiers essais, Vax003 et 004, le fait d'utiliser une production d'Ac dirigées contre une souche spécifique n'était pas protecteur, avec un échappement rapide. Pour l'essai HVTN 502, paradoxalement un risque accru d'infection chez les vaccinés, mais une réduction de la virémie et une meilleure réponse des Cellules T Gag spécifiques chez les vaccinés qui s'infectent. Pour l'essai ALVAC RV144 une petite efficacité du vaccin avec un risque plus faible d'infection dans une sous-population ayant une réponse immune particulière. Pour l'essai HVTN 505, pas de protection globale, mais une diminution de risque chez les vaccinés ayant développé une réponse CD8 spécifique vis-à-vis du complexe de l'enveloppe (Env). Dans l'essai HVTN 702, la valeur protective d'une forte réponse IgG de la région V1V2, même si là aussi les résultats globaux ne sont pas convaincants.
Plus récemment, dans l'essai AMP VCR01 (Corey et al. NEJM 2021, Juraska et al. PNAS 2024), pas de protection contre de nouvelles infections VIH, mais :
-
Preuve de concept que cela peut protéger contre des souches sensibles aux Ac générés par le vaccin et que cela parait dose dépendant (plus efficace avec 30 mg/kg que 10 mg/kg) ;
-
Un biomarqueur a pu être développé (PT80) qui servira de benchmark pour les futurs essais de prévention basés sur la production de bNAbs.
Ces différentes approches pour la production de bNAbs ont été compilées par Barton Haynes en 2023 (Haynes et al. Nat Rev Immunol 2023).
L'étude approfondie de l'immunité des personnes qui vivent avec le VIH est également une mine de renseignements pour développer des modèles de protection, notamment en caractérisant et séquençant les bNAbs produits naturellement en contact avec le virus, puis les tester dans des modèles animaux (souris puis primates), identifier les épitopes Env à cibler, etc…
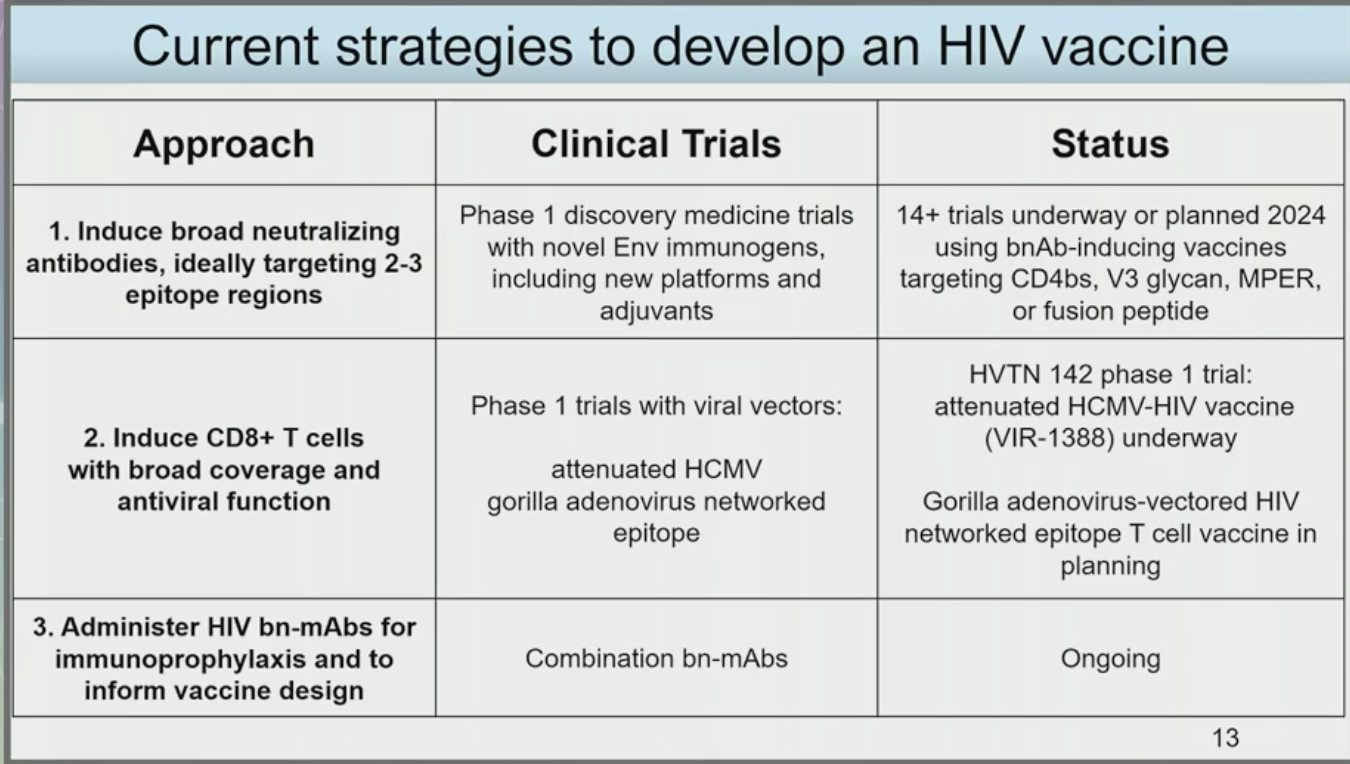
De nombreux essais sont en cours (dans des phases assez précoces pour l'instant), avec des approches complémentaires : induire des bNAbs, idéalement en ciblant 2 ou 3 épitopes, induire des CD8 avec des fonctions antivirales larges et efficaces, administrer directement des bNAbs pour l'immunoprophylaxie mais également pour améliorer les données concernant la réponse au bNAbs et ainsi mieux concevoir de futurs vaccins.
En conclusion, l'oratrice retient 5 défis particuliers dans le domaine de la vaccination contre le VIH : accélérer la production de candidats vaccins pour la mise en route d'essais cliniques, maintenir la surveillance de l'évolution phylogénétique du VIH pour rester en phase avec les immunogènes proposés, induire la production de bNAbs adaptés via la sélection de booster de vaccin ciblés sur Env, identifier les approches optimales pour induire une réponse CD8 efficace et des bNAbs pour une approche combinée et in fine intéresser les jeunes chercheurs à la question des vaccins et au financement de la recherche qui leur est consacrée.
Shall We Reach Human Papillomavirus Elimination in the Face of Inequity?
Nelly R. Mugo, Kenya Medical Research Institute, Nairobi, Kenya
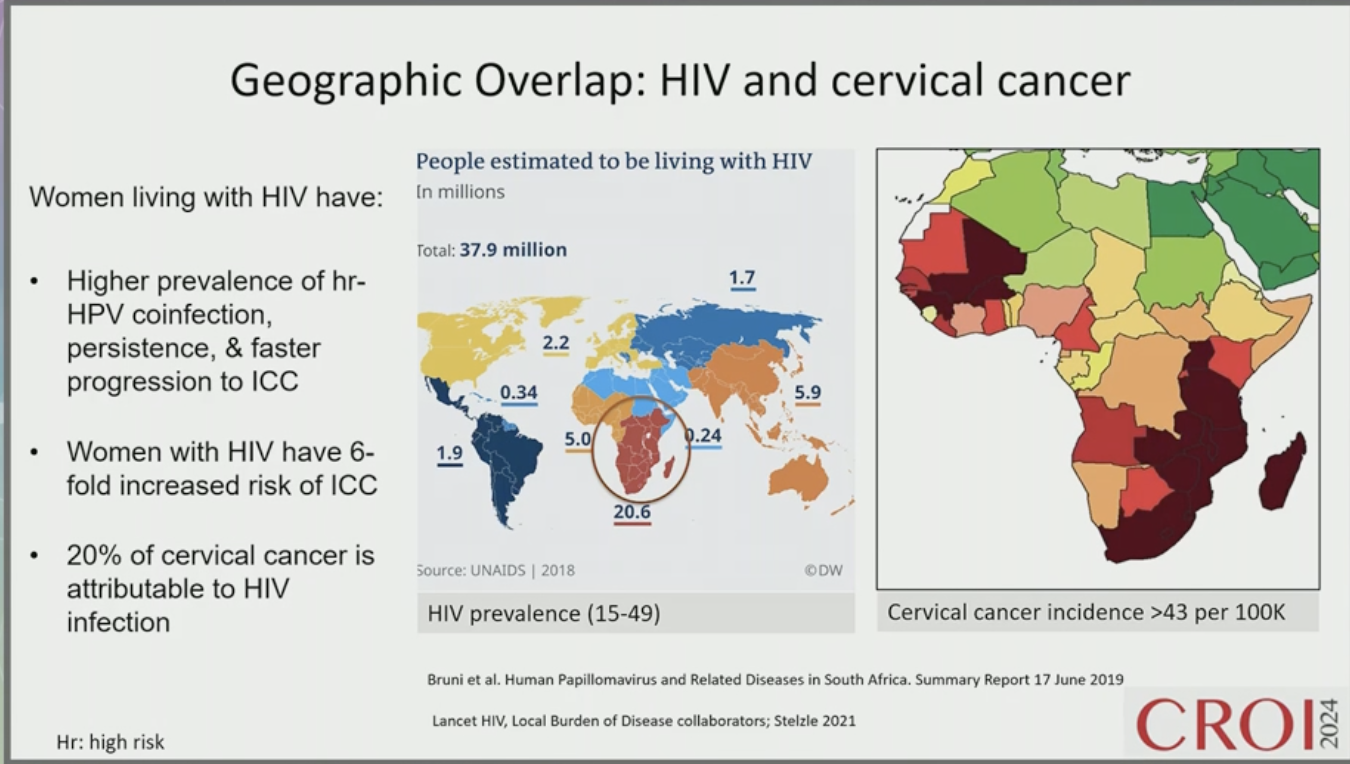 Les virus HPV sont responsables d'une mortalité importante dans le monde, en lien avec les cancers HPV-induits, et les pays à ressources limitées paient un lourd tribu dans le domaine, notamment ceux où la prévalence du VIH est élevée. Les cancers du col de l'utérus sont HPV induits à plus de 90%, et ils sont la 1ère cause de mortalité par cancer dans les pays à ressources limitées chez les femmes. Les virus HPV sont responsables d'une mortalité importante dans le monde, en lien avec les cancers HPV-induits, et les pays à ressources limitées paient un lourd tribu dans le domaine, notamment ceux où la prévalence du VIH est élevée. Les cancers du col de l'utérus sont HPV induits à plus de 90%, et ils sont la 1ère cause de mortalité par cancer dans les pays à ressources limitées chez les femmes.
Les épidémies de VIH et d'HPV se chevauchent, avec des infections plus fréquentes par HPV chez les FVVIH, et une progression plus rapide et plus fréquente vers le cancer. Les femmes qui vivent avec le VIH ont six fois plus de risque d'avoir un cancer du col que les femmes non-infectées, et 20% des cancers du col sont attribuables à une infection VIH.
A côté de cela, le cancer du col est l'un des rares cancers que l'on peut prévenir et guérir dans quasi-100% des cas, avec la connaissance de l'agent causal, des outils pour traiter les lésions précancéreuses, un vaccin efficace : le seul souci est donc l'implémentation !
Une campagne de vaccination efficace permettrait de réduire les cancers de 34% en 2030, 92% en 2070 et 99% en 2120. Ce vaccin peut être efficace avec une seule dose du fait de sa capacité à induire des Ac neutralisants en quantité importante chez les personnes qui ne vivent pas avec le VIH. Cette stratégie monodose faciliterait grandement l'implémentation à travers le monde, et elle a été largement testée dans des essais cliniques (Basu et al. Clinical Oncology 2021). On rappelle que cette proposition de monodose est guidée par la science et la facilité d'implémentation dans une stratégie de santé publique, et non pour faire des économies : il n'est pas question de moins bien vacciner au Sud qu'au Nord… Elle s'appuie également sur la capacité à vacciner précocement, avant la colonisation HPV en lien avec les relations sexuelles, facteur essentiel de l'efficacité anti-cancéreuse.
L'autre volet permettant de lutter contre les cancers du col est celui du dépistage. Des modalités simplifiées par inspection visuelle après badigeonnage à l'acide acétique dilué ont montré leur efficacité. Elles se heurtent néanmoins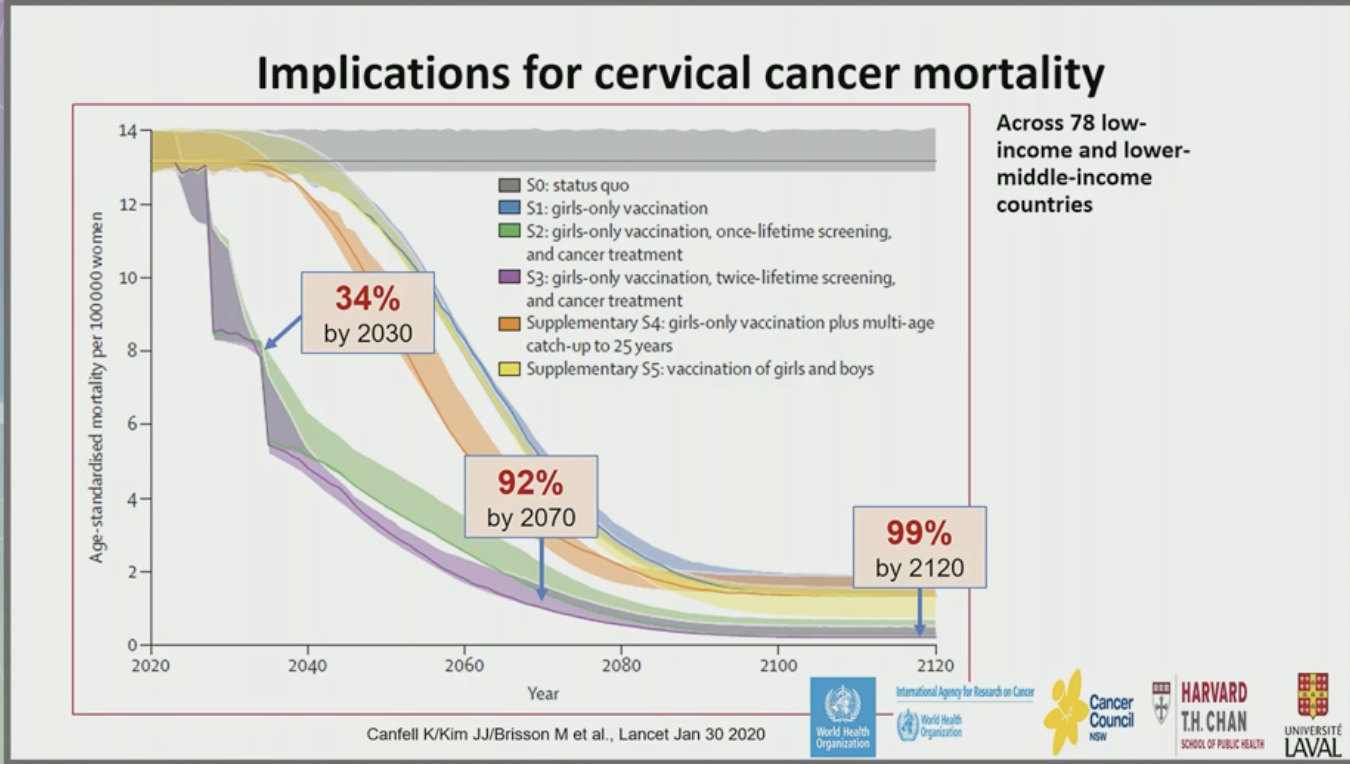 à la capacité de formation des ressources humaines d'une part, et à la capacité des systèmes de santé de proposer une prise en charge thérapeutique une fois les lésions précancéreuses mises en évidence. Une autre solution, compte tenu du développement progressif des plateformes de biologies moléculaires dans les pays à ressources limitées et des techniques "point of care" (notamment pour le suivi des PVVIH ou pour le diagnostic de la tuberculose) est le dépistage HPV en lieu et place de l'inspection visuelle. C'est plus simple à mettre en œuvre que le test à l'acide acétique, et la valeur prédictive négative est excellente. La difficulté est là aussi que peu de femmes sont dépistées, et parmi celles qui sont dépistées positives, peu bénéficient de traitement efficace… des recommandations OMS existent... à la capacité de formation des ressources humaines d'une part, et à la capacité des systèmes de santé de proposer une prise en charge thérapeutique une fois les lésions précancéreuses mises en évidence. Une autre solution, compte tenu du développement progressif des plateformes de biologies moléculaires dans les pays à ressources limitées et des techniques "point of care" (notamment pour le suivi des PVVIH ou pour le diagnostic de la tuberculose) est le dépistage HPV en lieu et place de l'inspection visuelle. C'est plus simple à mettre en œuvre que le test à l'acide acétique, et la valeur prédictive négative est excellente. La difficulté est là aussi que peu de femmes sont dépistées, et parmi celles qui sont dépistées positives, peu bénéficient de traitement efficace… des recommandations OMS existent...
En pratique, en associant la vaccination monodose systématique (des femmes et des hommes, à l'âge de 13 ans) à un dépistage HPV des lésions précancéreuses par un test point-of-care, on devrait y arriver… à très long terme. Dans l'attente, il faudrait avoir une attention toute particulière pour les FVVIH chez qui le taux de récidive après traitement de lésions précancéreuses est élevé, et développer des techniques de traitement de ces lésions précancéreuses qui soient mieux adaptées aux pays à ressources limitées.
______________________________________________________
Session de communications orales "Essais cliniques pour les nouveaux antirétroviraux"
Single Dose Administration of MK-8527, a Novel nRTTI, in Adults With HIV-1
Russ P. Carstens et al. Merck.
 Le MK-8527 est un nouvel NNRTI "classique" dans sa structure (triphosphaté en intracellulaire, peu influencé par le cytochrome 3A4), mais dont l'originalité est de pouvoir être utilisé en monoprise hebdomadaire (NDR : voire une fois par mois, mais Merck qui a été échaudé par la mésaventure de la toxicité de l'Islatravir en monoprise mensuelle ne semble pas trop pressé de tester à nouveau ces modalités pour son nouveau produit !). La tolérance dans les premiers essais de phase 1-2 parait bonne quelle que soit la dose. Le MK-8527 est un nouvel NNRTI "classique" dans sa structure (triphosphaté en intracellulaire, peu influencé par le cytochrome 3A4), mais dont l'originalité est de pouvoir être utilisé en monoprise hebdomadaire (NDR : voire une fois par mois, mais Merck qui a été échaudé par la mésaventure de la toxicité de l'Islatravir en monoprise mensuelle ne semble pas trop pressé de tester à nouveau ces modalités pour son nouveau produit !). La tolérance dans les premiers essais de phase 1-2 parait bonne quelle que soit la dose.
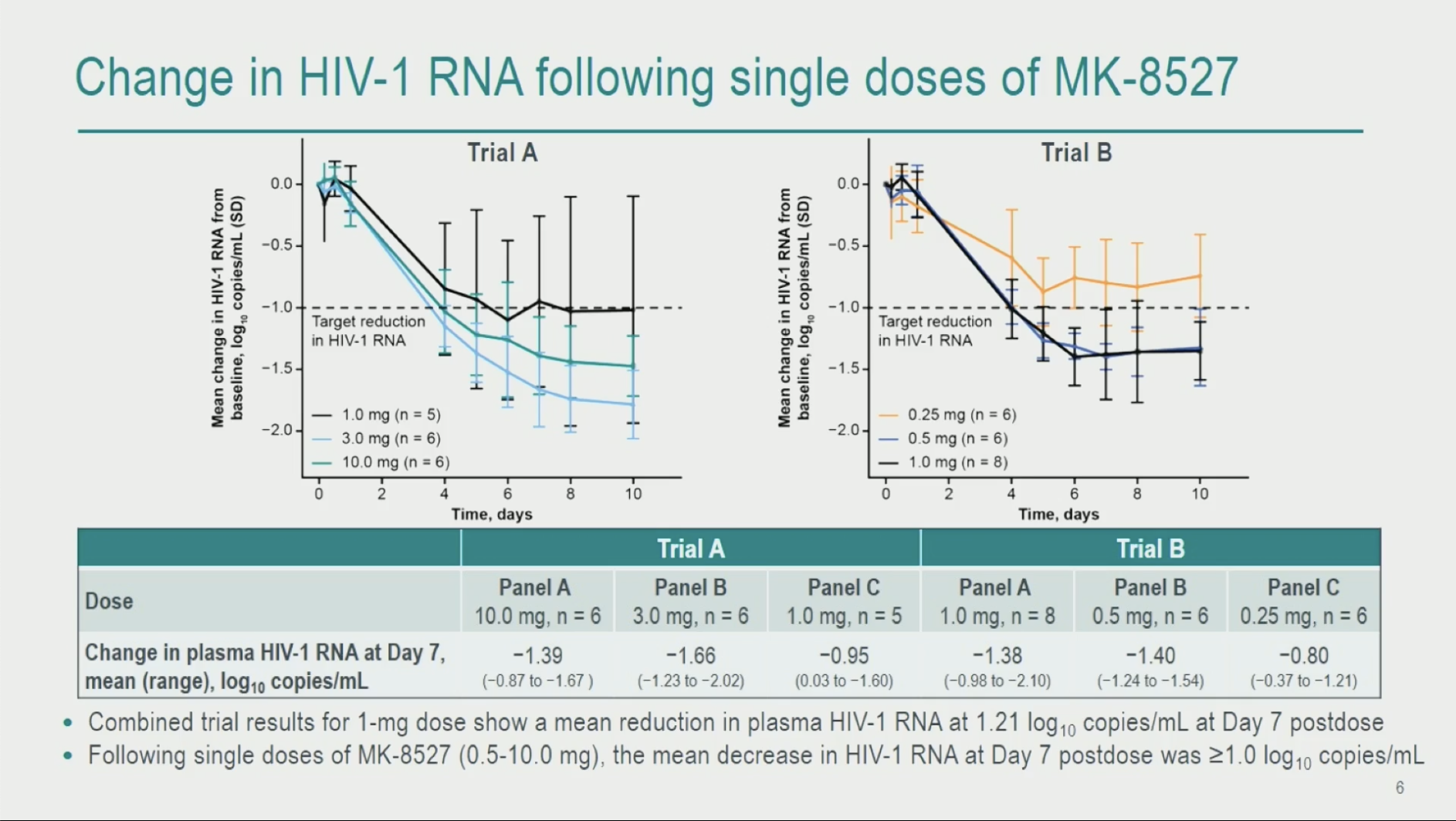
Dans cette première étude chez des PVVIH avec des doses de 0,25 à 10 mg, la réduction de charge virale lors de la phase initiale de monothérapie est dose-dépendante, et en moyenne de -1,2 log à J7 avec la dose de 1 mg.
La pharmacocinétique est la même chez les PVVIH que dans les études antérieures sur volontaires sains.
Globalement toutes les doses jusqu'à 0,5 mg permettent une diminution de l'ordre d'au moins un log à J7.
NDR : on n'est donc pas au sommet de la puissance, mais la monoprise hebdomadaire est bien sur intéressante, sous réserve que l'on trouve des produits à associer. On attend la suite !
Antiviral Activity, Safety, and Pharmacokinetics of GS-1720: A Novel Weekly Oral InSTI
Carl J. Fichtenbaum et al. Gilead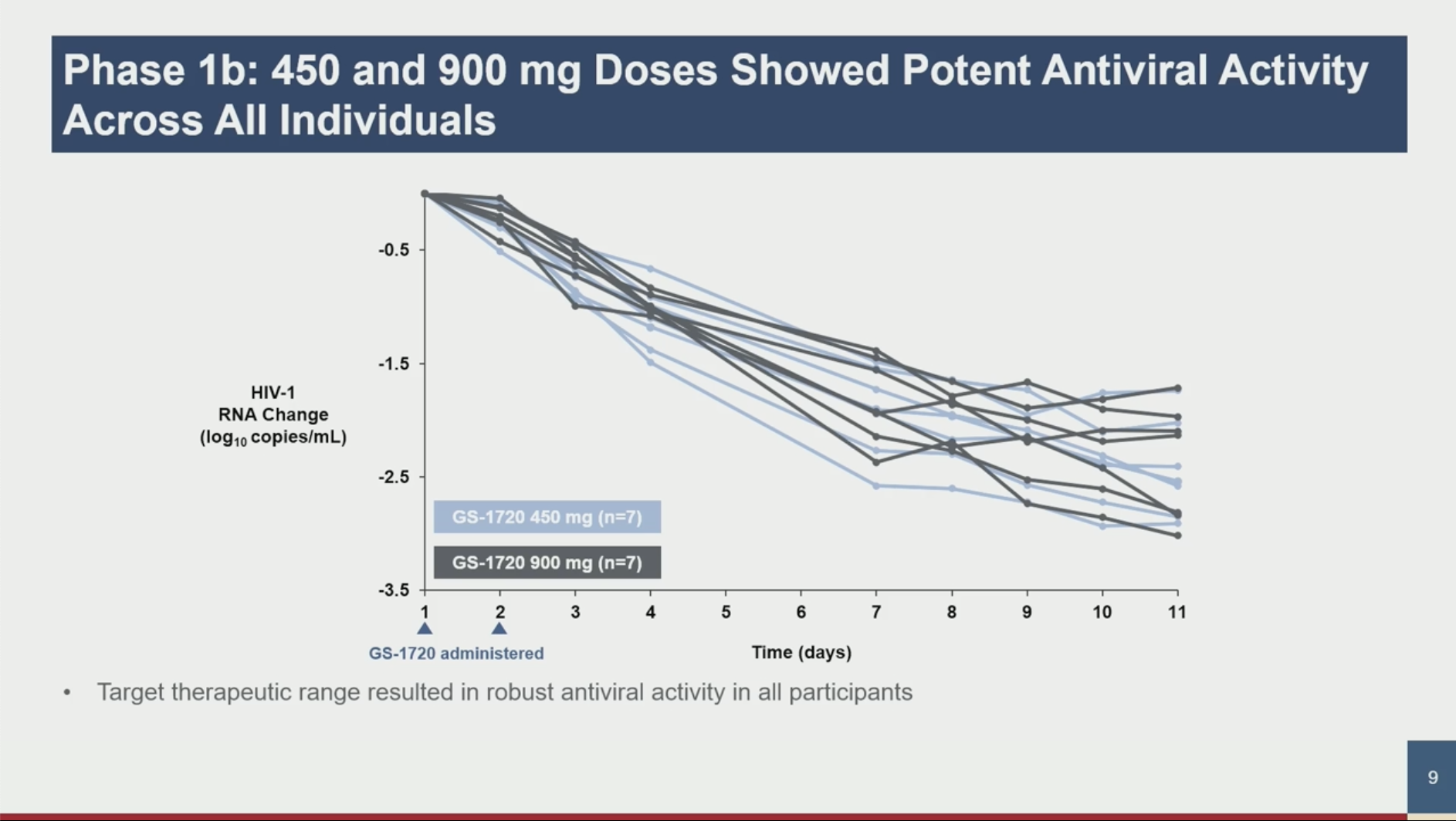
Le GS-1720 est un inhibiteur d'intégrase dont là aussi l'originalité serait de pouvoir être administré de façon hebdomadaire.
Dans une 1ère étude de phase 1a chez des volontaires sains, la T1/2 est de 9,4 jours.
Dans cette étude de phase 1B chez les PVVIH , 4 doses (30 à 900 mg) ont été testées. L'effet antiviral est dose dépendant allant de -2,37 à -1,74 log à J11 en monothérapie. Les doses de 450 et 900 mg montrent une efficacité chez tous les participants. Les nouvelles données pharmacologiques confirment la possibilité d'une utilisation hebdomadaire. La tolérance parait bonne (NDR : mais attention aux petits effectifs : 7 patients dans chaque bras !).
Pas d'émergence de résistance malgré la monothérapie (courte).
NDR : Gilead n'a pas évoqué la possibilité de s'associer avec Merck pour une bithérapie hebdomadaire… à suivre également.
VH3810109 (N6LS) in Adults With HIV-1 Who Are ART-Naive: Phase IIa BANNER Efficacy Data
Jan Losos et al. ViiV Healthcare
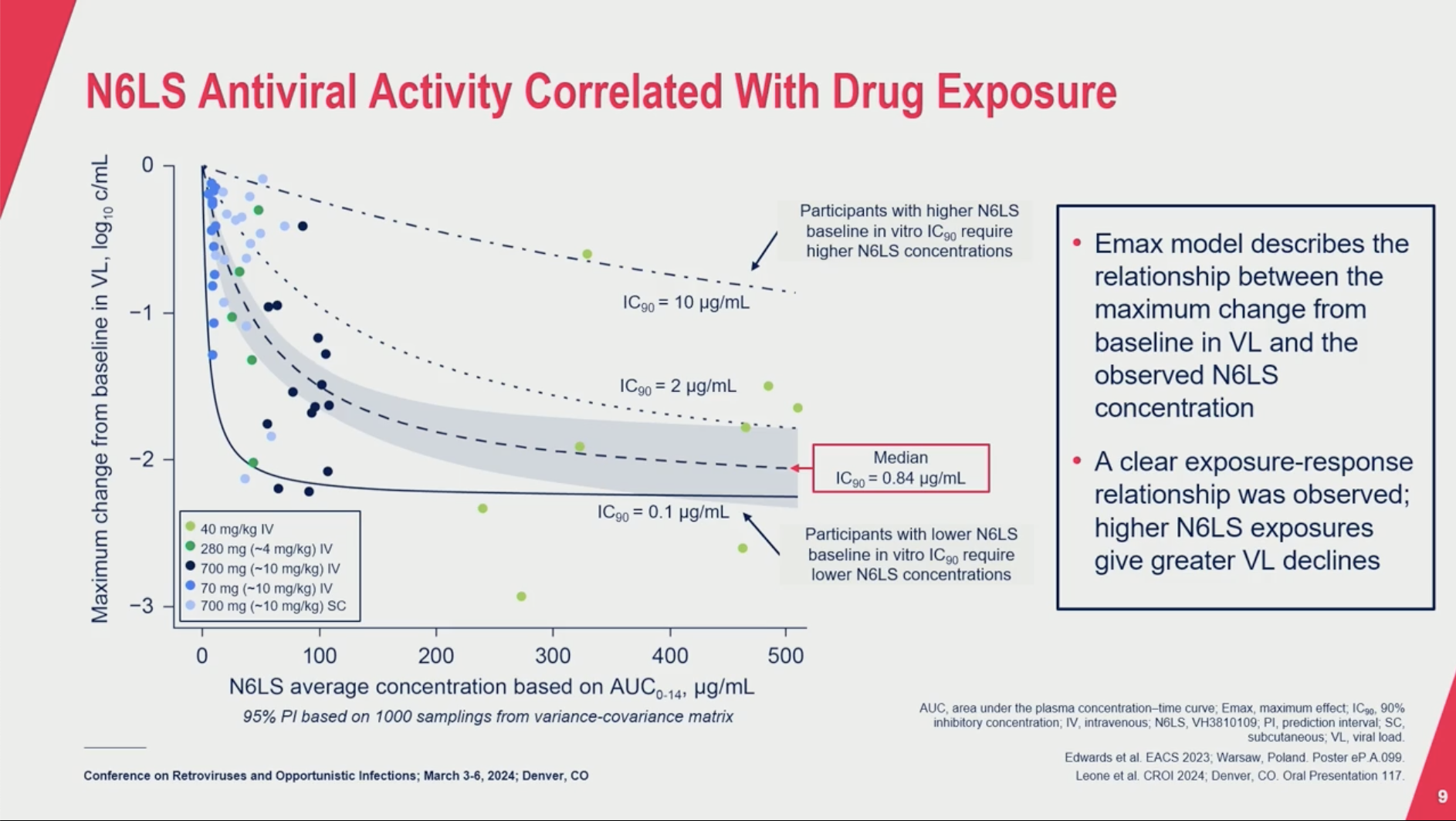 Le N6LS est un anticorps neutralisant à large spectre produit par ViiV. Le N6LS est un anticorps neutralisant à large spectre produit par ViiV.
L'étude BANNER se déroule en deux phases : elle consiste à administrer une dose unique de 4 ou 40 mg/kg par voie IV dans la première phase, puis une dose de 1 à 10 mg/kg par voie IV ou SC dans la 2nde phase.
Résultats : La réponse en IV est meilleure qu'en SC. On observe une réponse antivirale nette, qui dépend clairement de l'exposition, et qui dépend également de la sensibilité de la souche (testée a posteriori) : moins la souche est sensible, plus l'exposition doit être importante pour obtenir une efficacité.
Les résultats de cette étude BANNER, combinés à ceux de l'étude SPAN utilisant des doses plus élevées (poster 639) ont ouvert la voie à la conception d'une étude de phase 2b, EMBRACE, qui comme c'est étonnant, sera associée au… cabotégravir !
A First-in-Human Study of the Trispecific HIV-1 Broadly Neutralizing Antibody, SAR441236
Athe Tsibris, Bostion, USA
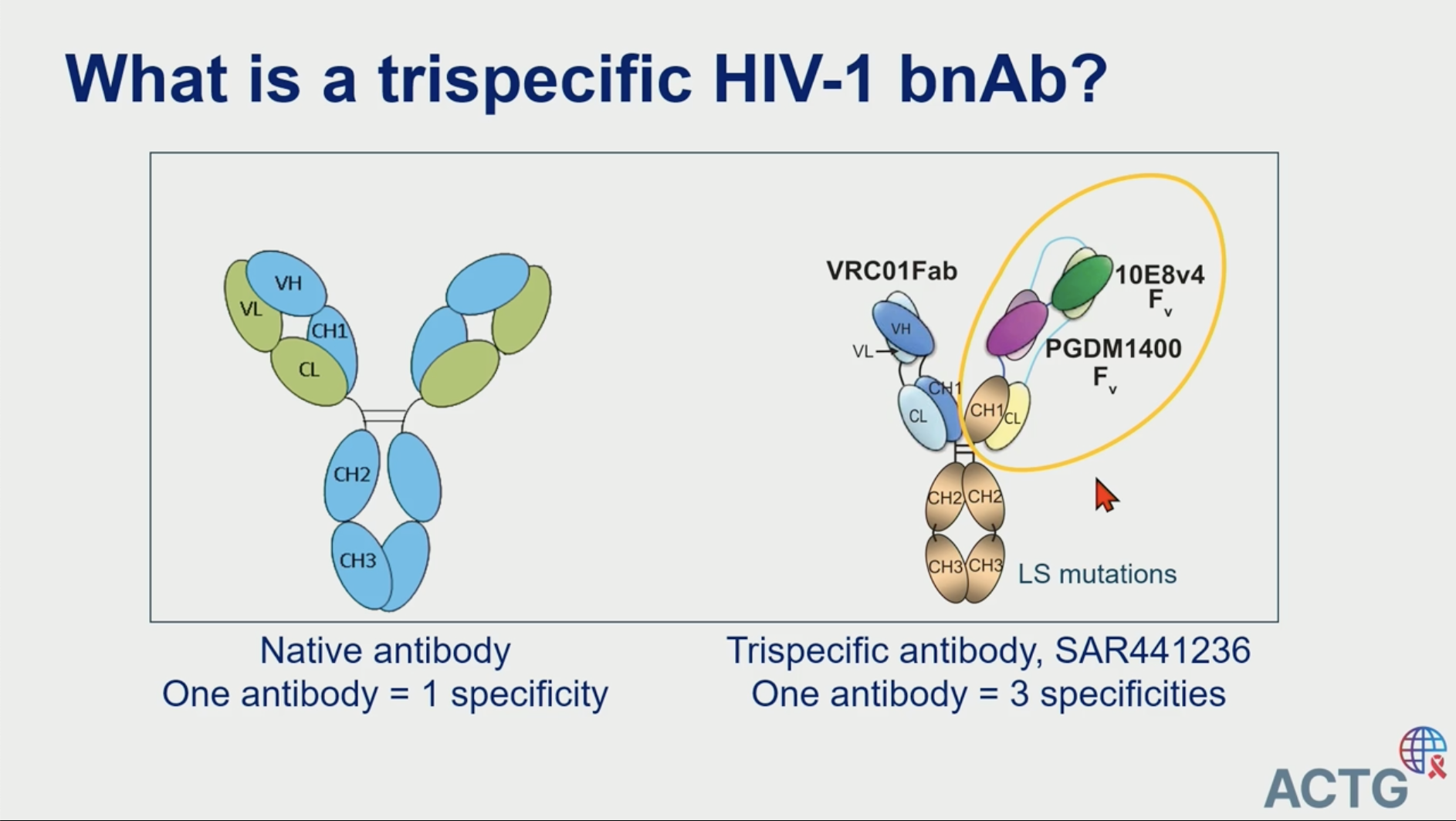 Il s'agit d'un essai (ACTG A5377) assez complexe dans son design, avec différentes doses d'un Ac monoclonal trispécifique SAR441236, étudié à la fois chez des patients ayant une CV indétectable sous traitement, et chez des patients virémiques. Il s'agit d'un essai (ACTG A5377) assez complexe dans son design, avec différentes doses d'un Ac monoclonal trispécifique SAR441236, étudié à la fois chez des patients ayant une CV indétectable sous traitement, et chez des patients virémiques.
Les résultats de cette étude montrent que la tolérance aux injections sous cutanées du produit est très bonne, qu'il émerge peu d'Ac dirigés contre le produit chez les patients non-virémiques contrairement aux patients virémiques. Par contre l'activité antivirale est modeste, avec l'absence de déclin du réservoir de provirus à 72 semaines…
Safety and Efficacy of VRC07-523LS Plus Long-Acting Cabotegravir in the Phase II ACTG A5357 Trial
Babafemi Taiwo for the ACTG A5357 Team, Chicago, USA
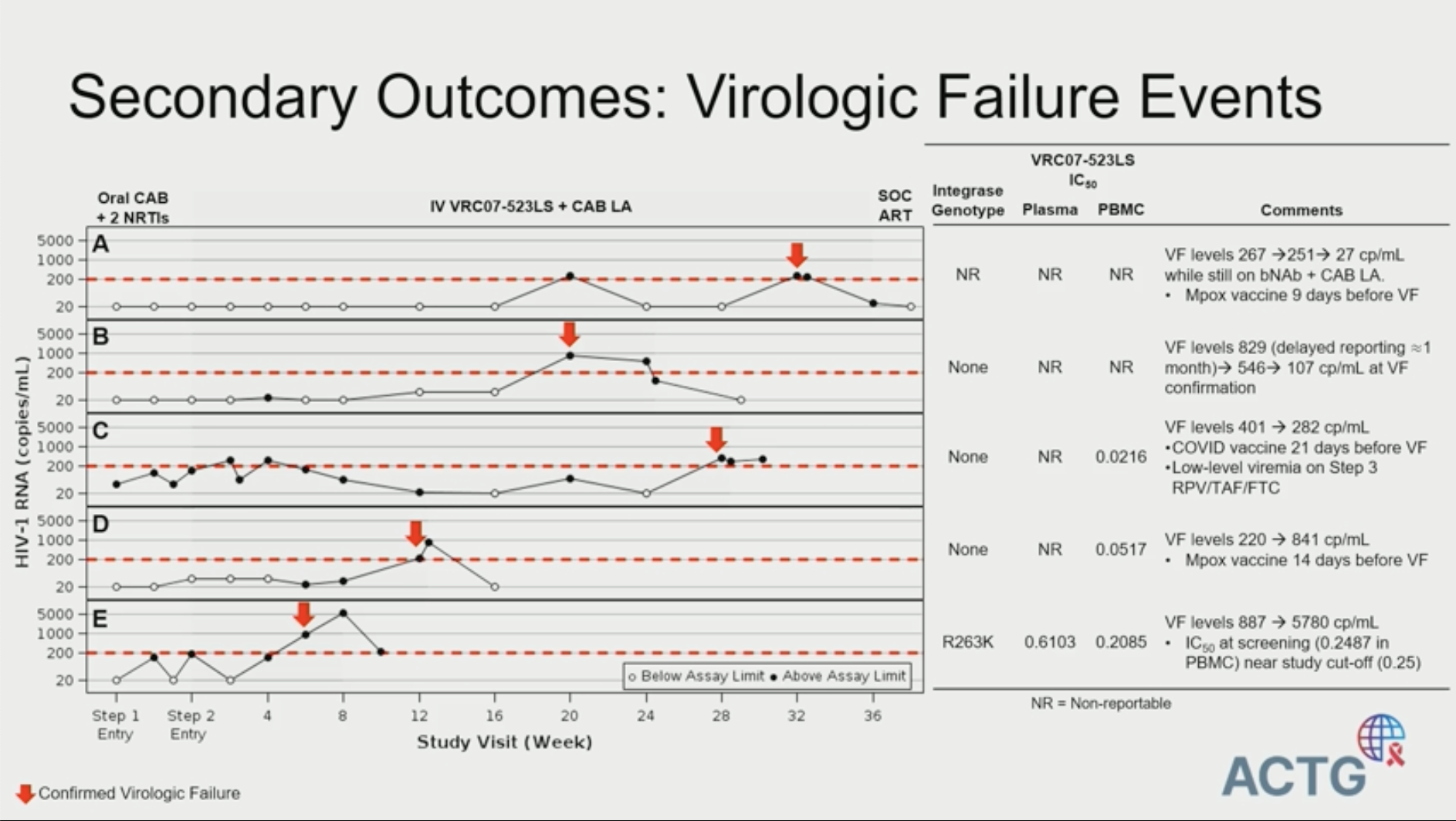 L'idée de cette étude est de combiner deux approches "long acting" avec d'un coté une anti intégrase (Cabotégravir) et de l'autre un Ac Monoconal (VRC07-523LS) pendant une durée de 48 semaines. L'idée de cette étude est de combiner deux approches "long acting" avec d'un coté une anti intégrase (Cabotégravir) et de l'autre un Ac Monoconal (VRC07-523LS) pendant une durée de 48 semaines.
Coté tolérance, ce n'est pas trop mal, mais tout de même 11 patients avec des effets secondaires de grade 3 sur les 71 patients ayant bien reçu les deux produits.
Coté efficacité, c'est un peu décevant : cinq patients ont eu un échec virologique dont un avec émergence de résistance aux anti-intégrases. Surtout, aucun des patients en échec n'était sous-dosé en cabotégravir, et les concentrations de VRC07 étaient dans les chiffres attendus, largement au-dessus de l'IC50.
NDR : cela ne donne pas trop envie… en tout cas pas avec cette association d'anticorps… La conclusion des auteurs est qu'il faut aller plus loin, mais la combinaison semble avoir ses limites !
Lenacapavir Plus bNAbs for People With HIV and Sensitivity to Either Teropavimab or Zinlirvimab
Joseph J. Eron et al.
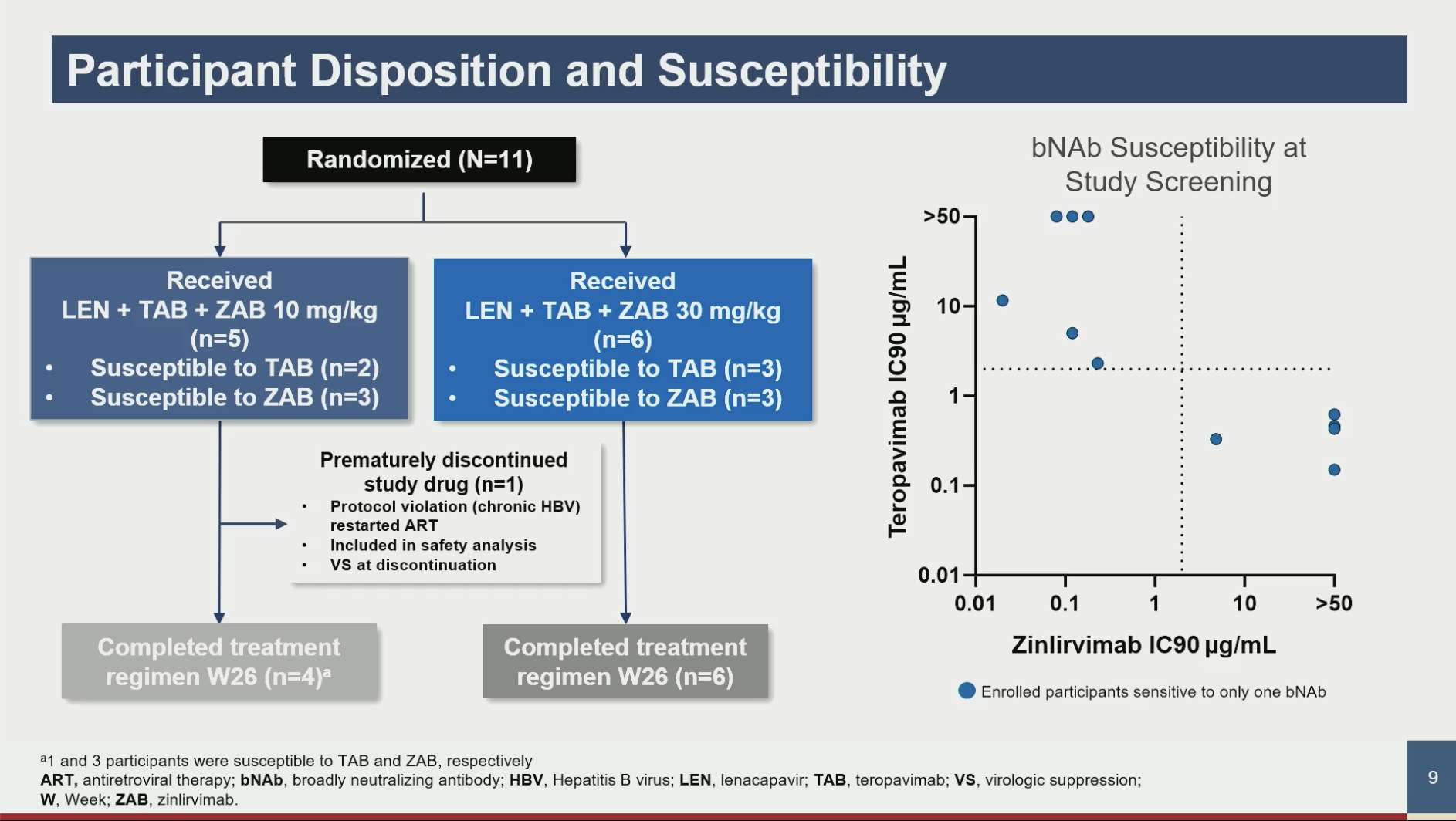 L'idée ici est identique à celle de la communication précédente, de combiner un antiviral direct à longue durée d'action (le lénacapavir) et deux Ac neutralisants à large spectre, Teropavimab (TAB) et Zinlirvimab (ZAB) ayant également une longue durée d'action (6 mois)... L'idée ici est identique à celle de la communication précédente, de combiner un antiviral direct à longue durée d'action (le lénacapavir) et deux Ac neutralisants à large spectre, Teropavimab (TAB) et Zinlirvimab (ZAB) ayant également une longue durée d'action (6 mois)...
Il s'agit d'une petite étude concernant 11 patients, et où l'on va comparer efficacité et tolérance de deux doses de ZAB, associées à des doses fixes de TAB et de lénacapavir.
Le schéma est simple : Arrêt du traitement antiviral de base chez des patients ayant une charge virale indétectable depuis > 18 mois et dont la souche est très sensible au TAB ou au ZAB, administration unique de Lénacapavir et TAB+ZAB à J0 puis reprise du traitement ARV de base à S26.
Résultats : La tolérance est bonne en dehors des réactions aux sites d'injection SC du LEN. 2/11 patients vont avoir un léger rebond à S26, tous les deux dans le groupe faible dose de ZAB. En pratique, on peut donc dire que sur ce petit groupe de patients, tous ceux ayant reçu lénacapavir + TAB + ZAB forte dose arrivent à maintenir une CV indétectable pendant 6 mois.
NDR : on reste sur des preuves de concept, avec de très petits effectifs et le fait d'une sélection de patients ayant des souches sensible à l'un ou l'autre des Ac…
Therapeutic Efficacy of a Triple Combination of HIV-1 Broadly Neutralizing Antibodies
Boris D. Juelg et al.
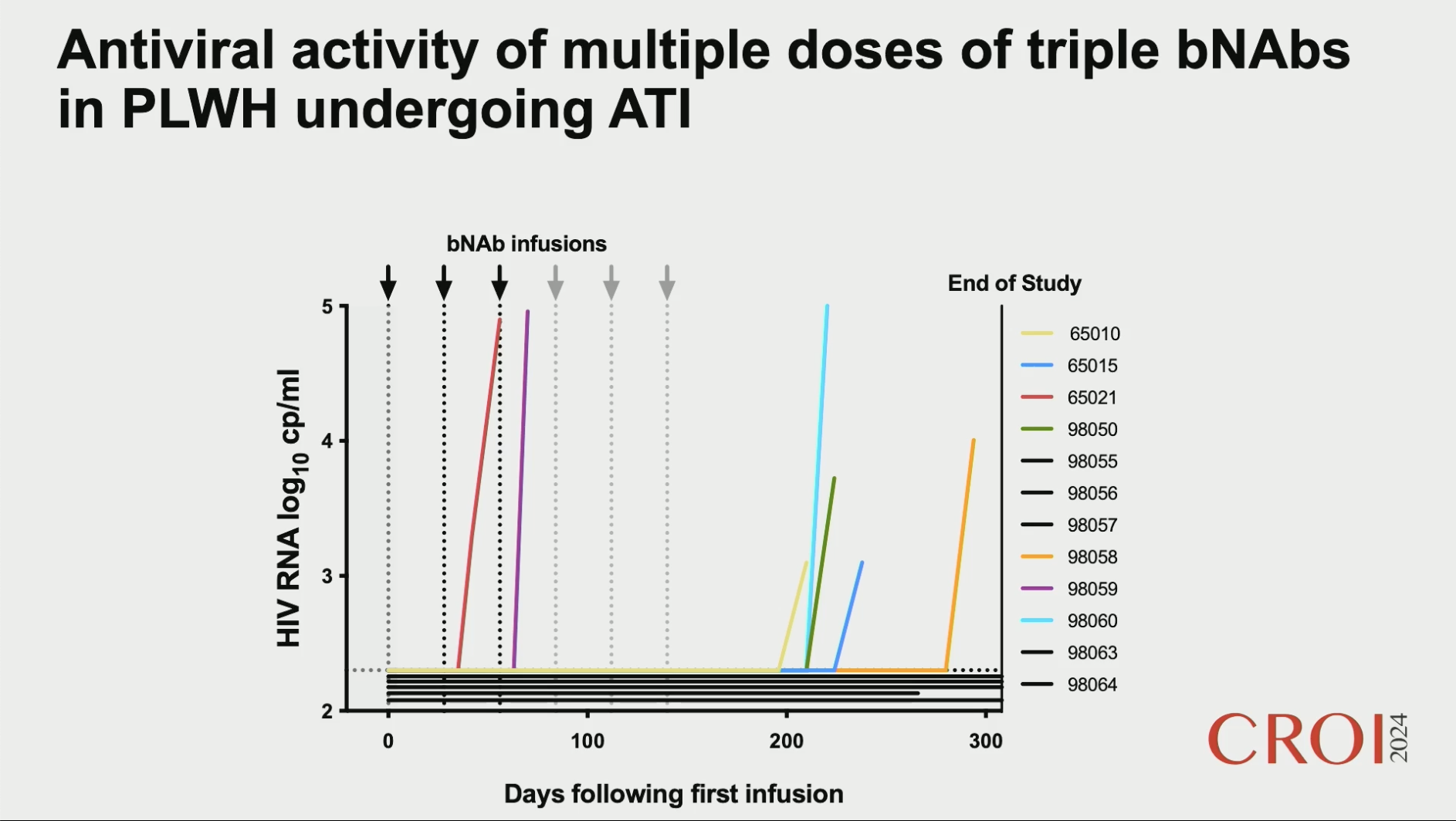 Cette étude s'intéresse à une stratégie d'administration d'un cocktail d'Ac à des PVVIH ayant une CV indétectable sous traitement antiviral. Elle part du principe que l'association de PGDM1400 qui vise la région V2, PGT121 qui vise la région V4 et VRC07-523LS qui vise les CD4 couvre 99% des différentes souches de VIH, et que 82% seraient couverts par au moins deux Ac. L'étude s'est faite en deux phases, avec une première phase de tolérance et une seconde d'efficacité. Cette étude s'intéresse à une stratégie d'administration d'un cocktail d'Ac à des PVVIH ayant une CV indétectable sous traitement antiviral. Elle part du principe que l'association de PGDM1400 qui vise la région V2, PGT121 qui vise la région V4 et VRC07-523LS qui vise les CD4 couvre 99% des différentes souches de VIH, et que 82% seraient couverts par au moins deux Ac. L'étude s'est faite en deux phases, avec une première phase de tolérance et une seconde d'efficacité.
La tolérance est globalement bonne.
Concernant l'efficacité, deux patients ont un rebond précoce avec un virus dans un cas résistant à deux Ac et dans l'autre aux 3 : il y a clairement une section de virus résistant par la présence des Ac. Trois patients ont un rebond plus tardif, dont l'un avec une résistance complète à 2/3 Ac. Quatre patients n'ont aucun rebond à 44 semaines.
Les conclusions sont que pour certains patients le cocktail d'Ac n'est pas suffisamment puissant (rebonds précoces) et que pour d'autres il s'agit peut-être d'une durée d'action trop courte des Ac avec des rebonds tardifs qui auraient pu être maitrisés par des doses supplémentaires.
Randomized Trial of Cabotegravir and Rilpivirine Long-Acting in Africa (CARES): Week 48 Results
Nicholas Paton et al.
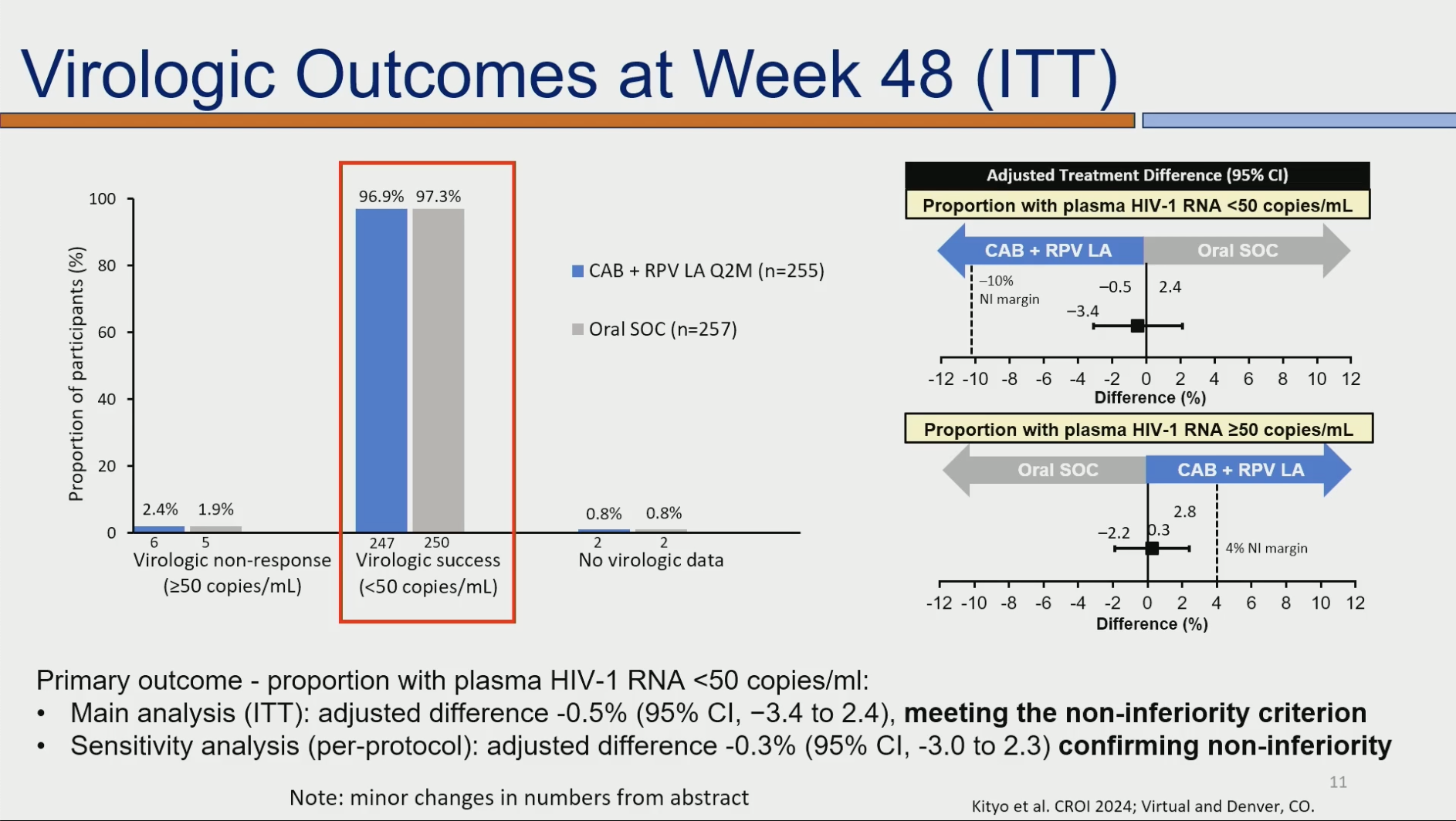 Il s'agit du premier essai CAB/RPV en Afrique (Ouganda, Kenya, Afrique du Sud) où jusqu'à maintenant on était assez frileux sur cette combinaison, pour des raisons variées : prévalence élevée de souches résistantes à la rilpivirine, conservation au froid, non efficacité sur le VHB. D'ailleurs, la principale cause de non-inclusion des patients screenés pour l'étude est la présence d'un AgBHs+ ou AcHBc +. Il s'agit du premier essai CAB/RPV en Afrique (Ouganda, Kenya, Afrique du Sud) où jusqu'à maintenant on était assez frileux sur cette combinaison, pour des raisons variées : prévalence élevée de souches résistantes à la rilpivirine, conservation au froid, non efficacité sur le VHB. D'ailleurs, la principale cause de non-inclusion des patients screenés pour l'étude est la présence d'un AgBHs+ ou AcHBc +.
L'étude a comparé un régime oral habituel (qui pour 92% étaient à base de dolutégravir) à l'association CAB/RPV selon les mêmes modalités que celles utilisées en Europe.
Résultats : Le respect des schémas d'injection est globalement très bon. L'efficacité globale est excellente dans les deux bras avec 97% de CV indétectable à la fin de l'étude. On note un seul échec virologique avec résistance dans le groupe CAB/RPV, chez une patiente ayant un virus de type A1 et avec un BMI de 25, ayant respecté le schéma d'injection. Cette patiente a de nouveau eu une CV indétectable avec un passage à un traitement de type TLD.
En pratique, cette essai clinique permet de démontrer que l'association CAB/RPV est non inférieure au traitement habituel par voie orale dans la population étudiée.
A noter que dans la session de questions/réponses qui a suivi, il est mentionné qu'il y a eu 6 grossesses dont deux dans le bras CAB/RPV et que le protocole autorisait la poursuite des injectables dans cette situation, après counseling, et que les deux femmes du bras injectable ont poursuivi à l'identique.
NDR : cette question des traitements à longue durée d'action est essentielle dans les pays à ressources limitées. Bien sur ce n'est pas simple (haut taux de résistance induite par la longue utilisation de l'efavirenz en 1ère ligne, conditions de conservation des produits etc...) mais il faut se garder de reproduire les erreurs des années 2000 où le discours dominant a été un temps que les traitements antirétroviraux, c'était trop compliqué pour les systèmes de santé africains... C'est en Afrique que se situe le besoin essentiel en traitement "long-acting" et c'est là qu'il faut faire les recherches !
Session TPE
PEP Prevention Toolbox: Do We Know How to Use It? Session de posters commentés
En introduction à cette session, la modératrice a tenté un panorama du traitement post-exposition dans le monde : la prévention post-exposition (PEP, ou TPE) est un outil qui existe depuis plus de trente ans, et les récentes avancées en termes de simplification des traitements devraient la rendre plus accessible. Par ailleurs le relais TPE vers PrEP devrait être un peu plus facile et un peu plus systématique.
L'efficacité du TPE ne peut être établie de façon précise puisque des études contre placébo sont considérées comme non éthiques, et que le nombre d'évènements attendus nécessiteraient des études de très grande ampleur. L'impression globale est celle d'un recours insuffisant au traitement post-exposition, notamment pour des raisons organisationnelles.
NDR : cette session nous permet globalement de voir que c'est le même souk dans tous les pays qui s'intéressent à la question et que le TPE n'est vraiment pas un outil génial de santé publique, si ce n'est d'être un mode d'entrée dans la PrEP.
HIV Post-Exposure Prophylaxis Prescription Trends: United States, 2013-2022
Mary R. Tanner, CDC, Atlanta, USA - Poster 1131
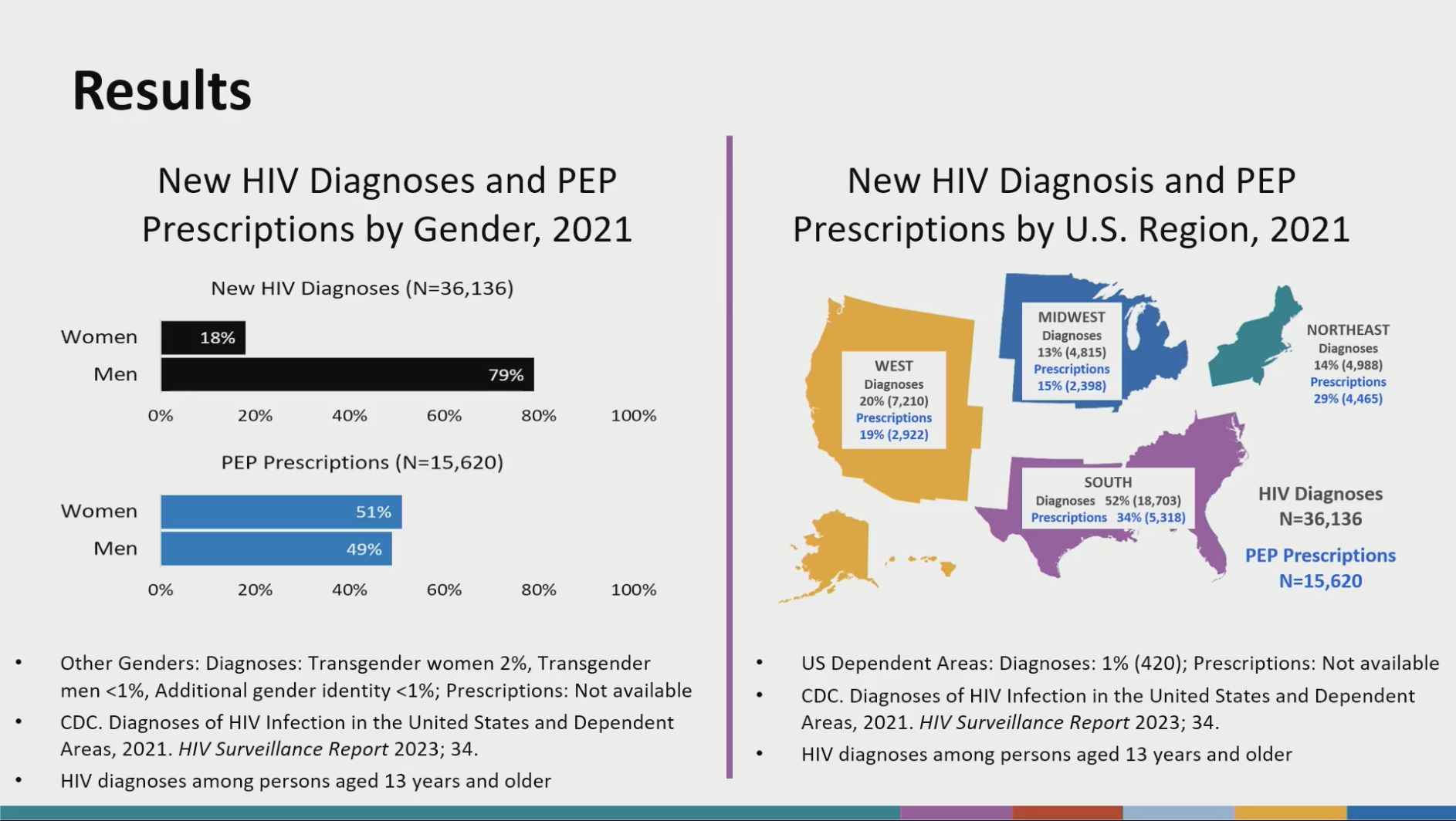 L'objet de cette étude est d'évaluer le nombre de personnes ayant pris un TPE entre 2013 et 2022 au USA, à travers l'interrogation de bases de données des CDC (NDR : on est proche d'une base type SNDS. L'algorithme d'interrogation de la base de données ressemble un peu à ce que l'on fait pour le SNDS, en regardant toutes les prescriptions isolées d'antirétroviraux pour un mois chez des personnes n'ayant pas de diagnostic d'infection par le VIH). Les modalités d'interrogation des bases de données ne permettent pas de distinguer les types d'exposition (sexuelle, occupationnelle ou UDI). L'objet de cette étude est d'évaluer le nombre de personnes ayant pris un TPE entre 2013 et 2022 au USA, à travers l'interrogation de bases de données des CDC (NDR : on est proche d'une base type SNDS. L'algorithme d'interrogation de la base de données ressemble un peu à ce que l'on fait pour le SNDS, en regardant toutes les prescriptions isolées d'antirétroviraux pour un mois chez des personnes n'ayant pas de diagnostic d'infection par le VIH). Les modalités d'interrogation des bases de données ne permettent pas de distinguer les types d'exposition (sexuelle, occupationnelle ou UDI).
Le constat est que l'utilisation du TPE est assez stable dans le temps, aux alentours de 16 000 prescriptions annuelles. Les principaux prescripteurs sont les médecins de première ligne, les urgentistes, bien avant les spécialistes de Maladies Infectieuses.
Alors que les nouvelles infections aux USA ne concernent que 18 % de femmes, elles représentent 51 % des personnes ayant recours au traitement post-exposition. La tendance est également à une prescription du TPE à des personnes de plus en plus jeunes. On note également des disparités d'ordres socio-géographiques, avec notamment une sous-prescription du TPE dans le sud (34 %) alors que cette zone représente 54 % des nouveaux diagnostics.
NDR : cette étude est intéressante pour analyser de façon assez globale le nombre de personnes et la population recevant un TPE, par contre elle manque un peu de précisions permettant de caractériser les populations.
BIC/FTC/TAF as HIV PEP Was Well-Tolerated With High Adherence and No Seroconversions
Darrell H. S. Tan, Ontario, Canada - Poster 1134
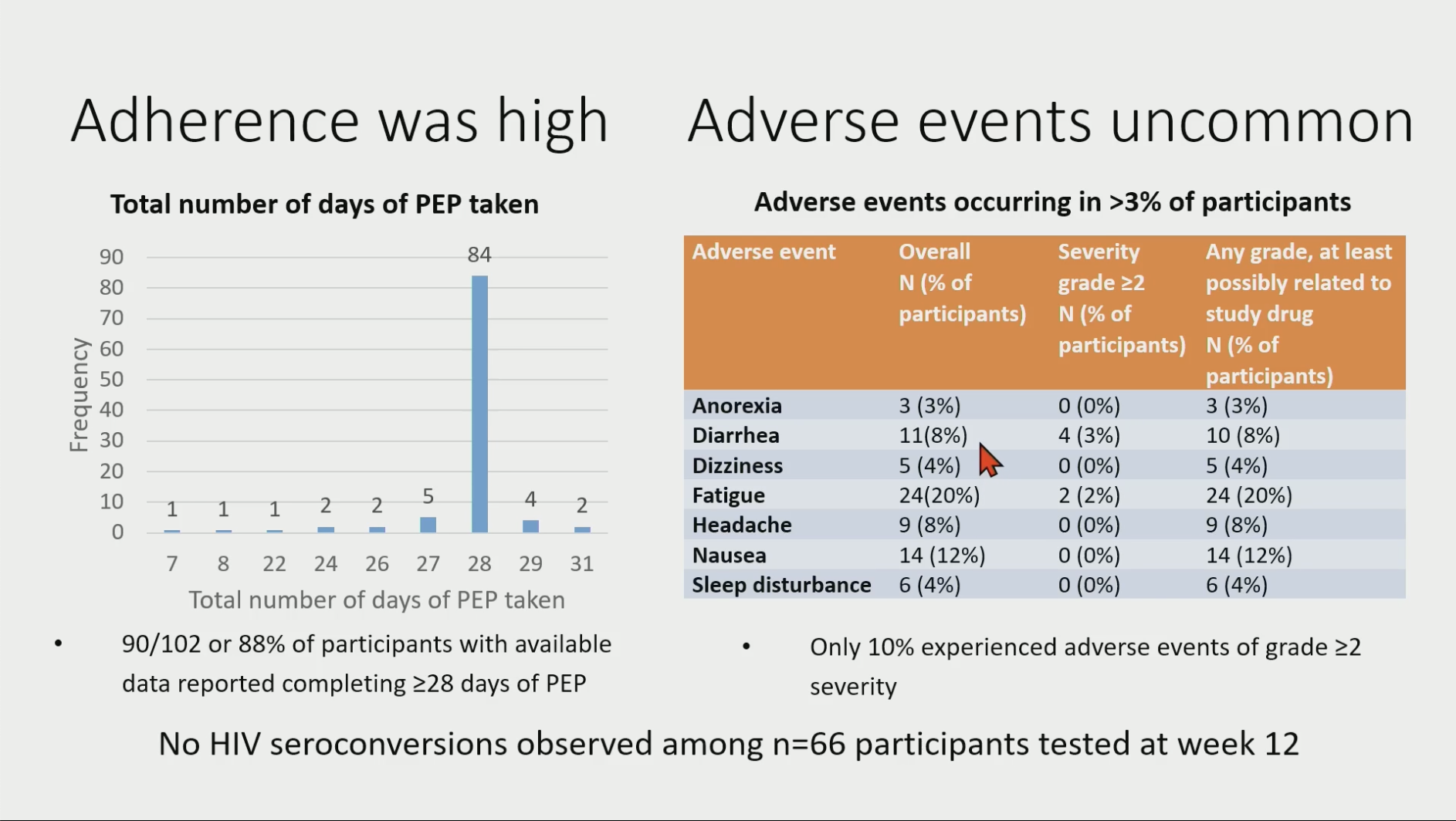 Dans le cadre d'une plus vaste étude destinée à suivre les personnes prenant un TPE, cette sous-étude a permis de tester l'utilisation de l'association bictégravir/TAF/Emtricitabine (BiktarvyTM). Elle porte sur un petit effectif de 119 personnes ayant consulté dans les centres délivrant le TPE en Ontario. L'idée de tester cette association est qu'il n'y a pas actuellement de traitement post-exposition en un seul comprimé dans les recommandations canadiennes. Dans le cadre d'une plus vaste étude destinée à suivre les personnes prenant un TPE, cette sous-étude a permis de tester l'utilisation de l'association bictégravir/TAF/Emtricitabine (BiktarvyTM). Elle porte sur un petit effectif de 119 personnes ayant consulté dans les centres délivrant le TPE en Ontario. L'idée de tester cette association est qu'il n'y a pas actuellement de traitement post-exposition en un seul comprimé dans les recommandations canadiennes.
N'étant pas comparatif, la seule chose que l'on peut dire est que la tolérance et l'observance sont bonnes.
NDR : compte-tenu des données dont on dispose chez les personnes qui vivent avec le VIH, on n'est pas trop surpris ! On serait plus particulièrement intéressé par les résultats de l'étude principale qui compare après randomisation un système de suivi à distance, via une application sur smartphone, avec un suivi standard, notamment sur le fait de réaliser l'ensemble du parcours jusqu'à la sérologie finale. On est par ailleurs un peu surpris que cette étude ait passé les fourches caudines de la sélection de la CROI, dans la mesure où seul la moitié de l'effectif inclus a pu être évalué par une sérologie à six semaines…
A Matter of Time: Factors Associated With Delayed nPEP Initiation
Nicholas Brian Bana, Milan Italie - Poster 1130
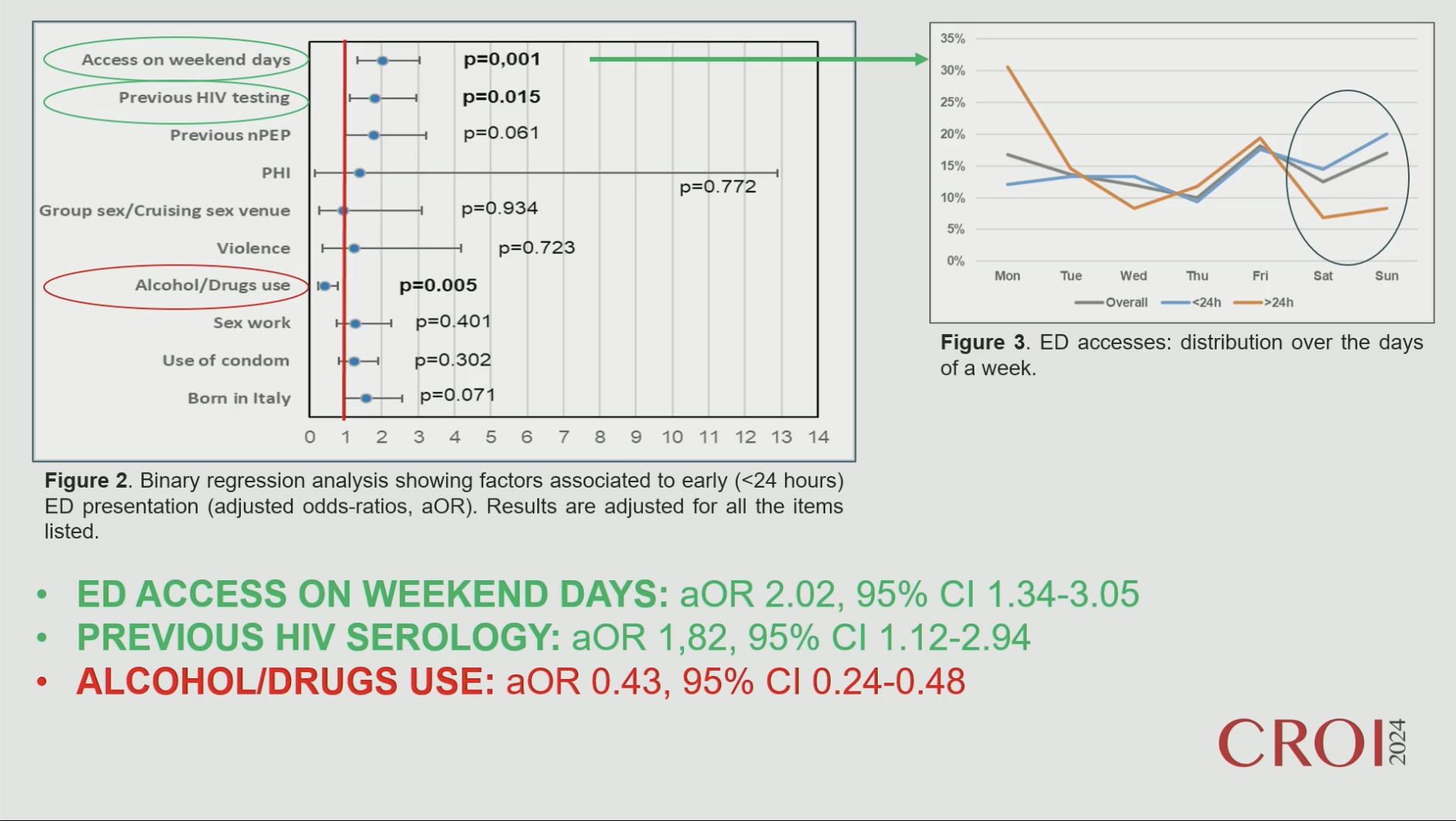 Le problème essentiel du TPE est d'être donné dans les temps. En Italie, il est recommandé de le débuter dans les 24 heures suivant l'exposition, et sans dépasser un délai de 72 heures. Le problème essentiel du TPE est d'être donné dans les temps. En Italie, il est recommandé de le débuter dans les 24 heures suivant l'exposition, et sans dépasser un délai de 72 heures.
L'idée de cette étude est d'évaluer la réalité du circuit des personnes mises sous TPE, et notamment les temps de parcours.
Cette étude porte sur 522 personnes ayant consulté aux urgences de l'hôpital principal de Milan.
Résultats : le temps médian entre exposition et prise du 1er comprimé est un peu inférieur à 17h.
Les facteurs de risque de présentation tardive sont l'usage de drogue ou d'alcool. Par contre la présentation précoce est associée à un ATCD de TPE, un antécédent de réalisation d'une sérologie VIH, ou le fait de consulter en semaine (par rapport au week-end), ou d'être né en Italie. Le temps médian d'attente aux urgence était de 1.44 heures, et il n'a pas été retrouvé de facteur influençant ce temps, contrairement au temps d'accès global à la prise du 1er comprimé.
NDR : l'orateur s'est vu félicité pour le court délai d'attente aux urgences, mais il a modéré son propos en signalant que le service d'urgence où l'enquête avait été faite était particulièrement sensibilisé à la question et qu'il pensait que ce n'était pas du tout le cas dans le reste de l'Italie.
PrEP Following PEP: An Effective HIV Risk-Reduction Strategy
Gary Whitlock, Dean Street Clinic, London - Poster 1133
 Si la PEP n'est pas un excellent outil de santé publique compte tenu de ses contraintes, la PrEP est par contre un outil formidable. Cette étude a été réalisé à la célèbre "Dean Street Clinic (56DS)" de Londres, centre de santé, sexuelle, communautaire du quartier de Soho, essentiellement consacré aux hommes qui ont des rapports sexuels avec d'autres hommes. Compte-tenu du profil des personnes consultant à la Dean Street Clinic (HSH ou femmes trans), le programme PEP2PREP a été initié en janvier 2021, pour enchaîner directement TPE et PrEP : les personnes venant pour PEP se voient systématiquement proposer la PrEP dans la foulée. Si la PEP n'est pas un excellent outil de santé publique compte tenu de ses contraintes, la PrEP est par contre un outil formidable. Cette étude a été réalisé à la célèbre "Dean Street Clinic (56DS)" de Londres, centre de santé, sexuelle, communautaire du quartier de Soho, essentiellement consacré aux hommes qui ont des rapports sexuels avec d'autres hommes. Compte-tenu du profil des personnes consultant à la Dean Street Clinic (HSH ou femmes trans), le programme PEP2PREP a été initié en janvier 2021, pour enchaîner directement TPE et PrEP : les personnes venant pour PEP se voient systématiquement proposer la PrEP dans la foulée.
Du 01/03/2022 au 31/08/2023, une cohorte de personnes débutant la PEP a été constituée pour évaluer le relais vers la PrEP. Il s'agissait de 282 HSH et 6 femmes trans, âgé en médiane de 29 ans, et dont le motif de demande de PEP était essentiellement un rapport anal réceptif sans préservatif : 74% ont débuté une PrEP dans la foulée, et 56% ont reconsulté ultérieurement à la Dean Street Clinic pour le suivi. L'étude est un peu biaisée par le fait que 44 % des personnes se voyant proposer ce relais TPE vers PrEP avait en fait déjà reçu de la PrEP au moins une fois dans le passé...
NDR : la question est relativement simple pour la 56DS, car elle accueille un public assez monomorphe, et pour qui l'indication de PrEP est quasi systématique. Cette proposition systématique de PrEP après TPE serait moins évidente dans un service plus généraliste, mais compte tenu de la restriction des indications de traitement post-exposition aux personnes vraiment à sur risque de contracter le VIH, il apparaît logique de se poser systématiquement la question de la PrEP dans la foulée, lorsque l'on valide une indication de TPE, et d'en discuter avec le patient pour une décision partagée. A ce titre, la discussion a été intéressante, notamment avec une intervention australienne, mentionnant que ceci avait décidé, sauf circonstances particulières, de systématiquement faire les TPE avec l'association TDF/FTC, la même association que celle qui est utilisée en PrEP. Ceci a l'avantage de pouvoir passer de l'un à l'autre sans changement de molécule et facilite le pont entre les deux.
Mardi 5 mars
Session plénière
HIV Assembly, Maturation Inhibitors, and Drug Resistance
Eric O. Freed, National Cancer Institute, Frederick, MD, USA
NDR : Difficile de résumer cet exposé un peu ardu pour quelqu'un qui n'est pas virologue fondamental... Si vous êtes passioné par le sujet, je vous conseille de regarder le vidéocast !
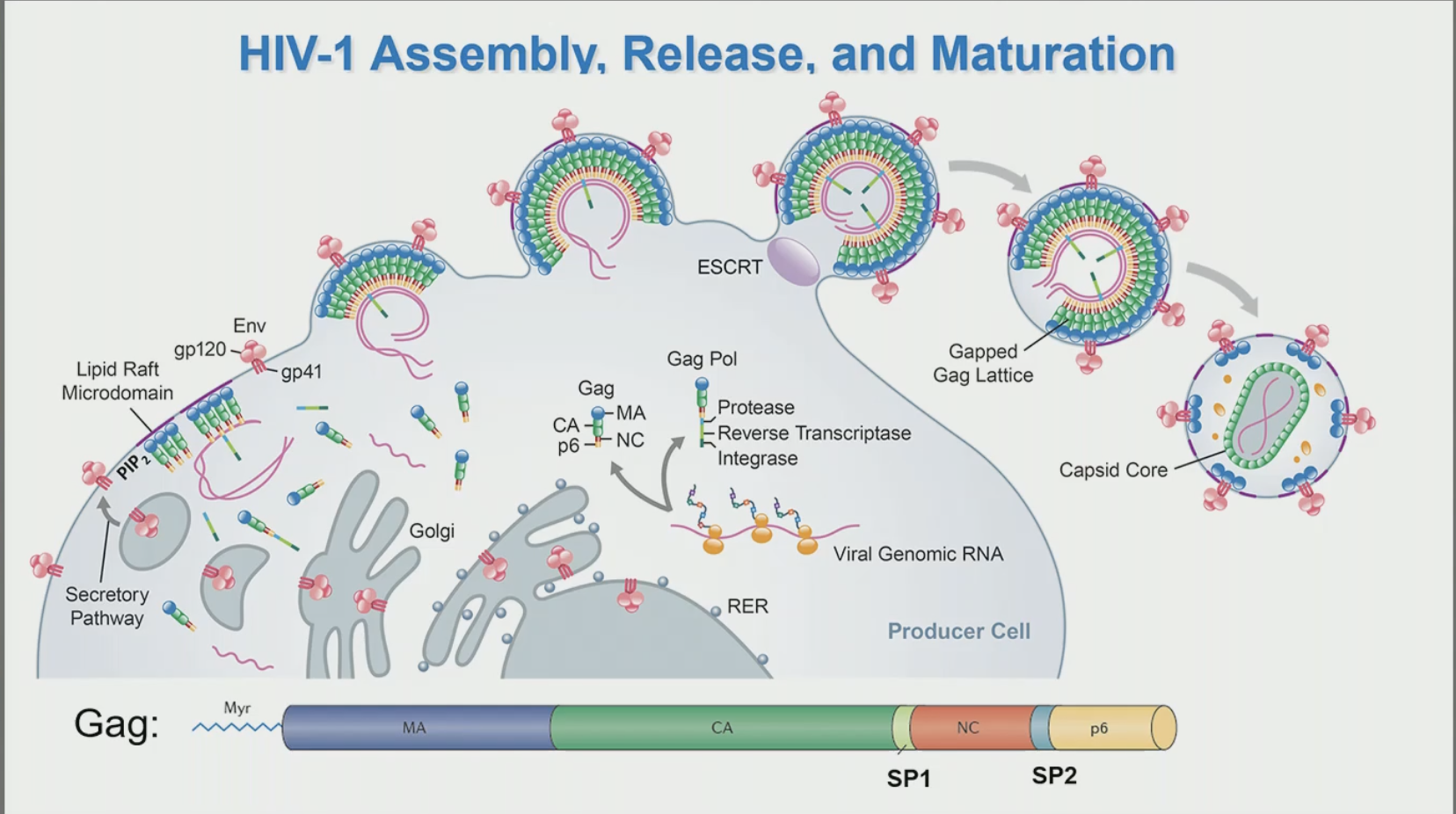 L'assemblage des différents composants qui vont constituer le VIH-1 est entraîné par le précurseur polyprotéinique viral Gag, qui initie l'assemblage en formant une matrice Gag immature au niveau de la partie interne de la membrane plasmique de la cellule infectée. Après achèvement de l'assemblage de la particule immature et le bourgeonnement du virus à la surface de la cellule, la protéase virale (PR) clive le précurseur Gag en plusieurs sites pour générer les protéines Gag matures, la matrice (MA), la capside (CA), la nucléocapside (NC), p6, et deux petits peptides intercalaires SP1 et SP1 (tout savoir sur l'assemblage Gag dépendant : Eric O. Freed, Nature Reviews Microbiology 2015). Le clivage de Gag médié par PR déclenche une transformation morphologique du virion nouvellement libéré (processus de maturation) au cours de laquelle la protéine CA nouvellement libérée s'assemble pour former la capside virale, dans laquelle sont emballés le génome d'ARN viral et les enzymes viraux, la transcriptase inverse (RT) et l'intégrase (IN). Cette capside est formée de monomères de la protéine CA, assemblés ensuite en hexamères, et l'assemblage des hexamères va entrainer la formation de la capside (cf. illustration), un peu comme un ballon de foot ⚽️. Les travaux de plusieurs équipes ont démontré que la stabilité finement ajustée de la matrice Gag immature est essentielle pour l'assemblage des particules et la maturation subséquente, et que la stabilité adéquate d L'assemblage des différents composants qui vont constituer le VIH-1 est entraîné par le précurseur polyprotéinique viral Gag, qui initie l'assemblage en formant une matrice Gag immature au niveau de la partie interne de la membrane plasmique de la cellule infectée. Après achèvement de l'assemblage de la particule immature et le bourgeonnement du virus à la surface de la cellule, la protéase virale (PR) clive le précurseur Gag en plusieurs sites pour générer les protéines Gag matures, la matrice (MA), la capside (CA), la nucléocapside (NC), p6, et deux petits peptides intercalaires SP1 et SP1 (tout savoir sur l'assemblage Gag dépendant : Eric O. Freed, Nature Reviews Microbiology 2015). Le clivage de Gag médié par PR déclenche une transformation morphologique du virion nouvellement libéré (processus de maturation) au cours de laquelle la protéine CA nouvellement libérée s'assemble pour former la capside virale, dans laquelle sont emballés le génome d'ARN viral et les enzymes viraux, la transcriptase inverse (RT) et l'intégrase (IN). Cette capside est formée de monomères de la protéine CA, assemblés ensuite en hexamères, et l'assemblage des hexamères va entrainer la formation de la capside (cf. illustration), un peu comme un ballon de foot ⚽️. Les travaux de plusieurs équipes ont démontré que la stabilité finement ajustée de la matrice Gag immature est essentielle pour l'assemblage des particules et la maturation subséquente, et que la stabilité adéquate d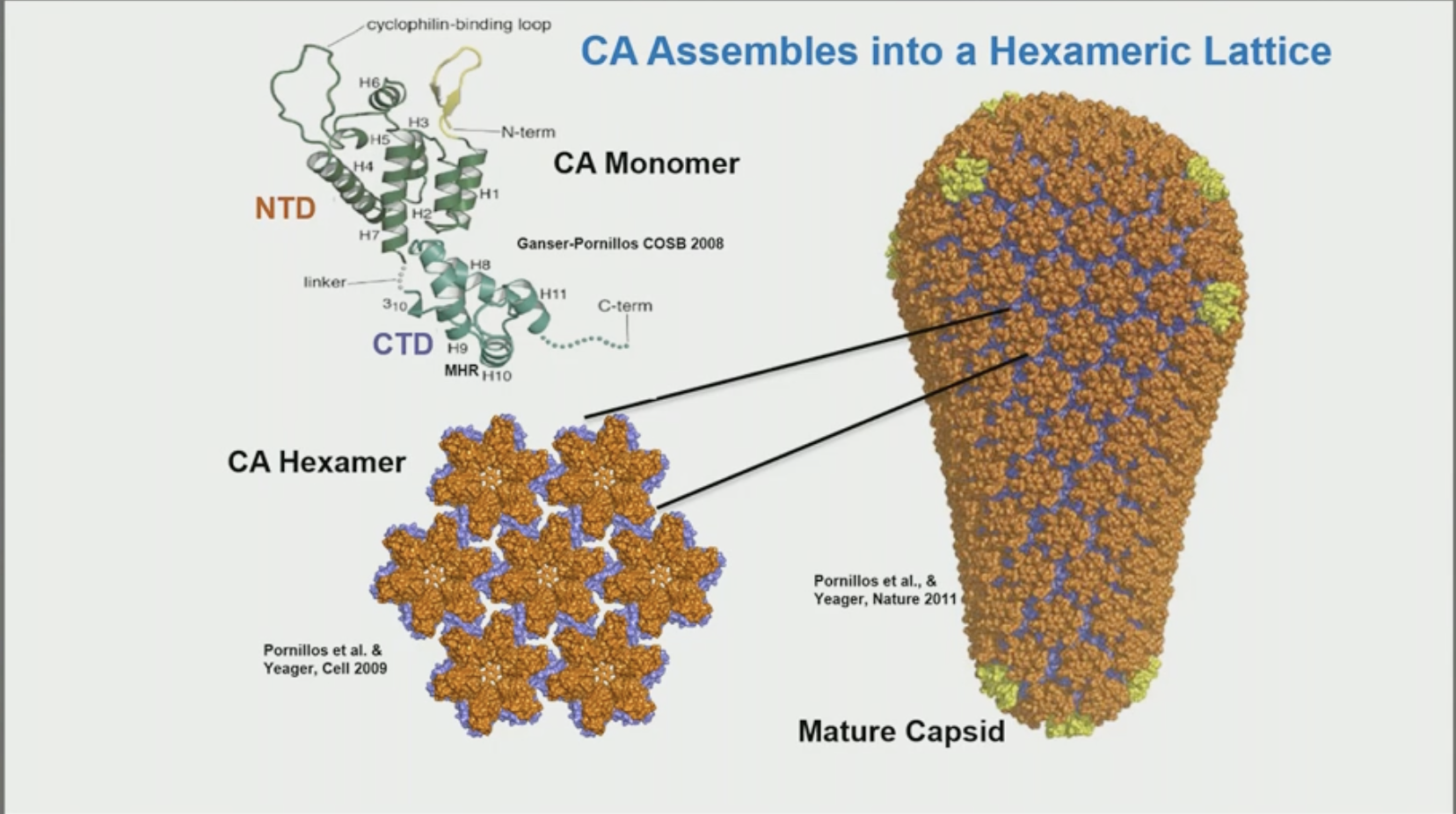 e la capside est cruciale pour les événements précoces post-entrée. La stabilité des matrices Gag immatures et matures est modulée par le polyanion cellulaire inositol hexakisphosphate (IP6). e la capside est cruciale pour les événements précoces post-entrée. La stabilité des matrices Gag immatures et matures est modulée par le polyanion cellulaire inositol hexakisphosphate (IP6).
D'un point de vue translationnel, deux classes d'inhibiteurs du VIH-1 - les inhibiteurs de maturation et les inhibiteurs de capside (y compris le médicament récemment approuvé par la FDA, le lenacapavir) - agissent en modifiant l'équilibre stabilité/instabilité de la matrice Gag immature et de la capside mature. Ainsi, élucider les déterminants de la stabilité du complexe Gag est crucial tant pour atteindre une compréhension de base de la réplication du VIH-1 que pour faire avancer les efforts de découverte de médicaments ciblant l'assemblage, la maturation ou les événements post-entrée médiés par la capside. D'autres travaux plus récents ont montré que la composition lipidique du virion du VIH-1 joue un rôle clé dans la maturation du VIH-1 car la perturbation de l'enzyme de biosynthèse lipidique cellulaire sphingomyélinase neutre 2 (nSMase2) bloque le traitement de Gag, la maturation des particules et la réplication du virus. Cette nSMase2 parait spécifique des lentivirus de primates (Waheed etal. PNAS 2023).
Accelerating Tuberculosis Elimination: Short-Course Prevention and Treatment
Vidya Mave, Byramjee Jeejeebhoy Government Medical College - Johns Hopkins Research Program, Pune, India
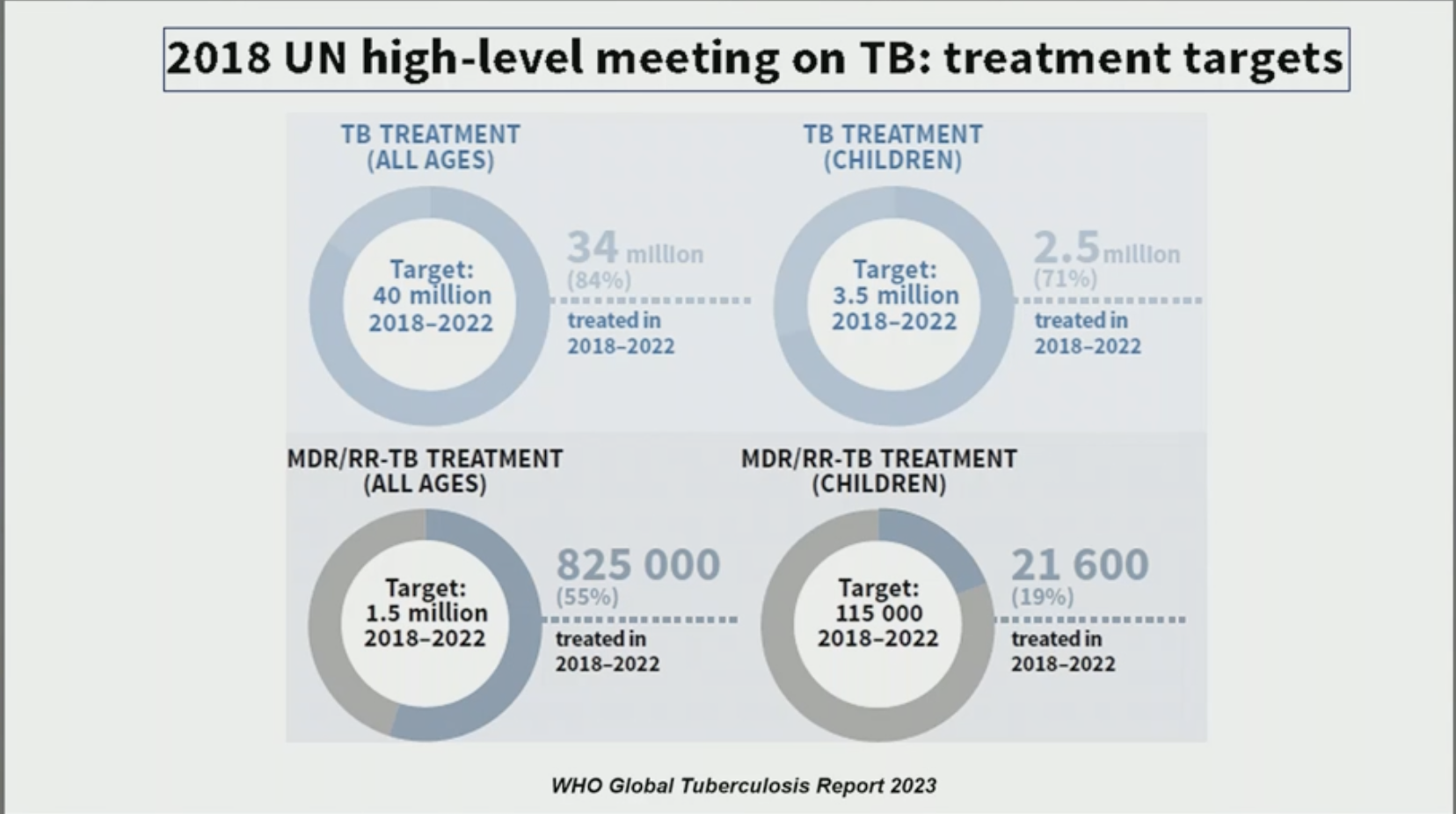 La décroissance de l'incidence de la tuberculose est actuellement effective mais beaucoup trop lente par rapport aux outils diagnostiques ou thérapeutiques dont on dispose. De très nombreuses études publiées ces deux dernières années devraient permettre de simplifier les traitements et ainsi améliorer leur accès, notamment pour les personnes les plus fragiles, on pense avant tout aux PVVIH et aux enfants. La décroissance de l'incidence de la tuberculose est actuellement effective mais beaucoup trop lente par rapport aux outils diagnostiques ou thérapeutiques dont on dispose. De très nombreuses études publiées ces deux dernières années devraient permettre de simplifier les traitements et ainsi améliorer leur accès, notamment pour les personnes les plus fragiles, on pense avant tout aux PVVIH et aux enfants.
Les objectifs de l'OMS de 2018 n'ont pas été atteints, notamment dans la population pédiatrique : compte tenu des besoins évalués, l'objectif de traitement des tuberculoses pédiatriques sensibles était de 3,5 millions de traitements sur la période 2018-2022, et seulement 2,5 millions de traitements ont été administrés.
Nous allons donc faire ici la revue des études permettant de simplifier le traitement des tuberculoses maladies sensibles mais également des tuberculoses MDR et XDR, ainsi que les études permettant de traiter la tuberculose latente.
L'idée de fond de toutes ces études est de proposer des schémas plus courts/plus simples pour faciliter l'accès et surtout la complétude des traitements.
Dans le domaine de la tuberculose maladie, on peut retenir les nouveautés suivantes :
- Traitement de 4 mois chez les adultes et les adolescents ayant une tuberculose sensible (Dorman et al. NEJM 2021) : cet essai compare trois schémas : le schéma classique avec 2 mois de quadrithérapie INH/rifampicine/Ethambutol/Pyrazinamide (2HRZE) puis 4 mois de bithérapie INH/rifampicine (4HR), et deux schémas courts : 8 semaines de rifapentine/INH/Pyrazinamide/éthambutol (2HPZE) puis 9 semaines de rifapentine/INH (2HP), ou 8 semaines de rifapentine/INH/Pyrazinamide/moxifloxacine (2HPZM) suivi de 9 semaines de rifapentine/INH/moxifloxacine (2HPM). Cet essai montre que le traitement de 4 mois avec la moxifloxacine est non-inférieur au traitement classique de 6 mois. Par contre, le régime 2HZE/2HP n'est pas non-inférieur. Il est donc possible de raccourcir le traitement à 4 mois sous réserve d'introduire une quinolone dans le schéma.
- L'essai CLOFAST (CROI 2024, abstract 164) teste la clofazimine/rifapentine avec l'objectif de réduire la durée de traitement à 13 semaines, avec un régime associant de fortes doses de clofazimine les deux premières semaines (300 mg/j) puis moindre les semaines suivantes (100 mg/j), en association avec un régime HPZE les 8 premières semaines puis HPZ les 4 dernières. Les résultats préliminaires montrent un manque d'efficacité par rapport au bras standard (où le nombre d'échec est malgré tout également assez élevé).
- L'essai TRUNCATE-TB (Paton et al. NEJM2023) compare 4 schémas "nouveaux" au schéma standard. Les nouveaux schémas ont la particularité de soit contenir du linézolide ou de la bédaquilline (comme pour les tuberculose XDR) ou de fortes doses de rifampicine (25-35 mg/kg), de la rifapentine ou de la moxifloxacine. En pratique, seul le bras avec une initiation du traitement avec Bédaquiline et linézolide est non inférieur au traitement standard. Le traitement avec de fortes doses de rifampicine ne fait pas la preuve de son efficacité.
- Un essai pédiatrique (Turkova et al. NEJM2022) montre la non-infériorité d'un régime classique de 4 mois par rapport à un régime classique de 6 mois pour des tuberculoses pédiatriques sensibles et non compliquées (pas de caverne, pas de miliaire ni épanchement pleural, atteinte d'un seul lobe etc…) en Afrique et en Inde. Cette étude à l'avantage de comporter 11% d'enfants vivant avec le VIH.
- Pour les tuberculoses multi (MDR) et ultra (XDR) résistantes, plusieurs essais ont montré la faisabilité de régimes plus courts que les 12 à 18 mois qui étaient antérieurement conseillés. Les essais ZENIX (Conradie et al. NEJM 2022) et TB-Practecal (Nyang'wa et al. NEJM 2022) ont montré des taux de guérison élevés avec une trithérapie Bédaquiline-Prétonamide-Linézolide pendant une durée de 6 mois. L'essai randomisé END-TB comparant plusieurs traitements "courts" dans la tuberculose XDR est en cours.
En prévention, les choses ont également beaucoup bougé pour essayer de traiter de façon plus pratique et plus courte les tuberculoses latentes. L'utilisation de la rifapentine permet de  diminuer les durées de traitement (Sterling et al. NEJM 2011), avec des régimes pratiques d'administration hebdomadaire pendant 3 mois. Plus récemment des essais ont été menés avec des administrations hebdomadaires pendant 3 mois, renouvelées de façon annuelle (Churchyard et al. Ann Int Med 2021), voire des traitements réduits à un mois, faisant aussi bien que les 9 mois d'INH habituellement recommandés dans l'essai BRIEF-TB/A5279 (Swindells et al. NEJM 2019). Des essais sont également en cours pour le traitement de la TB latente XDE à base de delamanide (Essai Phoenix A5300). diminuer les durées de traitement (Sterling et al. NEJM 2011), avec des régimes pratiques d'administration hebdomadaire pendant 3 mois. Plus récemment des essais ont été menés avec des administrations hebdomadaires pendant 3 mois, renouvelées de façon annuelle (Churchyard et al. Ann Int Med 2021), voire des traitements réduits à un mois, faisant aussi bien que les 9 mois d'INH habituellement recommandés dans l'essai BRIEF-TB/A5279 (Swindells et al. NEJM 2019). Des essais sont également en cours pour le traitement de la TB latente XDE à base de delamanide (Essai Phoenix A5300).
Pour ne pas rester à la traîne du VIH, des formes "long-acting" de traitement de la tuberculose maladie et de la tuberculose latente sont en cours de développement.
Le résumé de tout cela est dans l'illustration de droite...
Toutes ces études ont amené l'OMS à revoir ses recommandations de traitement de la tuberculose maladie comme de la tuberculose latente.
_______________________________
Session de communications orales "Combattre les complications du VIH"
Treatment of Prehypertension in People Living With HIV: A Randomized Controlled Trial
Lily D. Yan et al. New York, USA
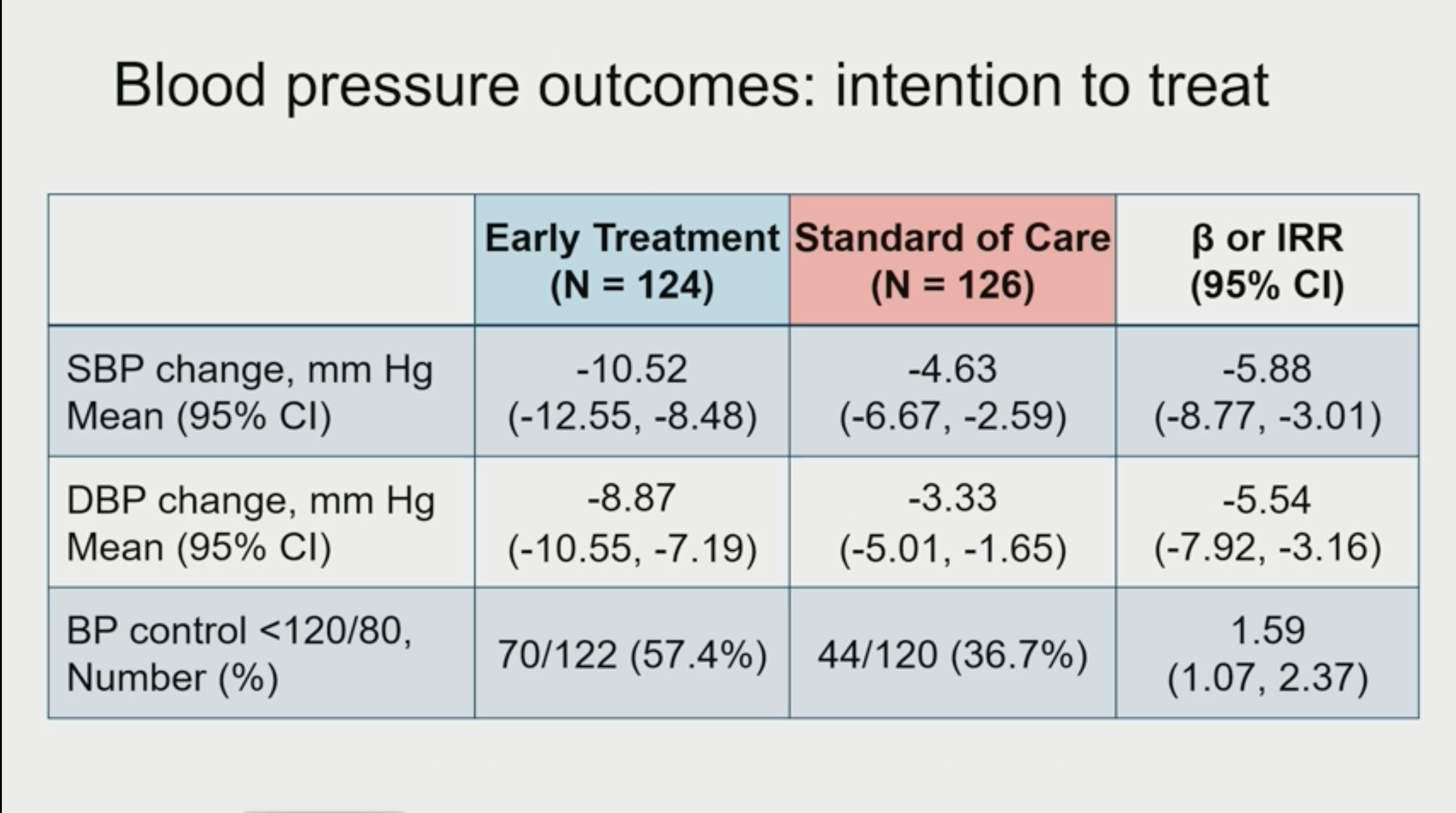 Contexte : le VIH augmente le risque cardiovasculaire d'un facteur 2, et l'HTA est la plus fréquente des manifestations cardiovasculaires chez les PVVIH. La présence d'une HTA à l'initiation des ARV augmente la mortalité des PVVIH d'un facteur 2,47 à 10 ans. Contexte : le VIH augmente le risque cardiovasculaire d'un facteur 2, et l'HTA est la plus fréquente des manifestations cardiovasculaires chez les PVVIH. La présence d'une HTA à l'initiation des ARV augmente la mortalité des PVVIH d'un facteur 2,47 à 10 ans.
La question posée par cette étude est de savoir si l'on a intérêt à débuter les anti-HTA plus précocement, à un moment de "préhypertension". L'étude a été menée dans les centres de santé du réseau GHESKIO à Port au Prince en Haiti. Les critères d'inclusion étaient les suivants : PVVIH avec une TAS de 120-139 mmHg et TAD de 80-89 mmHg.
Les patients étaient randomisés 1:1 pour recevoir de l'Amlodipine 5 mg versus simple surveillance.
Résultats : la tension de ceux qui sont traités baisse… Il ne semble pas y avoir d'effets secondaires du traitement.
NDR : La conclusion des auteurs est que donner des anti-hypertenseurs est faisable mais ne répond pas vraiment à la question de savoir si cela a un intérêt clinique pour le patient… On peut penser que oui dans la mesure où l'on réduit l'incidence de l'HTA dans le groupe amlodipine, mais on n'en a pas vraiment la preuve pour l'instant.
A Nurse-Led Strategy Improves Blood Pressure and Cholesterol in People With HIV: The EXTRA-CVD Trial
Chris T. Longenecker et al., Washington, USA.
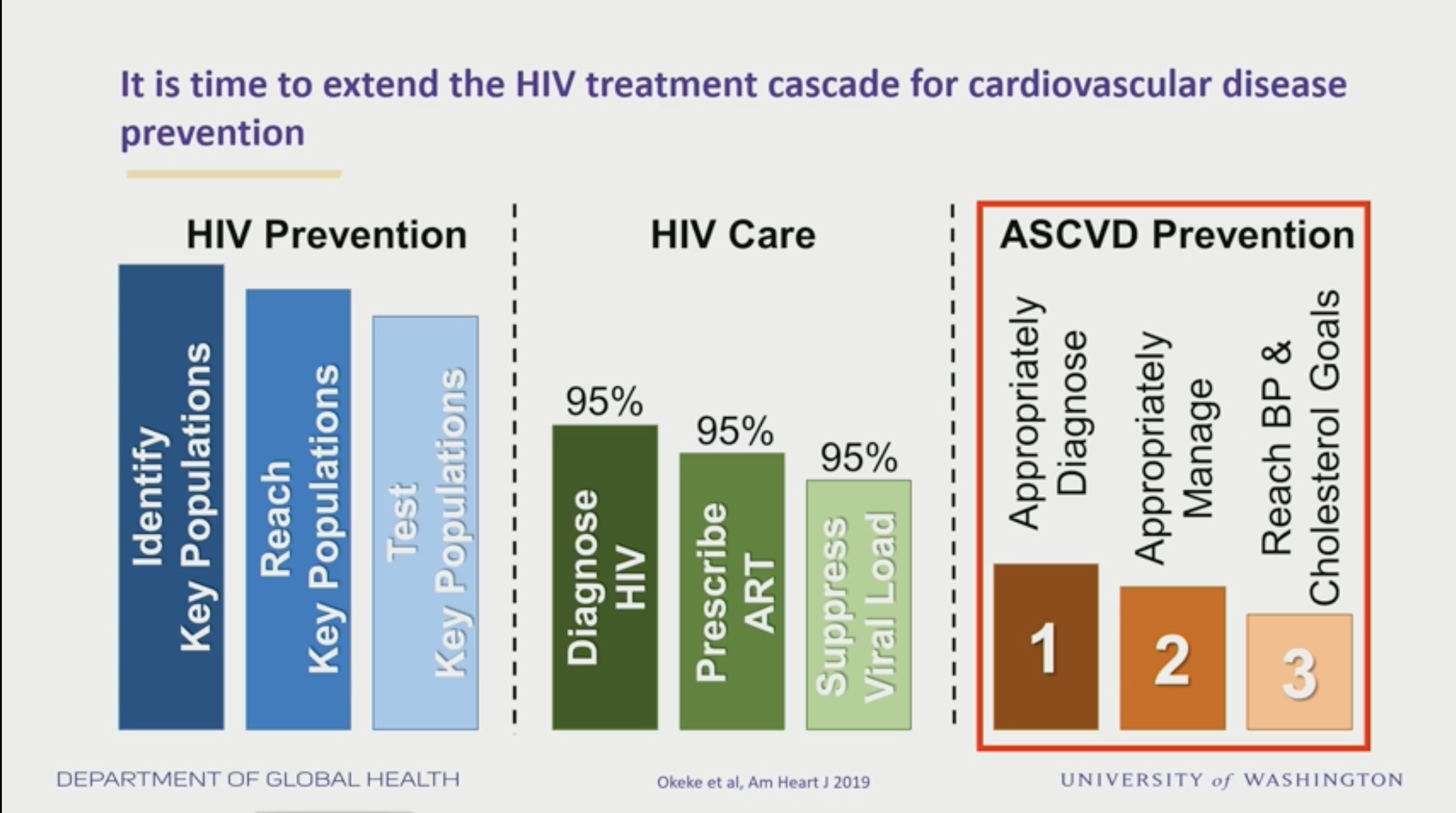 Contexte : maintenant que l'infection VIH en elle-même est bien maitrisée chez l'essentiel des patients, la prochaine "cascade" dont il faut se préoccuper est celle des complications cardiovasculaires. Ces comorbidités sont souvent sous estimées dans les centres de prise en charge dédiés au VIH. Contexte : maintenant que l'infection VIH en elle-même est bien maitrisée chez l'essentiel des patients, la prochaine "cascade" dont il faut se préoccuper est celle des complications cardiovasculaires. Ces comorbidités sont souvent sous estimées dans les centres de prise en charge dédiés au VIH.
L'idée ici est de tester un accompagnement par une infirmière dédiée en cas d'HTA ou d'hypercholestérolémie, et de voir si cette accompagnement permet de meilleurs résultats en terme de risque cardiovasculaire et de contrôle des paramètres tensionnels et de l'hypercholestérolémie.
Intervention : un peu moins de 800 PVVIH ont été identifiés et 300 ayant une HTA et hypercholestérolémie ont pu être randomisés 1:1 dans un bras "suivi par infirmière" versus "suivi médical habituel".
Résultats : meilleurs résultats en termes de contrôle de l'HTA et de baisse du choléstérol dans le programme avec une IDE, avec une différence modeste mais statistiquement significative : baise de 4,3 mmHg supplémentaire de la TAS dans le groupe intervention, et 16,9 mg/dL du LDL. Basé sur une méta-analyse en population générale, le programme d'accompagnement par une IDE permettrait de limiter les évènements cardiovasculaires cliniques de 14% (pour le contrôle tensionnel) et 9% (pour l'amélioration des paramètres lipidiques.
Community Health Worker-Facilitated Telehealth for Severe Hypertension Care in Kenya and Uganda
Matt Hickey et al. SEARCH consortium
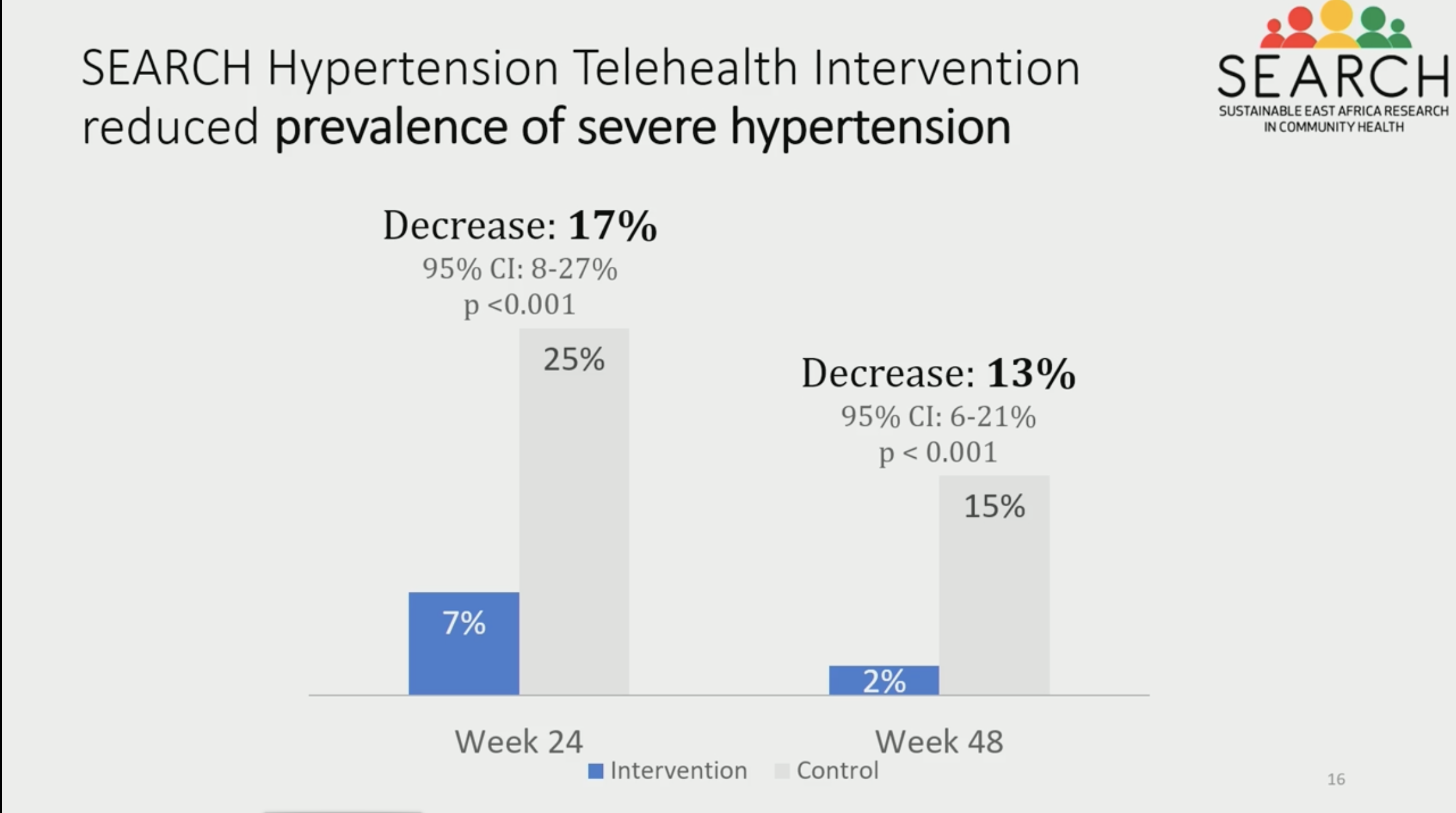 L'HTA est un problème de santé publique important dans les pays d'Afrique de l'Est. Cette étude a été menée au Kenya et en Ouganda, avec l'hypothèse qu'un accompagnement par des médiateurs communautaires avec des téléconsultations améliorerait les résultats cliniques et le contrôle de la TA. L'HTA est un problème de santé publique important dans les pays d'Afrique de l'Est. Cette étude a été menée au Kenya et en Ouganda, avec l'hypothèse qu'un accompagnement par des médiateurs communautaires avec des téléconsultations améliorerait les résultats cliniques et le contrôle de la TA.
Recrutement : 200 PVVIH ayant une HTA ont été randomisés 1:1 avec un accompagnement par un médiateur versus suivi habituel.
Résultat : une nette amélioration des résultats sur la tension, et une meilleure rétention dans les soins dans le groupe accompagnement. Comme très souvent en Afrique, les moins bons résultats dans le bras contrôle sont liés à des problèmes de transport (qui nécessite un déplacement au centre de santé pour le suivi), alors que dans le bras intervention, ce sont les médiateurs qui se déplacent au domicile du patient.
Pitavastatin Reduces Non-Calcified Plaque via Pro-Collagen PCOLCE Independently of LDL in REPRIEVE
Marton Kolossvary et al. Boston, USA
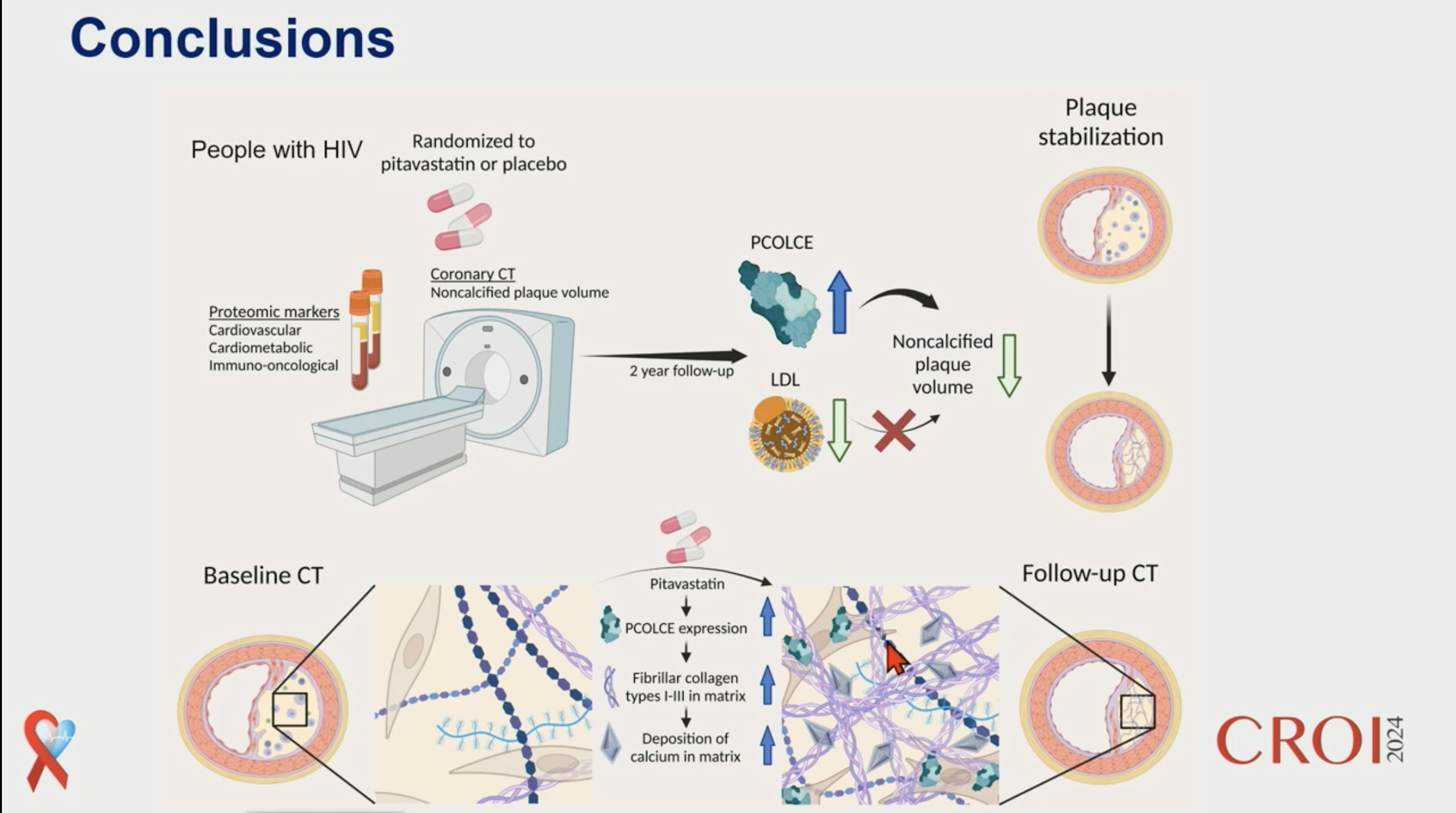 REPRIEVE a montré une réduction de risque d'évènements cardiovasculaires, essentiellement cardiaques, de 35% à 5 ans chez les PVVIH sous statine (Grinspoon et al. NEJM2023) par rapport au placebo, chez des personnes ayant un risque cardiovasculaire faible et un cholestérol normal. REPRIEVE a montré une réduction de risque d'évènements cardiovasculaires, essentiellement cardiaques, de 35% à 5 ans chez les PVVIH sous statine (Grinspoon et al. NEJM2023) par rapport au placebo, chez des personnes ayant un risque cardiovasculaire faible et un cholestérol normal.
La question est de savoir quel est le mécanisme de cette réduction de risque, et pour essayer de répondre à cette question une étude protéomique a été réalisée, couplée au Coroscan.
Résultats : parmi tous les complexes protéiques étudiés, le complexe PCOLCE apparaît le plus impacté par la statine, avec une augmentation de son expression. PCOLCE est un marqueur significatif de la plaque non calcifiée. Il est exprimé par les fibroblastes. La pitavastatine augmente l'expression de PCOLCE, qui permettrait ainsi une stabilisation de la plaque non calcifiée et une limitation du volume de de la plaque. En pratique, dans REPRIEVE, 84% de l'effet de la pitavastatine sur la plaque non calcifiée est liée à l'augmentation de l'expression de PCOLCE, indépendamment du niveau de baisse du LDL ou de sa valeur finale.
Pitavastatin Has No Effect on Long-Term, Objective Physical Function in REPRIEVE
Kristine M. Erlandson et al. Aurora, USA
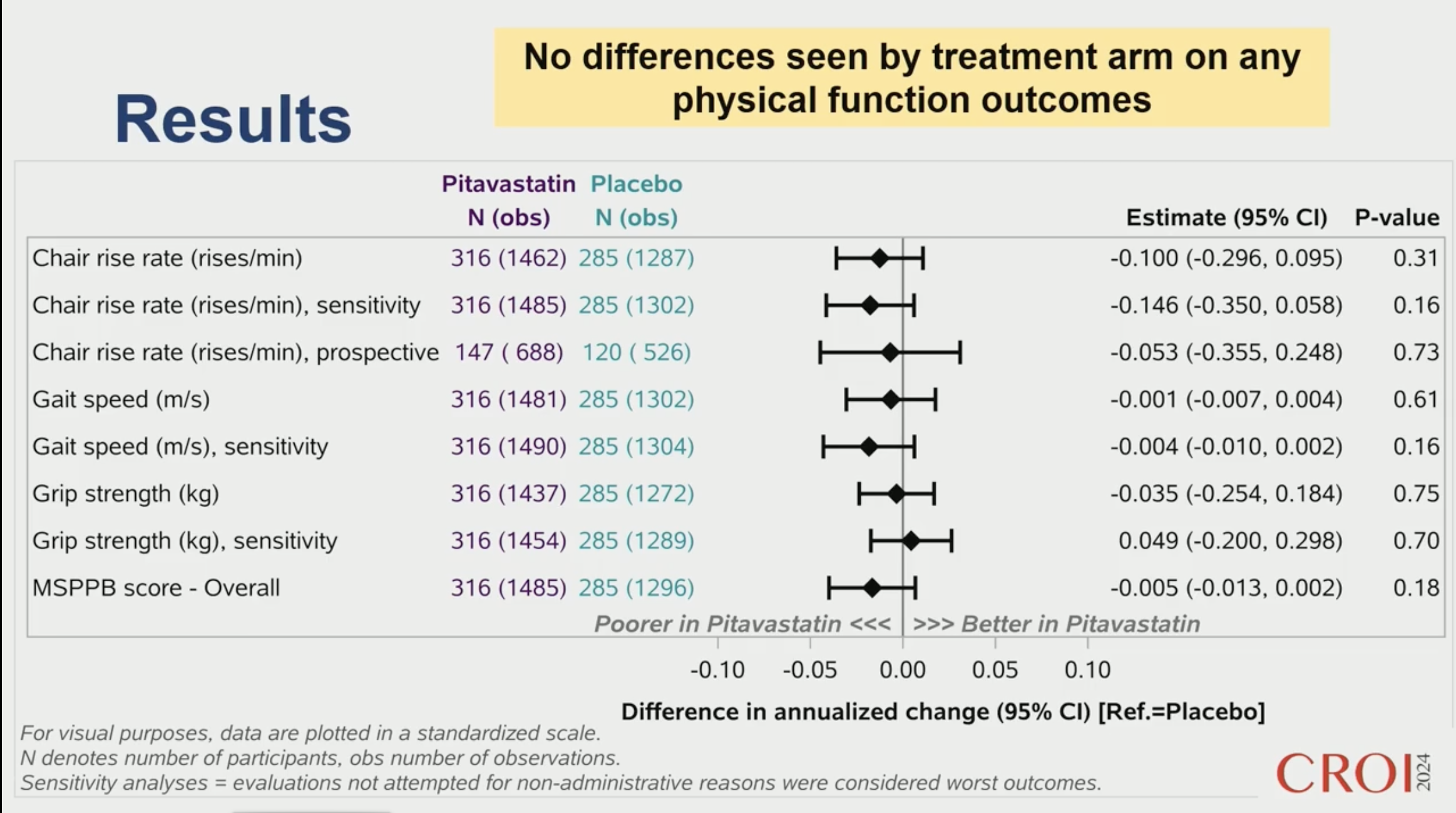 L'hypothèse de PREPARE, cette sous-analyse de REPRIEVE, est que les capacités physiques baisseraient moins vite chez les patients sous statine que dans le groupe placébo. Les fonctions physiques ont été évaluées de façon classique (levers de chaise, dynamomètre manuel etc…). L'hypothèse de PREPARE, cette sous-analyse de REPRIEVE, est que les capacités physiques baisseraient moins vite chez les patients sous statine que dans le groupe placébo. Les fonctions physiques ont été évaluées de façon classique (levers de chaise, dynamomètre manuel etc…).
602 personnes ont participé à PREPARE, avec une fonction physique à la base non différente entre les deux groupes.
L'estimation est faite sur la vitesse annuelle de décroissance des paramètres étudiés pendant la période de l'étude.
Les résultats montrent l'absence de changement concernant le lever de chaises, identique dans les deux groupes. Concernant les autres paramètres, ils s'altèrent avec le temps mais de la même façon dans les deux groupes.
Limites de l'étude : population plutôt jeune (seulement 8% > 60 ans).
En pratique, dans cette population jeune, les statines ne semblent pas avoir un effet délétère sur le muscle, mais par contre n'améliorent pas la sénescence naturelle…
Lung Function, HIV, and Mortality: Analyses From the AIDS Linked to the Intravenous Experience Cohort
Sarath Raju et al. Baltimore, USA
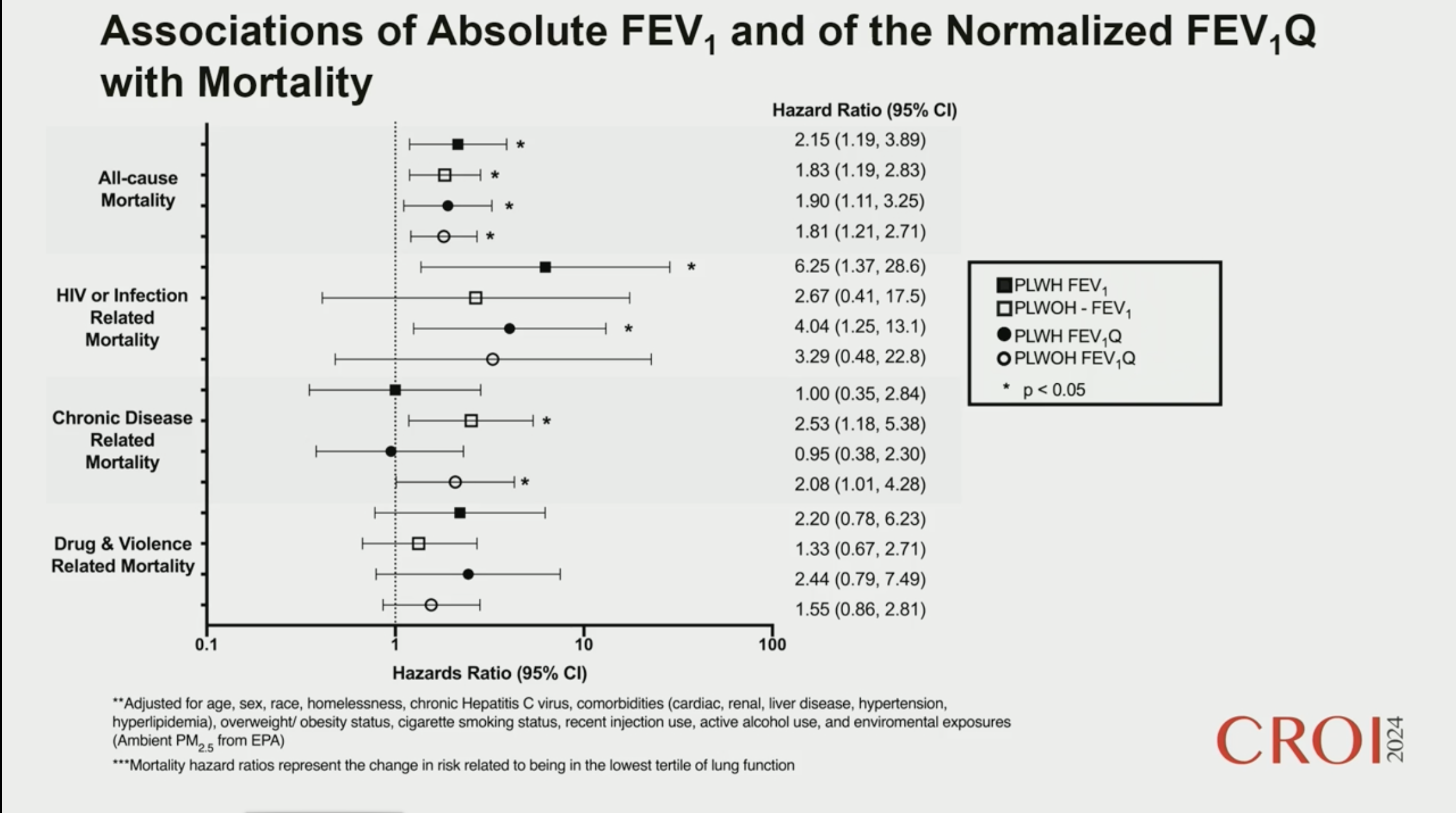 On sait à travers des études antérieures que la fonction respiratoire des PVVIH diminuent plus vite qu'en population générale. Récemment aux USA, des nouvelles recos ont été publiées pour évaluer la fonction respiratoire des américains, en tenant notamment compte des questions de races. On sait à travers des études antérieures que la fonction respiratoire des PVVIH diminuent plus vite qu'en population générale. Récemment aux USA, des nouvelles recos ont été publiées pour évaluer la fonction respiratoire des américains, en tenant notamment compte des questions de races.
L'objectif de cette étude est de mieux connaître l'impact de la fonction respiratoire sur la mortalité des PVVIH et de voir l'impact des nouvelles recommandations sur l'évaluation de cette fonction. L'objectif est également de prendre en compte des facteurs environnementaux et sociaux et de comparer PVVIH et population générale appariée.
Plus de 1600 personnes dont 487 PVVIH ont pu être incluses. Il s'agit d'une population VIH particulièrement précaire avec seulement 61% des personnes ayant une CV < 400 cop/mL. Près de 90% de la population est afro-américaine, également près de 90% de fumeurs et 38% d'injecteurs de drogue actifs (un peu moins chez les PVVIH, 28%).
Résultats : dans cette population très particulière, on retrouve une corrélation claire entre altération de la Fr et mortalité, même ajustée sur les Fr de risques habituels de mortalité (tabac, alcool, usage de drogue, obésité etc…).
L'analyse se poursuit.
Prostate Cancer Characteristics and Outcomes for Veterans With HIV in the Antiretroviral Era
Keith Sigel et al. Veteran Aging Cohort Study, New York
 Le cancer de la prostate est maintenant le plus fréquent des cancers chez les PVVIH. Le cancer de la prostate est maintenant le plus fréquent des cancers chez les PVVIH.
L'objectif de cette étude est de comparer les stades au dépistage et la gravité de ces cancers entre PVVIH et population générale dans la cohorte des vétérans américains, avec un appariement (1:2).
Résultats : Un peu moins de 800 PVVIH et 3000 contrôles ont été inclus. On ne retrouve pas de différence de race ou d'âge au diagnostic entre PVVIH et non VIH. Par contre le diagnostic est plus tardif, avec plus de stades métastatiques au diagnostic chez les PVVIH. En termes de dépistage précoce, on note que les PVVIH ont moins souvent eu un test de PSA que les non-VIH (1,25 x moins).
En dehors des tumeurs intermédiaires dans la classification d'Amico, où l'on observe une différence modeste en défaveur des PVVIH, les taux de mortalité ne sont pas très différents entre les deux groupes. La mortalité non liée au cancer est plus élevée chez les PVVIH, ce qui doit être intégré dans les politiques publiques de dépistage et de traitement du cancer de la prostate afin de bien calculer la balance bénéficie-risque spécifique à cette population.
InSTI Switch During Menopause Is Associated With Accelerated Body Composition Change
Rebecca Abelman et al. MACS-WHIS cohort team
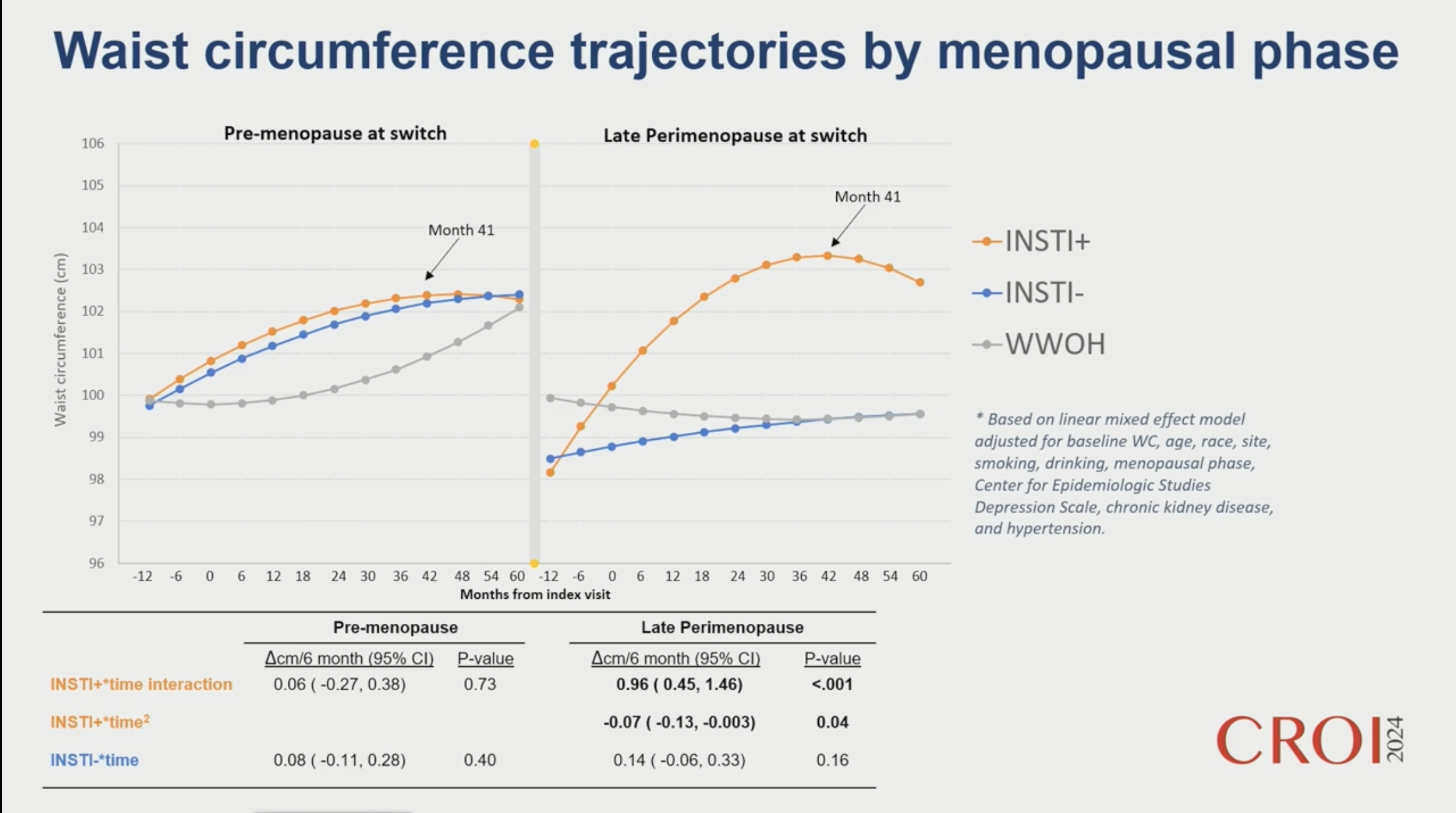 On sait que les inhibiteurs d'intégrase (IN) ont tendance à faire prendre du poids. La ménopause est aussi associée à une prise de poids On sait que les inhibiteurs d'intégrase (IN) ont tendance à faire prendre du poids. La ménopause est aussi associée à une prise de poids
L'objectif de cette étude est de mieux connaître les relations potentielles entre les deux paramètres influant sur le poids.
L'étude a été menée sur un sous groupe de la cohorte longitudinale MACS-WHIS, pendant la période 2006-2019.
Critères d'inclusion : Infection bien contrôlée, pas d'INI avant la visite correspondant au switch. Comparaison à un groupe sans INI et un groupe témoin sans VIH.
Critères d'évaluation : tour de taille et IMC.
Résultats : en phase de préménopause, on observe une augmentation progressive des deux paramètres (taille et IMC), plus rapide chez les femmes vivant avec le VIH (FVVIH) que dans le groupe contrôle, mais sans différence entre traitements par INI et autres thérapeutiques pour le tour de taille. Dans le groupe péri ménopause tardive, on observe un effet net des INI sur le tour de taille et sur l'IMC.
La conclusion est qu'introduire un traitement par INI pendant la période de péri ménopause a un impact sur le poids et le tour de taille et qu'il faut en tenir compte dans les choix thérapeutiques.
_________________________________________________________
Symposium DOXYPEP
C'est indiscutablement la vedette de la CROI 2024. On en parle à tous les coins du centre de conférence.
On sent une certaine crispation entre les partisans sans condition de l'utilisation de la doxycycline en traitement post-exposition et les partisans de la prudence, alléguant qu'il est assez difficile de connaître l'impact individuel de la prise répétée de Doxicycline sur des périodes prolongées, ainsi que l'impact en santé publique, à travers le risque de résistance bactérienne. On le sent bien dans les discussions autour des communications sur le sujet, et on espère bien que les communications scientifiques vont permettre d'avancer vers des recommandations appropriées.
Cette session à travers trois communications brillantes, très bien documentées et très bien illustrées permet de se faire une idée assez précise de la situation actuelle. Les webcasts sont donc fortement recommandés pour ceux qui s'intéressent au sujet !
Introduction to DoxyPEP: Understanding the Issues
Chase A. Cannon, University of Washington, Seattle, WA, USA
 La doxycycline a l'avantage d'être assez bien tolérée, d'avoir un large spectre sur les IST, d'être utilisée depuis de nombreuses années pour d'autres pathologies que les IST : on n'est donc pas dans l'inconnu ! La doxycycline a l'avantage d'être assez bien tolérée, d'avoir un large spectre sur les IST, d'être utilisée depuis de nombreuses années pour d'autres pathologies que les IST : on n'est donc pas dans l'inconnu !
Chez les HSH, le premier essai ayant montrer l'efficacité en post-exposition sur Syphilis et Chlamydiae portait sur seulement 30 personnes (Bolan et al. Sex trans Dis 2015). Ces résultats ont été ensuite renforcés par une sous étude d'Ipergay (Molina et al. Lancet 2018), puis de l'essai DoxyPEP (Luetkemeyer et al. NEJM 2023). Concernant ce dernier essai, dans la phase en ouvert ayant suivie la phase randomisée, communiquée lundi 4 mars à la CROI, on retrouve une persistance de l'efficacité pour réduire l'incidence des IST. L'essai DOXYVAC a également montré une efficacité sur la partie doxycycline, même si le vaccin contre le méningocoque s'est finalement montré innéfficace dans la prévention du gonocoque. Si l'on regroupe l'ensemble de ces résultats, chez les HSH, le nombre de personnes à traiter pour éviter une IST est seulement de 5, ce qui montre une haute efficience. Hors HSH, les données sont moins convaincantes, avec des problèmes d'adhésion au traitement préventif dans l'essai mené au Kenya chez des femmes sous PrEP (Stewart et al. NEJM2023).
Si le TPE par doxycycline est aussi efficace, pourquoi ne l'utilise-t-on pas plus largement ?
Le problème est essentiellement celui du risque d'émergence de résistance, comme on l'a vu pour la pénicilline puis la monocycline dans les années 1950.
Une étude de pratique aux USA montre que la DOXYPEP est connue des médecins mais ils hésitent à prescrire du fait de l'absence de recommandations claires : dans l'essai DoxyPep les données de résistance sont pour l'instant rassurantes, de même que dans Doxyvac, qui ont tous les deux réalisés des analyses pour ne pas méconnaître l'émergence de résistance. Un essai récent sur le microbiome (CROI 2024) ne montre pas de changement majeur.
La tolérance est considérée comme acceptable sur le long terme, une métanalyse récente a été réalisée (Chan et al. Sexually Transmitted Diseases 2023).
L'acceptation communautaire du TPE par doxycycline apparaît assez bonne actuellement, avec des messages plutôt positifs.
La question est maintenant de savoir quelles sont les stratégies que l'on va proposer pour trouver un équilibre entre diminution de l'incidence des IST et risque de résistance et d'intolérance.
Il faut voir DOXYPEP comme un outil de plus dans la boîte, et se demander comment l'intégrer avec ce que l'on a déjà.
DoxyPEP: Should We Worry About Antimicrobial Resistance?
Beatrice B. S. L. Bercot, St Louis Hospital, Paris, France
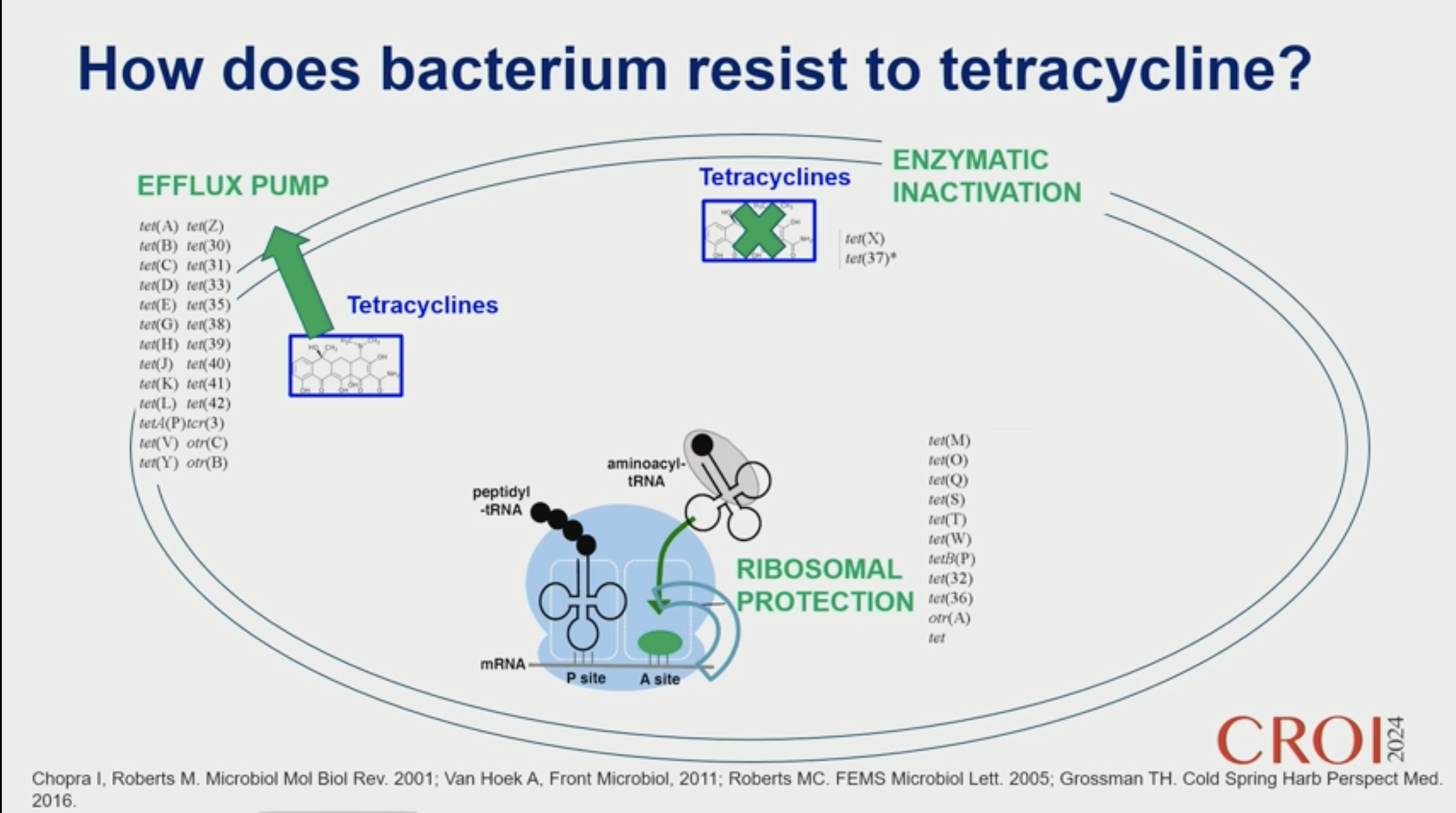 Les cyclines sont des inhibiteurs de la synthèse protéique des bactéries, avec un large spectre d'activité. Les cyclines sont des inhibiteurs de la synthèse protéique des bactéries, avec un large spectre d'activité.
La résistance peut se faire via une pompe à efflux, une inactivation enzymatique ou une protection ribosomale. La bactérie devient résistante aux cyclines essentiellement via l'expression du gène tet entraînant un mécanisme de protection ribosomale et joue également un rôle dans l'efflux. Ce gène peut être transféré d'une espèce bactérienne à une autre par un plasmide (par exemple d'un streptocoque à un gonocoque).
Concernant Chlamydia, une espèce porcine de Chlamydia suis peut transferer son gène Tet C. trachomatis, avec une CMI qui monte ainsi à 8 mg/l.
Pour la syphilis, il y existe également chez le porc un tréponème proche de Treponema pallidum, avec de possibles transferts de résistance.
Concernant le gonocoque, il y a de fortes inquiétudes sur l'émergence de souches résistantes à tous les antibiotiques, car cette bactérie à une forte capacité à multiplier les mécanismes de résistance à différents antibiotiques depuis que ceux-ci existent. La résistance aux cyclines est déjà très présente, notamment en Europe. Dans certains pays asiatiques ou africains, la prévalence de la résistance aux cyclines est encore plus élevée. Dans DoxyPep et DoxyVac, on observe une petite augmentation des CMI des gonocoques, qui sont déjà à la base assez résistants. Une question est également de savoir si la pression liée aux cyclines favorise la résistance aux C3G. Cela ne semble pas être le cas dans une première étude, mais une communication récente (Whiley et al. Lancet 2023) montre le transfert du gène de résistance penA60 sous la pression de la doxycycline.
Concernant le microbiote, on observe une diminution de la quantité de S. aureus mais une légère augmentation de la résistance de cette bactérie aux cyclines dans DOXYPEP, mais pas de modification dans DOXYVAC. Dans l'étude DOXYPEP on retrouve également une augmentation de l'expression des gènes de résistance au cyclines dans le groupe PEP par rapport au groupe placébo.
Toutes ces données doivent nous rendre prudents, et surtout nous inciter, en cas d'élargissement des indications des cyclines en TPE, à disposer de moyens très efficaces de surveillance de l'émergence des résistances bactériennes.
Implementation of DoxyPEP: Challenges and Opportunities
Stephanie E. Cohen, San Francisco Department of Public Health, San Francisco, CA, USA
 La question est de savoir à qui il faut prescrire la doxycycline en TPE. On l'a vu pour la PrEP ou initialement la PrEP était réservée à certains HSH à haut risque, ce qui a limité l'accès par rapport à l'ensemble des personnes qui auraient pu en bénéficier et ralenti l'implementation d'un outil puissant de réduction de risque. Par ailleurs le fait de mettre des restrictions aggrave en général les inégalités sociales de santé, comme pour la PrEP où aux USA 94% des besoins des blancs sont couverts contre seulement 13 % de ceux des afro-américains ! La question est de savoir à qui il faut prescrire la doxycycline en TPE. On l'a vu pour la PrEP ou initialement la PrEP était réservée à certains HSH à haut risque, ce qui a limité l'accès par rapport à l'ensemble des personnes qui auraient pu en bénéficier et ralenti l'implementation d'un outil puissant de réduction de risque. Par ailleurs le fait de mettre des restrictions aggrave en général les inégalités sociales de santé, comme pour la PrEP où aux USA 94% des besoins des blancs sont couverts contre seulement 13 % de ceux des afro-américains !
Actuellement les recommandations sont très variables d'un pays et d'une région à l'autre. Les recos les plus libérales sont celles de San Francisco avec une offre DoxyPep chez toutes les personnes non enceintes ayant un sur-risque d'IST ou en faisant la demande. A l'inverse les recommandations de Seattle sont beaucoup plus restrictives, collant à la population des essais cliniques (HSH multipartenaires avec ATCD d'IST multiples).
Dans les cliniques de santé sexuelle de San Francisco, les nouvelles recos ont été suivies d'une importante majoration des prescriptions. Les premiers résultats montrent une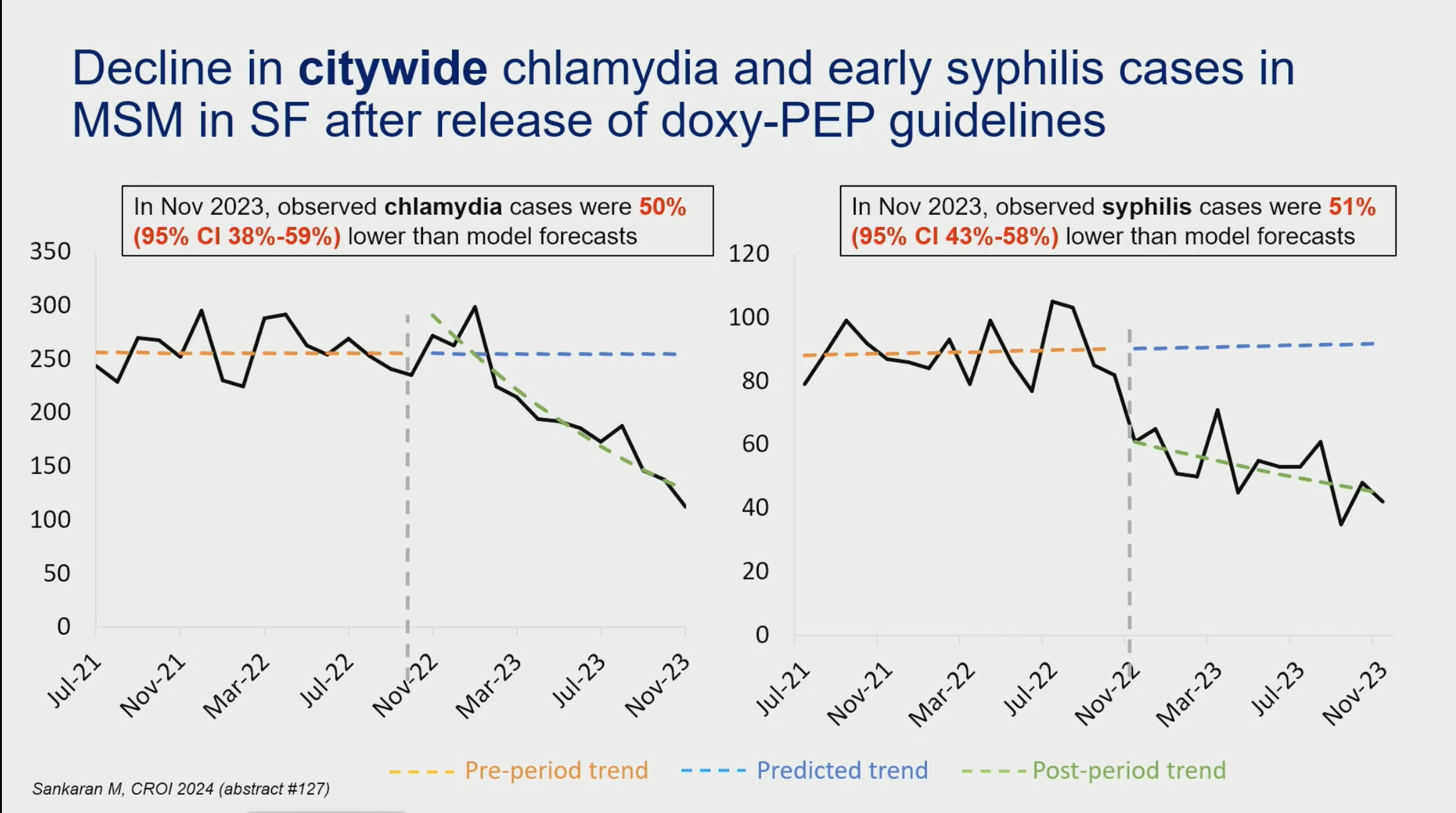 forte réduction de l'incidence des IST liées à Chlamydiae et Syphilis, non seulement chez les HSH sous PEP, mais également à l'échelle de l'ensemble de la population HSH (cf. image de droite). On a donc l'impression, dans la population des personnes fréquentant les cliniques de santé sexuelle de San Francisco, d'un très haut niveau d'efficacité dans la population HSH, qui permettrait peut-être à termes de réduire l'incidence de la syphilis en population générale et d'inverser la courbe des syphilis néonatales, qui est une vraie préoccupation outre-Atlantique. Mais il est encore beaucoup trop tôt pour se prononcer sur cela. forte réduction de l'incidence des IST liées à Chlamydiae et Syphilis, non seulement chez les HSH sous PEP, mais également à l'échelle de l'ensemble de la population HSH (cf. image de droite). On a donc l'impression, dans la population des personnes fréquentant les cliniques de santé sexuelle de San Francisco, d'un très haut niveau d'efficacité dans la population HSH, qui permettrait peut-être à termes de réduire l'incidence de la syphilis en population générale et d'inverser la courbe des syphilis néonatales, qui est une vraie préoccupation outre-Atlantique. Mais il est encore beaucoup trop tôt pour se prononcer sur cela.
NDR : Ces données américaines auraient tendance à nous inciter à prescrire plus largement la doxyycycline en TPE, on est donc en attente des recommandations françaises !
Mercredi 6 mars
Session plénière
The End of Oral? How Long-Acting Formulations Are Changing the Management of Infectious Diseases
Charles W. Flexner, The Johns Hopkins University, Baltimore, MD, USA
 Pourquoi est-ce que les traitement oraux n'arrivent pas à mettre fin à l'épidémie de VIH ? La question de l'adhésion au traitement est une question centrale. Dans les enquêtes réalisées sur les préférences des patients, les TTT à longue durée d'action ont souvent la préférence. Compte tenu de l'efficacité des traitements actuels, la solution chez les patients dont le virus n'est pas contrôlé par le traitement oral (et souvent en l'absence de résistance) est souvent le passage à une solution à longue durée d'action (LA), dont on verra qu'il existe potentiellement plusieurs formes (orales, injectables, implants…). Pourquoi est-ce que les traitement oraux n'arrivent pas à mettre fin à l'épidémie de VIH ? La question de l'adhésion au traitement est une question centrale. Dans les enquêtes réalisées sur les préférences des patients, les TTT à longue durée d'action ont souvent la préférence. Compte tenu de l'efficacité des traitements actuels, la solution chez les patients dont le virus n'est pas contrôlé par le traitement oral (et souvent en l'absence de résistance) est souvent le passage à une solution à longue durée d'action (LA), dont on verra qu'il existe potentiellement plusieurs formes (orales, injectables, implants…).
Il existe plusieurs façons de modifier la conformation d'un médicament pour qu'il puisse avoir une action prolongée.
Pour le cabotégravir (CAB) et la Rilpivirine (RPV), il s'agit de nano-particules de formes cristallisées, avec des cristaux de différentes tailles qui permettent des libérations très prolongées.
Certains médicaments hydrophiles se prêtent peu aux nanosupensions (ce qui explique l'absence d'inhibiteurs nucléosidiques dans les LA), mais une façon de contourner cela est de passer par une prodrogue. Des essais ont été réalisés avec l'emtricitabine pour fabriquer une prodrogue. Des essais ont également été réalisés avec la lamivudine sous formes de polymères polypeptidiques. En injection SC chez la souris, le médicament est hydrolysé et se libère de façon très lente, allant jusqu'à un mois. (Wang J of the American Chemical Society 2023).
Pour aller un peu plus loin, un travail a été réalisé pour rendre "LA" la formulation dolutégravir/Lamivudine/Ténofovir qui est la plus utilisée en monocomprimé dans les pays à ressources limitées dans une formulation lipidique, ce qui n'est pas très facile car les 3 produits n'ont pas les même propriétés de dilution. Cette formulation permettrait des injections SC et des essais sont en cours dans les modèles animaux, avec un intervalle d'injection qui pourrait être mensuel (Perazzolo et al. AIDS 2023).
Pour le bictégravir, un dimère a été produit (XVIR-131) et peut être injecté par voie IM avec une durée d'action de 6 mois ; la particularité ici est que le traitement de la molécule pour la rendre "LA" donne un produit qui va être à des concentrations stables pendant 6 mois, puis qui va décroître très rapidement, ce qui évite l'effet "queue pharmacologique" sur plusieurs mois ou années que l'on a avec la rilpivirine par exemple.
Mais d'autres maladies que le VIH pourraient bénéficier des traitements à longue drée d'action.
La tuberculose : la bédaquiline est le premier produit a être développé et une phase 1 va débuter en juillet 2024, avec un produit ayant une durée d'action de 6 mois. Des développements sont en cours pour la rifapentine en nanosuspension, ainsi que la diarylquinoline, qui pourrait être utilisée en injections mensuelles.
L'hépatite B : des essais sont en cours pour développer un implant ayant une activité VIH/VHB pour une durée d'un an (Gengiah et al., CROI 2024, abstract 1136) à partir de TAF, avec des essais ayant déjà débuté chez l'humain, mais la toxicité locale est trop importante et les concentrations délivrées insuffisantes, même avec deux implants simultanés. Mais si on arrive à améliorer le principe, on disposerait d'un traitement du VHB avec une seule intervention annuelle (et qui ferait également PrEp du VIH !).
L'hépatite C : on rentre dans une autre dimension pour une maladie qui a été si difficile à traiter : Le glecaprevir et le pibrentasvir sont en cours de développement en nano suspension, avec des concentrations efficaces pendant 2 mois. (NDR : on imagine un futur étonnant. En CSAPA ou CAARUD, le patient fait son TROD, s'il est positif on fait un test ARN "point of care" et si celui-ci est positif, une injection IM avant de repartir et il est guéri !). Voir la synthèse de D.L. Thomas et al, CID 2022.
Une autre particularité des traitements à longue durée d'action est que leur diffusion est tellement lente que finalement ce n'est plus la fonction hépatique ou rénale qui pilote les concentrations, mais la façon dont le produit diffuse à partir de son site d'implantation. Une modélisation avec le lopinavir montre que le lopinavir en nanosupension pourrait se passer du ritonavir ! (Perazzolo J Pharm Scien 2024)
L'orateur a conclu sur les erreurs du passé, où l'on a tardé à mettre à disposition des pays à ressources limitées. Les 84.000 décès annuels du SIDA chez les enfants vient en grande partie de l'absence de formulations pédiatriques faciles à administrer chez les enfants. Mais les essais actuels sont essentiellement menés chez les adultes et dans les pays industrialisés… Il ne faut pas reproduire les erreurs du passé, et développer les formes LA de façon très parallèle dans les pays industrialisés et dans les pays à ressources limitées, où les besoins sont les plus importants.
Diagnostics 4.0: The Future of Diagnostics for HIV and Related Infections
Nitika P. Pai, McGill University, Montreal, Canada
Le dép istage est la voie d'entrée dans la prise en soins mais également de la prévention dans le domaine du VIH. Dans le monde, 14% des personnes qui vivent avec le VIH sont dans l'ignorance de leur statut. Aux USA, on estime cette proportion à 1/8 PVVIH. istage est la voie d'entrée dans la prise en soins mais également de la prévention dans le domaine du VIH. Dans le monde, 14% des personnes qui vivent avec le VIH sont dans l'ignorance de leur statut. Aux USA, on estime cette proportion à 1/8 PVVIH.
La complexité des diagnostics biologiques d'infection VIH chez les patients sous PrEP, que ce soit orale ou encore plus sous PrEP injectable à longue durée d'action, a remis en avant les question de la performance des tests, et de la nécessité de disposer de tests adaptés aux situations auxquelles font face les cliniciens et les biologistes.
On dispose de multiples techniques (test isolé ou multiplex, biomarqueurs, biologie moléculaire, analyse de génome etc…), mais il faut aussi tenir compte des contextes dans lesquels ces techniques vont être utilisées. Trois contextes peuvent être distingués : le laboratoire de biologie, le test « hors les murs », et enfin les tests qui peuvent être proposés à domicile et/ou autotests.
Les autotests ont commencé à être disponibles à partir de 2012, et 98 pays les utilisent, dont 52 en routine.
L'autotest est cout-efficace quand il est utilisé correctement. Une campagne est en cours aux USA après un projet pilote ayant montré son efficacité, avec l'objectif de distribution par les CDC de plus d'un million de tests dans les 5 années à venir. (cf. session suivante). En Afrique du Sud, la combinaison d'autotests et d'une application d'interface avec les centres de soins est également un succès dans les townships.
Plus technologiques, les techniques utilisant de la micro ou nanotechnologie sont en cours de développement, le Next Gene Sequencing (NGS), le CRISPR , l'intelligence artificielle et le "Machine Learning". Dans le domaine du machine-learning, la lecture des autotests via une application sur smartphone est en cours de développement pour augmenter sensibilité et spécificité de ces tests. L'IA peut être également utilisée pour prédire quels sont les patients qui vont avoir le plus de risque de s'éloigner du système de santé et bénéficié d'une attention particulière (NDR : mieux qu'une assistante sociale ? J'ai des doutes…).
Session de communications orales libres : Renforcer le dépistage, le traitement et la prévention du VIH et des IST
Together TakeMeHome: Launch of a National HIV Self-Test Distribution Program, March-December 2023
Kevin P. Delaney, Emort University for the Together TakeMeHome Program Team
 Dans un premier temps, un essai randomisé a montré l'efficacité de la distribution d'autotests via Internet (MacGowan et al. Jama Internal Medicine 2019), et à la suite de cela les CDC ont lancé en mars 2023 une vaste campagne de distribution d'autotests auprès des populations clés. L'objectif est de distribuer au moins 200.000 autotests par an, et d'assister les personnes ayant un test positif afin de trouver une structure de soins proche et dans un délai raisonnable (NDR : cela ressemble assez à ce qui a été mis en place en France avec le dispositif "Au labo sans Ordo", mais sans l'intervention du biologiste). Il est possible de commander 2 tests tous les 90 jours. Les personnes qui commandent les tests sont incitées à compléter un questionnaire afin de mieux connaître leur profil : 152.000 personnes ont complété le questionnaire initial, pour 210.000 tests distribués. 70% des tests sont demandés à l'issue d'un message sur les sites ou applications de rencontre. Dans un premier temps, un essai randomisé a montré l'efficacité de la distribution d'autotests via Internet (MacGowan et al. Jama Internal Medicine 2019), et à la suite de cela les CDC ont lancé en mars 2023 une vaste campagne de distribution d'autotests auprès des populations clés. L'objectif est de distribuer au moins 200.000 autotests par an, et d'assister les personnes ayant un test positif afin de trouver une structure de soins proche et dans un délai raisonnable (NDR : cela ressemble assez à ce qui a été mis en place en France avec le dispositif "Au labo sans Ordo", mais sans l'intervention du biologiste). Il est possible de commander 2 tests tous les 90 jours. Les personnes qui commandent les tests sont incitées à compléter un questionnaire afin de mieux connaître leur profil : 152.000 personnes ont complété le questionnaire initial, pour 210.000 tests distribués. 70% des tests sont demandés à l'issue d'un message sur les sites ou applications de rencontre.
Les commandes de tests sont synchrones aux campagnes de pub sur les réseaux… Le pic autour de Noël n'est pas une intervention du père Noël pour faire un cadeau aux CDC mais le produit d'une campagne de promotion de l'auto-test "New Year - New You" incitant à commander un test.
Pour plus de 20% des testés, bien que dans les populations clés, il s'agit du 1er test. Pour les femmes transgenres cet effet "1er test" est retrouvé chez 30%, ce qui montre à quel point cette population est éloignée du dépistage.
En pratique, on voit que la demande est très importante, qu'elle répond à un besoin d'une population à haut risque et que la campagne est un succès. La question maintenant est de savoir si l'engouement va se maintenir dans le temps, mais les pics de commandes au moment des campagnes de promotion laissent à penser qu'il s'agit surtout d'avoir une bonne communication.
(NDR : on est un peu frustré à l'issue de la présentation de ne pas disposer d'une telle campagne en France, d'autant plus que SpF avait mené une expérimentation du même type avec succès, et avec en plus du VIH le dépistage d'autres IST… A relancer ? Le COREVIH-Bretagne offre ce dispositif d'envoi d'Auto-test via son site Internet, mais comme on ne fait pas de pub, les commandes sont limitées… mais régulières !).
Incidence of Health Facility Switching and HIV Viral Rebound in Uganda: A Population-Based Study
Joseph G. Rosen for the Rakai Health Sciences Program
 Beaucoup de pays africains ne disposent pas de dossiers électroniques pour le suivi des patients. Les soignants ne sont pas toujours très bien disposés à rédiger des lettres d'adressage lorsqu'un patient souhaite changer de structure pour son suivi. Beaucoup de pays africains ne disposent pas de dossiers électroniques pour le suivi des patients. Les soignants ne sont pas toujours très bien disposés à rédiger des lettres d'adressage lorsqu'un patient souhaite changer de structure pour son suivi.
On sait également que le « nomadisme » des patients est assez souvent associé à des difficultés d'adhésion au traitement.
Cette étude, menée en Ouganda, porte sur plus de 2.220 adultes ayant eu plus de deux visites pour le suivi de leur VIH dans le conté de Rakaï, pour juger de l'évolution de la charge virale au fil du temps et mesurer l'impact de la mobilité. L'idée est de voir si les personnes qui changent de structure de prise en charge, ont moins facilement une charge virale indétectable que ceux qui restent suivis dans la même structure. Et éventuellement, de proposer des solutions pour éviter les difficultés d'adhésion liées à des changements de structure.
Résultats : on constate que la mobilité est plus importante dans les communautés de pécheurs. Chez les personnes ayant une CV détectable, changer de site n'améliore pas la CV. Chez les patients ayant une CV indétectable, changer de site double le risque d'avoir une CV détectable à la visite suivante.
On voit donc que les personnes « mobiles » sont confrontées à de plus grandes difficultés d'observance. Cela incite les auteurs à proposer des systèmes qui soient plus résiliants, plus adaptés à la mobilité, plus flexibles. il est notamment proposé d'envisager des délivrances, de plus grande quantité de médicaments, afin d'éviter les ruptures de stock (NDR : ce qui est déjà fait dans certains pays d'Afrique centrale, ou lorsque les patients ont une charge virale indétectable depuis plus d'un an, ils peuvent se voir proposer des délivrances de trois à six mois, avec des conditionnements adaptés).
Improving Posthospital Outcomes in People With HIV: A Multicenter Randomized Trial in Tanzania
Serena Koenig et al. Weill Cornell Medicine, for the Daraja Project, Tanzanie
 La mortalité post hospitalisation des personnes vivant avec le VIH est extrêmement élevée dans les différents études portant sur les pays à ressources limitées. Le Projet Daraja propose un accompagnement post hospitalisation en 5 sessions d'accompagnement par un travailleur social, d'une durée d'environ 45'. L'avantage de cette façon de faire est qu'elle est très peu coûteuse, mais son efficacité n'avait pas encore été évaluée. La mortalité post hospitalisation des personnes vivant avec le VIH est extrêmement élevée dans les différents études portant sur les pays à ressources limitées. Le Projet Daraja propose un accompagnement post hospitalisation en 5 sessions d'accompagnement par un travailleur social, d'une durée d'environ 45'. L'avantage de cette façon de faire est qu'elle est très peu coûteuse, mais son efficacité n'avait pas encore été évaluée.
Une étude clinique a donc été menée, avec une randomisation "accompagnement Daraja" versus bras contrôle d'accompagnement classique par les soignants.. 500 patients ont été randomisés 1:1.
Résultats : 17% de mortalité à un an (toutes sauf une liées au VIH, et beaucoup en lien avec la tuberculose), sans différence entre les deux bras. Si l'impact sur la mortalité est 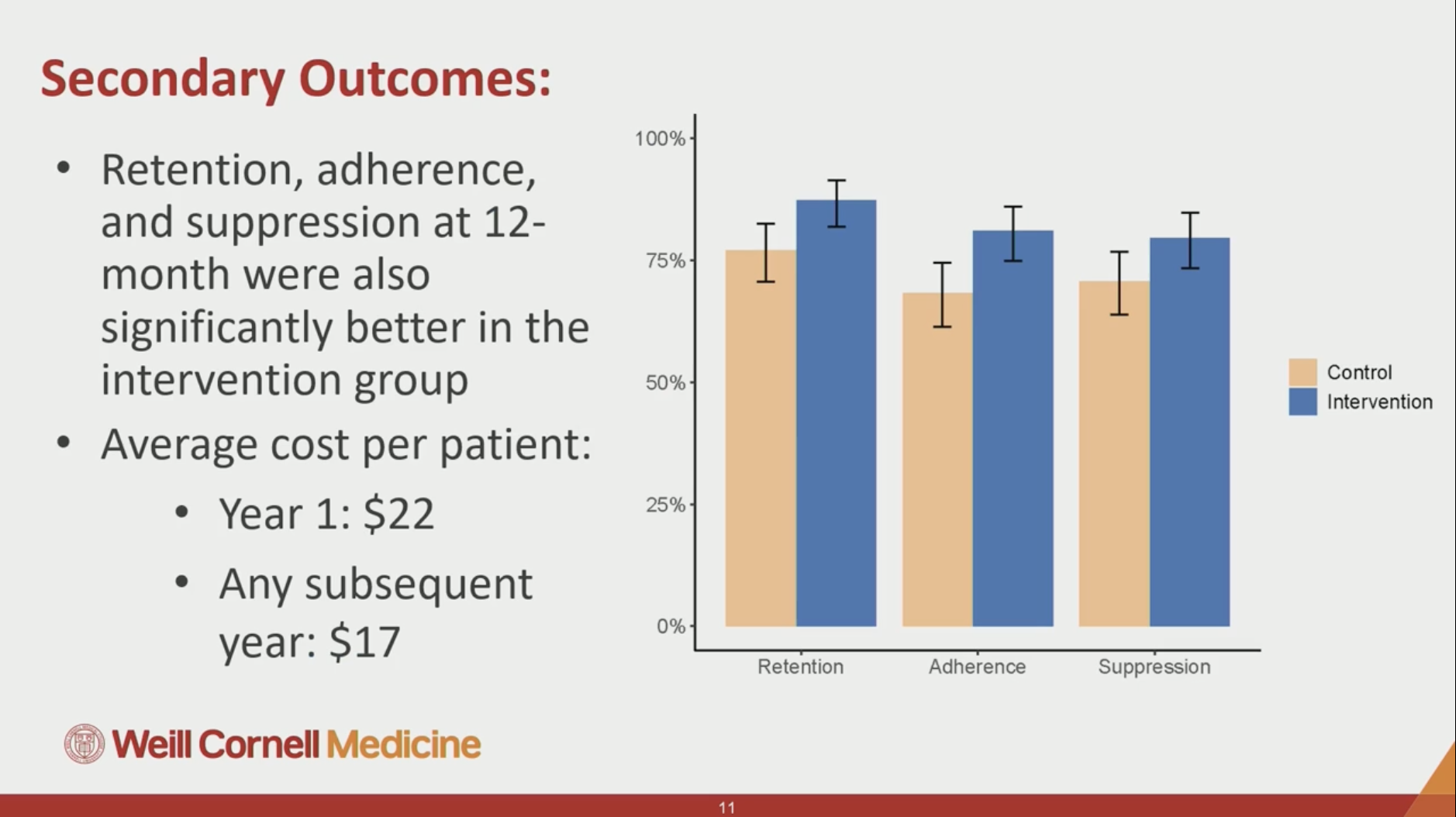 décevant, on voit tout de même que l'accompagnement permet plus de mises sous traitement et de suivis cliniques que dans le bras contrôle. décevant, on voit tout de même que l'accompagnement permet plus de mises sous traitement et de suivis cliniques que dans le bras contrôle.
Globalement, les résultats sur l'adhésion au traitement, le suivi et les CV indétectables sont meilleurs dans le groupe intervention.
NDR : on voit que l'accompagnement porte ses fruits mais on ne dispose pas dans la présentation des données d'éléments pour savoir quels sont les déterminants de l'absence de différence sur la mortalité. Heureusement, l'article correspondant à l'étude est sorti ce jour dans le JAMA : on comprend qu'un nombre important de patients est hospitalisé à un stade très évolué d'infection par le VIH (ce qui va avec quasi 100% de mortalité liée au VIH) et qu'intervenir sur la mortalité nécessiterait des interventions "pré-hospitalisation").
Lakeside Combined HIV and Schistosomiasis Services in Malawian Fishermen: A Cluster Randomized Trial
Augustine T. Choko et al. , Malawi
 La schistosomiase et le VIH sont deux risques importants pour les communautés de pécheurs dans les pays des grands lacs. L'idée est de proposer des interventions mixtes concernant les deux pathologies pour maximaliser l'impact de santé publique. La schistosomiase et le VIH sont deux risques importants pour les communautés de pécheurs dans les pays des grands lacs. L'idée est de proposer des interventions mixtes concernant les deux pathologies pour maximaliser l'impact de santé publique.
Il s'agit d'une étude randomisée en clusters (équipages de bateau sur le lac Malawi) avec une intervention "classique" incitant les pécheurs à se rendre au centre de santé, versus un bras avec pair-éducateur incitant à consulter pour dépistage et un 3ème bras avec pair-éducateur distribuant des autotests du VIH.
Résultats : Il n'y a pas de différence en termes de recours aux soins et au dépistage entre le bras "standard" et le bras "pair-éducateur" simple. Dans le bras pair-éducateur + fourniture du test, le taux de test est plus élevé, mais avec une différence mineure (88% versus 85% de dépistages VIH réalisés). De façon étonnante, la distribution de test contre le VIH diminue la prévalence de la schistosomiase. L'explication des auteurs est que cette distribution s'accompagne d'une meilleure orientation vers les centres de santé.
What Are the Outcomes for Established Clients Enrolled in DSD During the First 3 Years on ART?
Amy N. Huber Witwatersrand, Afrique du Sud.
 Le modèle "DSD" (different services delivery model) est actuellement largement déployé en Afrique du Sud pour mieux accompagner les PVVIH. Ce modèle n'a pas été évalué depuis sa mise en place, il a potentiellement les avantages d'une prise en charge holistique et soutenue, mais il est important de savoir s'il permet aux personnes de rester en bonne santé. Le modèle "DSD" (different services delivery model) est actuellement largement déployé en Afrique du Sud pour mieux accompagner les PVVIH. Ce modèle n'a pas été évalué depuis sa mise en place, il a potentiellement les avantages d'une prise en charge holistique et soutenue, mais il est important de savoir s'il permet aux personnes de rester en bonne santé.
L'objectif de l'étude est de comparer le modèle DSD au modèle classique de prise en soins proposé en Afrique du Sud. Pour cela, les dossiers électroniques des patients ont été analysés rétrospectivement et le devenir des personnes bénéficiant du système des DSD a été comparé à celui des personnes ne bénéficiant pas de ce système, avec une méthode de pseudo randomisation (NDR : que j'avoue avoir eu du mal à comprendre, même me replongeant dans les diapos a posteriori).
Résultats : On ne retrouve pas de différence entre les deux modes d'intervention sur les critères rétention dans les soins (de lordre de 80% à 36 mois) et charge virale indétectable (de l'ordre de 95% à 36 mois).
NDR : l'oratrice (qui, il me semble, s'est présentée comme méthodologiste) a passé beaucoup de temps à expliquer le modèle d'étude mais pas beaucoup sur ce qu'elle faisait des résultats ! Notamment la question essentielle de savoir pourquoi finalement les personnes "éligibles au DSD mais pas dans le DSD" qui constituent le bras contrôle n'étaient pas dans le DSD…
Opt-Out HIV Testing in Emergency Departments Success fully Addresses Key Gaps in Testing
Lisa Hamzah et al. London, UK for the South London HIV ED Opt Out Testing Group
 Plusieurs études ont montré que dans des zones de prévalence élevée (> 5/1000), il était coût-efficace de proposer un test de dépistage du VIH, de façon systématique à toute personne passant aux urgences hospitalières. Plusieurs études ont montré que dans des zones de prévalence élevée (> 5/1000), il était coût-efficace de proposer un test de dépistage du VIH, de façon systématique à toute personne passant aux urgences hospitalières.
Depuis 2022, le Royaume-Uni a donc mis en place un système de financement, des services d'urgence dans les zones où la prévalence est supérieure à un pour 5000, afin de proposer un dépistage de l'hépatite B de l'hépatite C et du VIH sur le principe de l'opt out. Sont notamment concernés les services d'urgence situés au sud de Londres.
Cette étude s'intéresse à tous les diagnostics d'infection VIH réalisés suite à la mise en place de ce dépistage systématique entre avril 2022 et septembre 2023, afin de caractériser la population et d'évaluer l'efficience de cette proposition.
Résultats : 10 services d'urgences ont participé, 450.000 personnes ont été éligibles sur la période et 335.000 ont été testées, dont 126 se sont avérés positives.
Les caractéristiques de la population dépistée sont les suivantes : âge moyen de 42 ans, 55 % de noirs et 37 % de blancs, 72 % d'hétérosexuels et 26 % d'homosexuels, 45 % de femmes, 60 % des personnes sont nées à l'étranger. Les CD4 au dépistage sont en moyenne à 250 par mm3, et 70 % des patients sont décédé quatre inférieurs à 350 par mm3. 22 % sont au SIDA. Après le diagnostic, une très grande majorité des patients (80%) reste dans le soin et bénéficie d'un traitement antirétroviral. Après un suivi médian de 6,5 mois, 81 % des patients ont une charge virale inférieure à 200cop/mL.
Conclusion, on peut dire que cette proposition systématique de test aux urgences remplit ses objectifs : diagnostic dans une population éloignée du soin, diagnostic avant la survenue des évènements SIDA pour un certain nombre de personnes et diagnostic au stade SIDA permettant une prise en soin rapide.
Few Discordant HIV Ag/Ab and RNA Test Results Among Persons in a National Cohort of PrEP Users
Weiming Zhu, CDC, Atlanta, USA
 Un des problèmes soulevés par l'utilisation large de la PrEP est d'arriver à faire le diagnostic d'infection VIH incidente chez les personnes sous PrEP. Chez les utilisateurs de PrEP, il peut y avoir un délai de séroconversion plus important, ainsi qu'une charge virale restant assez longtemps basse du fait de la persistance de traitement antirétroviral dans l'organisme. Un des problèmes soulevés par l'utilisation large de la PrEP est d'arriver à faire le diagnostic d'infection VIH incidente chez les personnes sous PrEP. Chez les utilisateurs de PrEP, il peut y avoir un délai de séroconversion plus important, ainsi qu'une charge virale restant assez longtemps basse du fait de la persistance de traitement antirétroviral dans l'organisme.
Ce phénomène est amplifié chez les personnes sous cabotégravir injectable.
Actuellement les CDC recommandent de réaliser une sérologie ET une charge virale chez les personnes en initiationde PrEP par du CAB-LA ou chez les personnes ayant pris une PrEP orale dans les trois derniers mois ou une PrEP injectable dans les 12 derniers mois. Pour la surveillance de la PrEP, les CDC recommandent la réalisation d'une charge virale et d'un test sérologique tous les trois mois en cas de PrEP orale et tous les deux mois en cas de PrEP injectable.
Cette étude est destinée à évaluer la pertinence de ces recommandations, à travers l'interrogation de la base "healthVerity" dans laquelle sont intégrées ces données charge, de sérologie, et d'infection VIH incidente.
Résultats : Sur l'ensemble des 9.000 couples de tests analysés, il y a finalement très peu de discordance et notamment seulement 6 tests RNA positifs avec Ag/ac négatifs, dont 4 s'avéreront être des faux positifs de la charge virale. Il y a un patient qui était en début d'infection dans le groupe PrEP orale, et un indéterminé dans le groupe CAB-LA du fait d'une insuffisance de données de suivi.
NDR : L'orateur ne l'a pas précisé, mais on pourrait réellement se demander à la vue de ces résultats s'il est vraiment indispensable de réaliser des charges virales aussi fréquemment, que ce soit pour les personnes sous PrEP orale, ou sous PrEP injectable.
Missed Opportunities to Prevent Congenital Syphilis in Antenatal PrEP Services in South Africa
Dvora L. Joseph Davey et al. UCLA USA / Cape Town Afrique du Sud.
 En Afrique du Sud, depuis 2010, le taux de syphilis néonatale augmente très régulièrement, pour atteindre 425 cas pour 100.000 naissances vivantes en 2020. Un nombre important des infections VIH pédiatriques, de l'ordre de 30%, est lié à des contaminations maternelles pendant la grossesse ou l'allaitement. Le principe de cette étude et d'essayer de mieux caractériser la population des femmes ayant une syphilis pendant la grossesse ainsi que les facteurs de risque, pour proposer de meilleures qualités d'intervention. En Afrique du Sud, depuis 2010, le taux de syphilis néonatale augmente très régulièrement, pour atteindre 425 cas pour 100.000 naissances vivantes en 2020. Un nombre important des infections VIH pédiatriques, de l'ordre de 30%, est lié à des contaminations maternelles pendant la grossesse ou l'allaitement. Le principe de cette étude et d'essayer de mieux caractériser la population des femmes ayant une syphilis pendant la grossesse ainsi que les facteurs de risque, pour proposer de meilleures qualités d'intervention.
De mars 2022 à décembre 2023, toutes les femmes participant à la cohorte SCOPE-PP se sont vu proposer un test de syphilis, et l'évaluation de la syphilis congénitale a également été réalisée.
Résultats : L'incidence de la syphilis est assez élevée : 4,6 % à la première visite anténatale, 2,8 % à la seconde ou troisième, soit un taux global de 6,3 %. Les facteurs de risque identifiés sont le jeune âge (RR 2;75 pour la tranche d'âge 16-24 ans par rapport au 25 ans et plus), le fait de ne pas avoir de partenaire fixe (RR à 3 une fois ajusté à l'âge), d'avoir subi des violences de genre (RR 2,8) ou de consommer de l'alcool (RR 2,9). Moins de la moitié des femmes bénéficie d'un traitement complet pendant la grossesse.
La conclusion de l'auteure est donc qu'il est urgent de proposer un dépistage systématique à plusieurs reprises pendant la grossesse, compte tenu de l'incidence après la première visite en natale, et de faire de gros effort sur le traitement des femmes dépistées positives.
_______________________________________
Session de communications orales libres "Late Breaker"
Efficacy and Safety of Weekly Islatravir Plus Lenacapavir in PWH at 24 Weeks: A Phase II Study
Amy Colson et al. Charlestown, Community ressource Initiative, USA
 L'idée de cette étude est de proposer de nouveaux schémas en long-acting non injectable. L'idée de cette étude est de proposer de nouveaux schémas en long-acting non injectable.
Critères d'inclusion : patients sous traitement stable, avec une charge virale indétectable sous Biktarvy, randomisation 1:1 pour poursuivre avec le traitement oral antérieur ou pour passer à une combinaison islatravir 2 mg et Lénacapavir 300 mg par voie orale une fois par semaine. Après 48 semaines, le groupe contrôle sous biktarvy change également pour le nouveau régime en administration hebdomadaire. Les données qui sont présentées aujourd'hui sont les résultats intermédiaires à 24 semaines.
Résultats : non infériorité de l'association islatravir/lénacapavir avec 94 % de charge virale indétectable dans les deux bras. A noter une sortie d'essai pour hépatite B aigue, ce qui est un peu la crainte quand on supprime les molécules efficaces sur l'hépatite B.
Les données attendus étaient également celles de la toxicité hématologique, puisque pour mémoire le développement de l'islatravir en dosage mensuel, a été abandonné pour une toxicité lymphocytaire. Ici, on ne retrouve pas de toxicité hématologique sur le court terme.
NDR : c'est une excellente nouvelle de disposer de nouveaux schémas d'entretien allégés en bithérapie, qui ne nécessitent pas d'administration journalière. Si les résultats se confirment, ce sera une bonne alternative au traitement quatre jours sur sept ou aux bithérapies quotidiennes que l'on utilise aujourd'hui. On peut également penser que compte tenu des molécules utilisées, des antécédents de résistance aux classes habituelles n'influeront pas sur la bonne efficacité de cette bithérapie.
HepB-CpG Vaccine Is Superior to HepB-alum in People With HIV and Prior Vaccine Nonresponse: A5379
Kristen Marks et al. or the ACTG 5379 (BEe-HIVe) Study Team
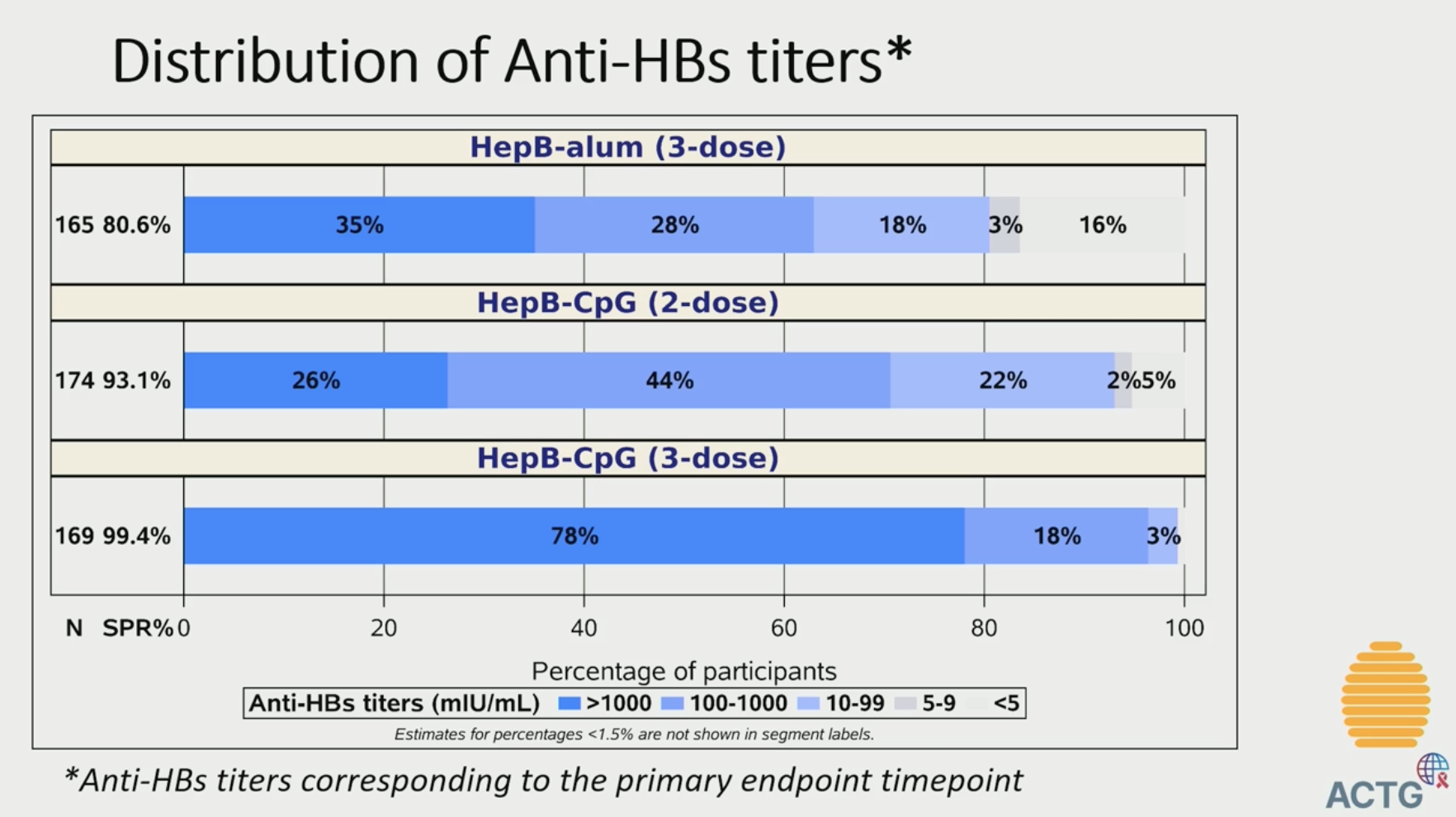 Chez les patients immunodéprimés, on sait que l'efficacité du vaccin contre l'hépatite B n'est pas aussi bonne qu'en population générale. Avec le vaccin « classique », adjuvé avec aluminium, les, taux de réponse avec le schéma classique se situent entre 30 et 80 %. Les facteurs prédictifs d'une mauvaise réponse sont l'âge plus élevé, les CD4 bas ou le fait de ne pas contrôler la charge virale. Chez les patients immunodéprimés, on sait que l'efficacité du vaccin contre l'hépatite B n'est pas aussi bonne qu'en population générale. Avec le vaccin « classique », adjuvé avec aluminium, les, taux de réponse avec le schéma classique se situent entre 30 et 80 %. Les facteurs prédictifs d'une mauvaise réponse sont l'âge plus élevé, les CD4 bas ou le fait de ne pas contrôler la charge virale.
La proposition ici est de proposer un nouveau vaccin recombinant avec un adjuvant spécifique qui se fixe sur le TRL9 et permet une meilleure immunogénicité.
L'étude clinique a été menée dans 41 sites à travers le monde, dont un certains nombre dans les PED. Les patients étaient randomisés, soit pour recevoir de nouveau le vaccin classique (ou pour la première fois pour ceux qui n'en avaient pas reçu antérieurement) ou le nouveau vaccin HEPLISAV-B. Les principaux critères d'entrée dans l'étude étaient de vivre avec le VIH avec un traitement traitement depuis plus de deux mois, une charge virale inférieure à 1000, des CD4 > 100/mm3 à
Résultats : 73 patients naifs de vaccination et 561 non-répondeurs à une vaccination antérieure ont été inclus. Le nouveau vaccin est supérieur à l'ancien : 93 % de réponse anticorps avec deux doses, 99 % avec trois doses, contre seulement 80,6 % pour le vaccin adjuvé à l'aluminium. Le taux d'anticorps est également bien meilleur avec trois doses du nouveau vaccin qu'avec deux doses du nouveau vaccin ou trois doses de l'ancien. Les tolérances des deux vaccins paraissent équivalente.
NDR : c'est donc là une très bonne nouvelle également de disposer d'un vaccin plus immunogène qui nous permette de mieux protéger les patients qui vivent avec le VIH.
Efficacy, Safety, and Immunogenicity of H56:IC31 Vaccine for Prevention of Recurrent TB
Alvaro Borges et al. Copenhagen, Danemark for the POR TB Consortium
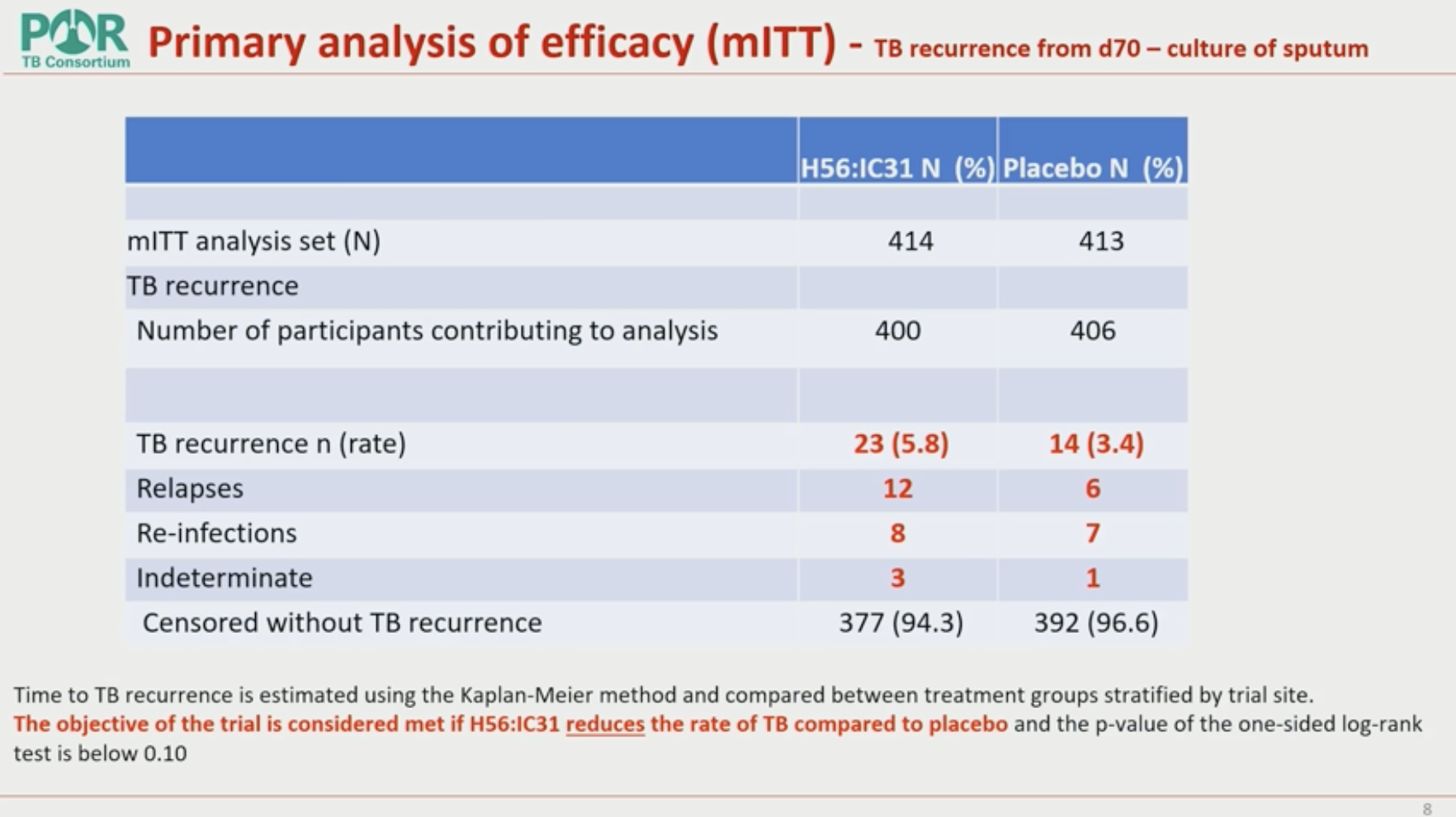 La vaccination contre la tuberculose est à l'étude depuis de nombreuses années, mais n'a pas pour l'instant été couronnée de succès. Ce nouveau vaccin H56:IC31 dispose de 3 Ag de la tuberculose et un d'adjuvant. La vaccination contre la tuberculose est à l'étude depuis de nombreuses années, mais n'a pas pour l'instant été couronnée de succès. Ce nouveau vaccin H56:IC31 dispose de 3 Ag de la tuberculose et un d'adjuvant.
L'idée de cette étude n'est pas de faire de la primo-vaccination, mais de proposer un vaccin post tuberculose permettant de réduire le taux de récidive
L'étude à porté sur 900 personnes (non VIH) en Tanzanie et Afrique du Sud , ayant eu une tuberculose pulmonaire sensible et traitée 6 mois.
Randomisation à la fin du traitement de la TB, vaccin vs placébo. Critère principal de jugement : taux de récidive.
Résultats : ils sont très décevants, puisqu'il y a deux fois plus de rechutes chez les patients vaccinés, même si les paramètres biologiques montrent que le vaccin est immunogène !
NDR : l'orateur a passé pas mal de temps à décrire la "bonne " immunogénicité du vaccin, mais on sent dans sa voix l'immense déception de présenter des résultats négatifs d'un essai qui a duré plusieurs années et couté plus de 18 millions de $...
Efficacy, Safety, and PK of BIC/FTC/TAF in Adults With HIV and Tuberculosis on Rifampicin at Week 24
Anushka Naidoo, for the INSIGHT Trial Team
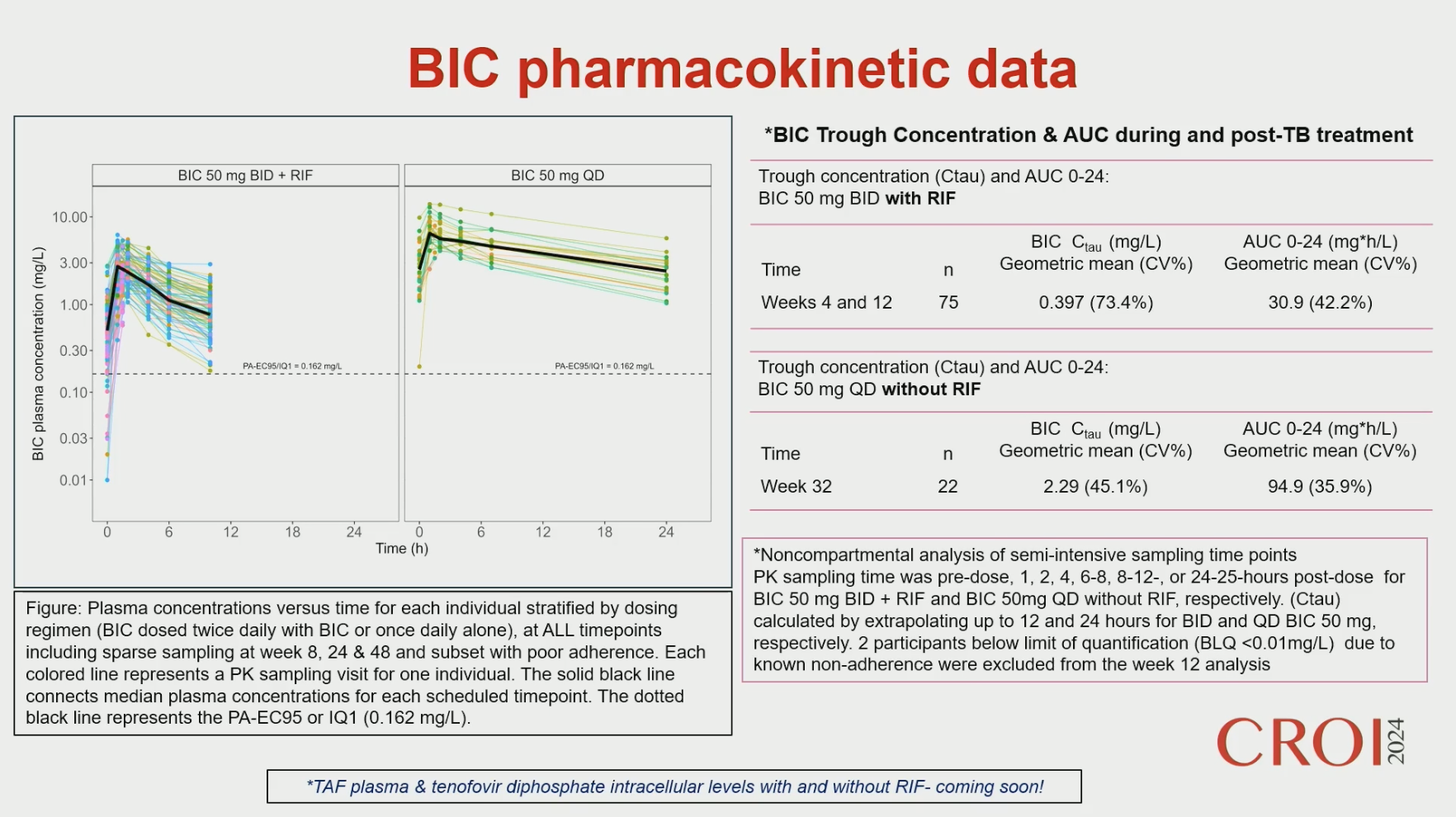 Jusqu'à maintenant, le Biktarvy était essentiellement utilisé dans les pays industrialisés, les pays à ressources limitées préférant l'association TLD qui est génériquée. Jusqu'à maintenant, le Biktarvy était essentiellement utilisé dans les pays industrialisés, les pays à ressources limitées préférant l'association TLD qui est génériquée.
Si on veut l'utiliser en Afrique, il faut disposer de deux données complémentaires : les interactions avec la rifampicine et les données d'utilisation pendant la grossesse.
Cette étude se propose de répondre à la première question, et compte tenu des données antérieures sur la pharmacologie de l'association, les doses ont été doublées avec la prise d'un comprimé matin et soir de Biktarvy. À noter que dans cette situation, compte tenu de l'absence de disponibilité de bictégravir seul, on est obligé de doubler les doses d'emtricitabine et de ténofovir-alafénamide.
La randomisation se faisait entre traitement classique (recommandé par l'OMS, c'est-à-dire TLD + une dose de dolutégravir 50 mg à 12h d'intervalle) versus Biktarvy toutes les 12 heures.
Résultats : Les patients inclus sont à des stades assez avancés, avec une minorité de CV contrôlée à l'inclusion (les patients pouvaient être naïfs de traitement anti viral). À 24 semaines, on retrouve une non infériorité du bras Biktavyx2 versus TLD + D50.
Par rapport au BIC sans rifampicine, on observe une diminution des concentrations, mais les concentrations de tous les participants sont au dessus des concentrations critiques (parfois juste à la limite…).
Tolérance : même si on ne note pas d'arrêt liés à une toxicité des ARV, on voit tout de même qu'il y a deux fois plus de patients dégradant leur fonction rénale dans le groupe BIC (NDR : ce que l'oratrice n'a pas soulevé en présentant sa dia, il me semble…).
(NDR : en pratique, cela montre qu'il est possible d'utiliser le Biktarvy moyennant le doublement des doses mais on voit bien que les concentrations plasmatiques à 12h sont tout de même un peu limite. On attend, l'expertise de nos pharmacologues sur le sujet (qui ne sont déjà pas très chaud pour l'utilisation du dolutégravir avec la rifampicine, même avec le doublement de la dose ! Et le fait de devoir doubler les doses de ténofovir et emtricitabine ne paraît pas génial non plus)
Long-Acting Injectable CAB/RPV Is Superior to Oral ART in PWH With Adherence Challenges: ACTG A5359
Aadia I. Rana, Birmingham, USA for the ACTG A5359 Team
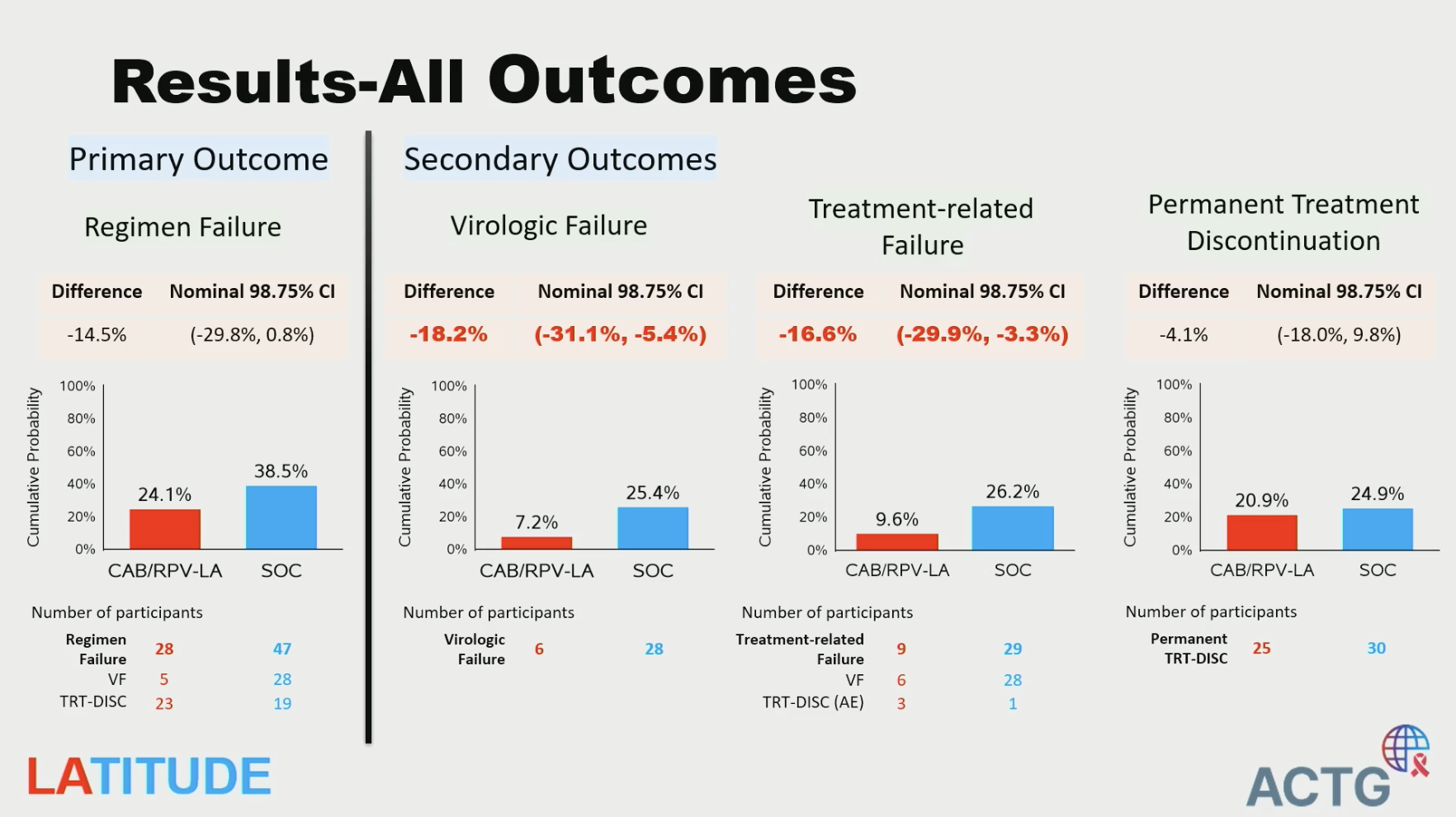 Si les premières études concernant les injections avec des produits à longue durée d'action pour le traitement de l'infection par le VIH ont été réalisées chez des personnes qui avaient peu de problèmes d'observance, on a vu avec la mise à disposition du produit en routine qu'il y avait une forte demande chez les personnes en difficulté d'adhésion à leur traitement par voie orale. Si les premières études concernant les injections avec des produits à longue durée d'action pour le traitement de l'infection par le VIH ont été réalisées chez des personnes qui avaient peu de problèmes d'observance, on a vu avec la mise à disposition du produit en routine qu'il y avait une forte demande chez les personnes en difficulté d'adhésion à leur traitement par voie orale.
Disposer de données dans cette population, qui n'a pas participé aux essais d'enregistrement du fait d'antécédents d'échecs virologiques sous traitement est donc particulièrement important.
L'essai LATITUDE ACTG A5359 est une phase 3 ouverte qui compare traitement par CAB/RPV (toutes les 4 semaines) et traitement oral chez des patients ayant des difficultés d'adhésion au traitement oral.
L'étude se fait en 4 phases : Dans un 1er temps, renforcement de l'adhésion et éventuellement incitation financière selon les conditions économiques du patient (75 à 150 $ à la 1ère visite puis aux suivantes, sans pouvoir dépasser 750 $ pour la phase 1). Les patients arrivant à une CV indétectable à l'issue de cette phase pouvaient être randomisés pour la suite de l'étude, avec soit traitement injectable, soit poursuite du traitement oral. Les critères d'inclusion sont le fait d'avoir une charge virale détectable sous traitement, ou le fait d'avoir été perdu de vue dans les six mois. Le seul critère de nos inclusions important est le fait d'être porteur d'une hépatite B chronique et d'avoir des antécédents de résistance ou anti-intégrases ou à la rilpivirine.
Résultats de la phase 2 : l'âge moyen, l'inclusion est de 40 ans, 30 % des participants sont des femmes, 70 % sont afro-américain, la médiane d'ancienneté de l'infection VIH est de 13 ans. Les CD4 médian sont à 270/mm3. Un peu moins de 15 % des participants a été et est toujours usager de drogue par voie veineuse.
Bien que le fait d'avoir atteint une CV indétectable soit un critère pour pouvoir passer à la phase 2, à la visite d'inclusion 17% des patients sous injectable et 7% des patients sous traitement oral ont une CV > 200, dont 5 patients dans le groupe injectable avec une CV > 10.000 cop/mL. L'adhésion au traitement IM est très bonne avec 93% des doses réalisées dans la fenêtre prévue et seulement 3% d'injections loupées (NDR : bien que l'on soit sur une administration mensuelle).
Quel que soit le critère d'évaluation analysé, le traitement injectable fait mieux que le traitement par voie orale : 24% d'arrêt du traitement de l'étude ou de CV détectable dans le groupe injectable versus 38,5% dans le régime oral (qui était le critère de jugement principal), 7% versus 25% d'échecs virologiques.
Même si l'analyse sur le critère principal de nécessitait pas d'interruption lors de l'analyse intermédiaire, les critères secondaires ont incité le conseil de surveillance à demander l'arrêt de l'étude et à proposer le traitement injectable à longue durée d'action à toutes les personnes le souhaitant. L'étude n'est par contre pas terminée pour autant, ce qui va permettre de mieux connaitre le risque d'émergence de résistance, qui est la crainte principale dans cette population.
NDR : si l'on ajoute ces bons résultats à ceux qui avaient été communiqués l'an dernier sur le programme d'accès chez des usagers de drogue et sans domicile fixe de San Francisco, on voit que l'utilisation de l'injectable est vraiment une solution possible pour des populations très précaires et en difficulté d'adhésion avec le traitement oral.
_______________________________________________
Symposium "Promesses et pièges des interventions biomédicales en prévention".
L'objectif de cette toute dernière session du congrès est de faire le point sur ce qui peut être considéré comme des nouveautés dans le domaine des interventions biomédicales pour la prévention du VIH. Pour nous français, deux sont en fait de vraies nouveautés puisque nous n'avons pas encore la possibilité de les utiliser en France - Cabotégravir inhjectable et anneau vaginal de Dapivirine - la 3ème est une nouveauté pour les pays autres que la France et les pays à ressources limitées : la PrEP à la demande, ou PrEP 2-1-1 comme la recommande l'OMS. Cette façon d'administrer la PrEP est un peu une spécificité française, et ce ne sera donc pas une nouveauté pour beaucoup de lecteurs... sauf sur un petit scoop : finalement, ne pourrait-on pas faire de la PrEP 2-1-1 également chez les femmes ?
Why Is Cabotegravir Rollout So Slow?
Rupa R. Patel, Centers for Disease Control and Prevention, Atlanta, GA, USA
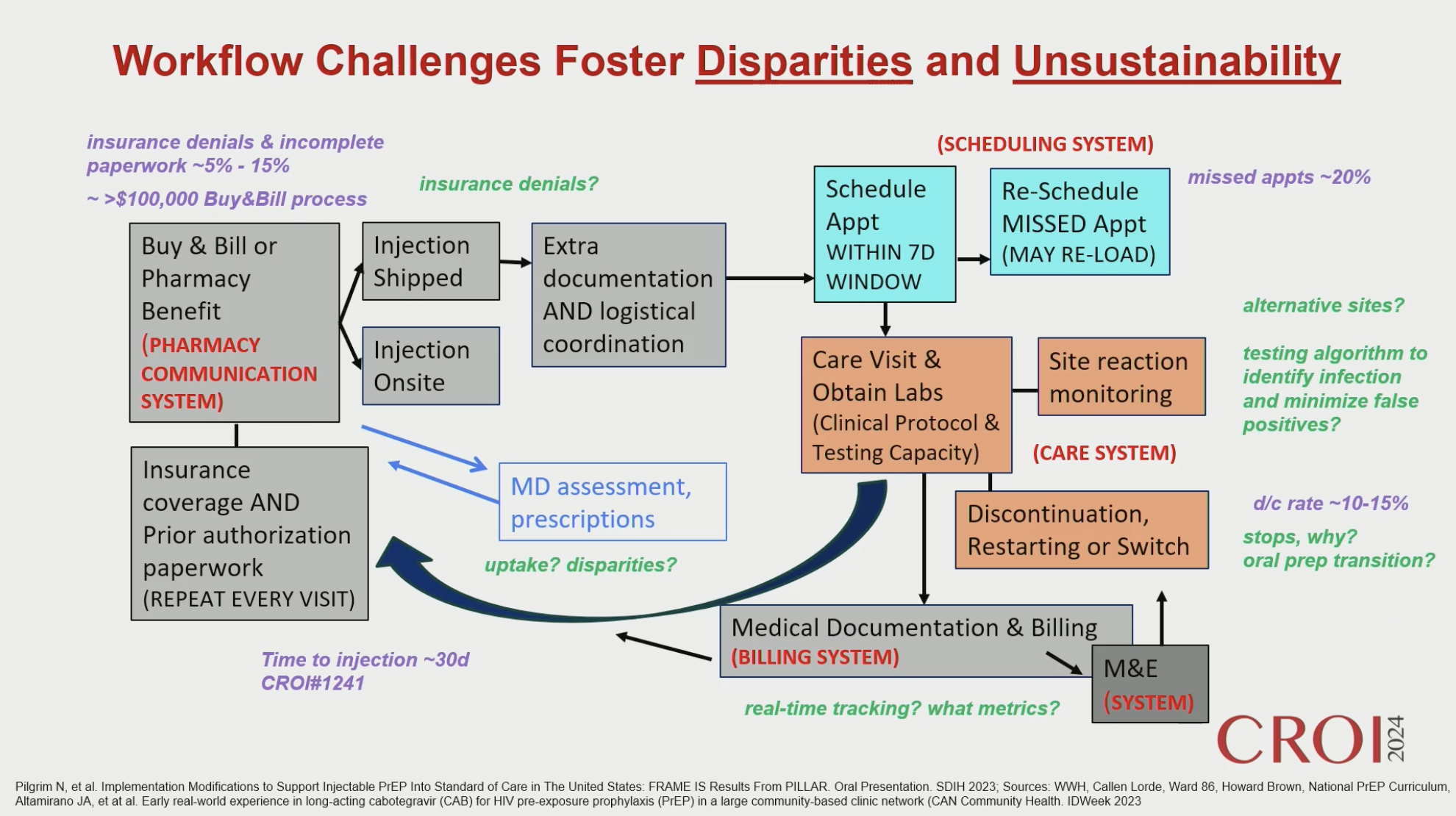 La cabotégravir injectable en PrEP (CAB-LA, Apretude) est disponible aux USA depuis 2022, mais son déploiement est très lent alors que l'épidémie de VIH reste très dynamique, notamment chez les populations les moins favorisées, qui seraient les plus susceptibles de bénéficier d'un traitement préventif en injectable tous les deux mois. A l'heure actuelle, le fait que le déploiement ne soit pas rapide est essentiellement lié à des problèmes d'accessibilité. Concernant la mise à disposition dans les pays à ressources limitées, ce générique ne sera disponible qu'en 2027 au plus tôt via des accords avec ViiV. Actuellement, 1,2 millions de doses sont prévues à des fins non commerciales dans des programmes de recherche et d'évaluation en Afrique et en Asie, mais ce sera le générique qui changera la donne. La cabotégravir injectable en PrEP (CAB-LA, Apretude) est disponible aux USA depuis 2022, mais son déploiement est très lent alors que l'épidémie de VIH reste très dynamique, notamment chez les populations les moins favorisées, qui seraient les plus susceptibles de bénéficier d'un traitement préventif en injectable tous les deux mois. A l'heure actuelle, le fait que le déploiement ne soit pas rapide est essentiellement lié à des problèmes d'accessibilité. Concernant la mise à disposition dans les pays à ressources limitées, ce générique ne sera disponible qu'en 2027 au plus tôt via des accords avec ViiV. Actuellement, 1,2 millions de doses sont prévues à des fins non commerciales dans des programmes de recherche et d'évaluation en Afrique et en Asie, mais ce sera le générique qui changera la donne.
Aux USA les programmes de PrEP par CAB-LA se déploient doucement, mais comme souvent le Sud est un peu oublié. Dans les centres prescrivant de la PrEP, la part du CAB-LA est souvent entre 5 et 10% maximum, l'obstacle essentiel étant le coût (22.000 $/an !!, contre 30 $/mois pour TDF/FTC et 200 $/ mois pour TAF/FTC), que ce soit au niveau des institutions, des centres communautaires ou des cliniques dédiées. Il est notable que des personnes sous CAB-LA ont du repasser sous TDF/FTC pour des raisons économiques, et des personnes qui ont participé aux études HPTN d'enregistrement du produit, n'ont pas pu poursuivre la PrEP par CAB-LA du fait de l'impossibilité de la faire prendre en charge.
Pour les individus, comme pour les institutions, obtenir un remboursement peut être extrêmement complexe (cf. illustrations) : complexité de la paperasse à remplir par les acteurs de santé, retard de remboursements dans le système Buy and Back où la structure paie et se fait rembourser plus tard (certaines cliniques d'IST sont en attente de plusieurs centaines de milliers de $ de remboursement), nécessité de démontrer pour certaines assurances que le patient est "en échec" de la PrEP orale (ce qui n'a pas de sens, si on est en échec on n'a plus besoin de PrEP !)
Il faut donc améliorer considérablement le système, et essayer de démédicaliser la PrEP, proposer l'accompagnement de médiateurs comme dans le programme du Whitman-Walker Health Center pour éviter les perdus de vue et surtout améliorer le système de prise en charge financière.
NDR : l'oratrice n'a jamais vraiment évoqué la possibilité qui serait aussi d'imposer une baisse de prix, en dehors, des pays à ressources limitées mais ce type d'intervention ne paraît pas tellement possible aux USA !
The Ring Comes Full Circle: Navigating the Complex Landscape of Biomedical Prevention Post-Phase III
Leila E. Mansoor, Centre for the AIDS Programme of Research in South Africa, Durban, South Africa
 Les besoins en méthode de prévention du VIH, chez les femmes jeunes sont immenses : les jeunes femmes de moins de 25 ans représentent actuellement 3.000 nouvelles infections par semaines dans le monde, et ces jeunes femmes sont moins souvent utilisatrices de préservatifs que dans une population un peu plus âgée. L'AV permet aux femmes d'être autonomes sans avoir la contrainte d'un comprimé journalier. Les besoins en méthode de prévention du VIH, chez les femmes jeunes sont immenses : les jeunes femmes de moins de 25 ans représentent actuellement 3.000 nouvelles infections par semaines dans le monde, et ces jeunes femmes sont moins souvent utilisatrices de préservatifs que dans une population un peu plus âgée. L'AV permet aux femmes d'être autonomes sans avoir la contrainte d'un comprimé journalier.
L'anneau vaginal contenant de la Dapivirine (AVD) est l'un des moyens biomédicaux de prévention du VIH, qui a montré son efficacité. Malheureusement, les 2 premières études (RING et ASPIRE) n'avaient montré qu'une efficacité de l'ordre de 30 %, ce qui avait globalement déçu. Les analyses ultérieures ont montré qu'il s'agissait essentiellement de problèmes d'adhésion au programme, avec de nombreuses femmes qui n'utilisaient pas les anneaux qui leur étaient proposés dans le cadre du protocole. Il faut dire qu'il s'agissait d'essais clinique avec placébo, ce qui dans dans une population de femmes jeunes dont les taux d'observance sont traditionnellement peu élevés dans le domaine de la prévention, pouvait altérer la motivation….
Chez les femmes plus âgées, les résultats sont bien meilleurs. Dans Aspire, si l'adhésion est bonne, le taux d'efficacité est de 75 à 91%. Les études ouvertes (HOPE et DREAM) qui ont suivi ont permis d'améliorer les scores : 39% de réduction d'incidence dans HOPE et 62% dans DREAM.
La principale faille est parmi les femmes les plus jeunes, raison qui a poussé à réaliser une étude qui leur est réservée : REACH, chez les 16-21 ans, qui compare PrEP orale et anneau vaginal. Ue première phase est issue d'une radomisation permettant une comparaison des deux méthodes, puis une 2nde phase inverse les méthodes (celle qui avaient l'AVD passent à la PrEP orale et vice versa), puis une 3ème phase où après avoir essayé les deux méthodes, elles ont le choix entre traitement par voie orale et anneau vaginal. Dans la phase de choix, 67% ont choisi l'AVD. Seulement 2 séroconversions dans chaque bras, chez des jeunes femmes ayant des problèmes d'adhésion au traitement, ce qui montre que finalement, avec un essai un peu plus « compréhensif » et sans placebo, on peut obtenir de meilleurs résultats.
Deux autres études importantes (DELIVER et B-PROTECTED) ont été menées pour évaluer les anneaux pendant la grossesse et l'allaitement. Les résultats finaux de ces études seront connus fin 2024 ou début 2025. Les premières analyses montrent qu'il y a peu d'exposition des enfants et que l'utilisation du produit est sûre. Dans les études, on ne note aucune séroconversion.
L'AVD est approuvé dans 11 pays africains. Plusieurs pays ont des études d'implémentation en cours. Les anneaux sont actuellement fabriqués en Suède pour un coût global de 15$ par anneau. Sa future fabrication en Afrique du Sud devrait permettre de baisser le cout à 3$.
Des anneaux de 2nde génération sont en cours de conception : dosage plus élevé permettant un changement seulement tous les trois mois, associé à une réduction de coûts, et enfin, encore plus intéressant, des anneaux biphasiques trimestriels avec un contraceptif progestatif.
NDR : il serait peut être temps de se poser la question de l'utilisation des anneaux vaginaux dans les pays industrialisés, notamment avec la mise à disposition des systèmes biphasiques ayant 3 mois de rémanence. On désespère de pouvoir proposer la Prep aux femmes en France, mais finalement on se contente de proposer la méthode qui paraît la moins acceptée de toutes les techniques de PrEP qui existent actuellement…).
Challenging the Dogma of Event-Driven PrEP
Jenell Stewart, Hennepin Healthcare Research Institute, Minneapolis, MN, USA
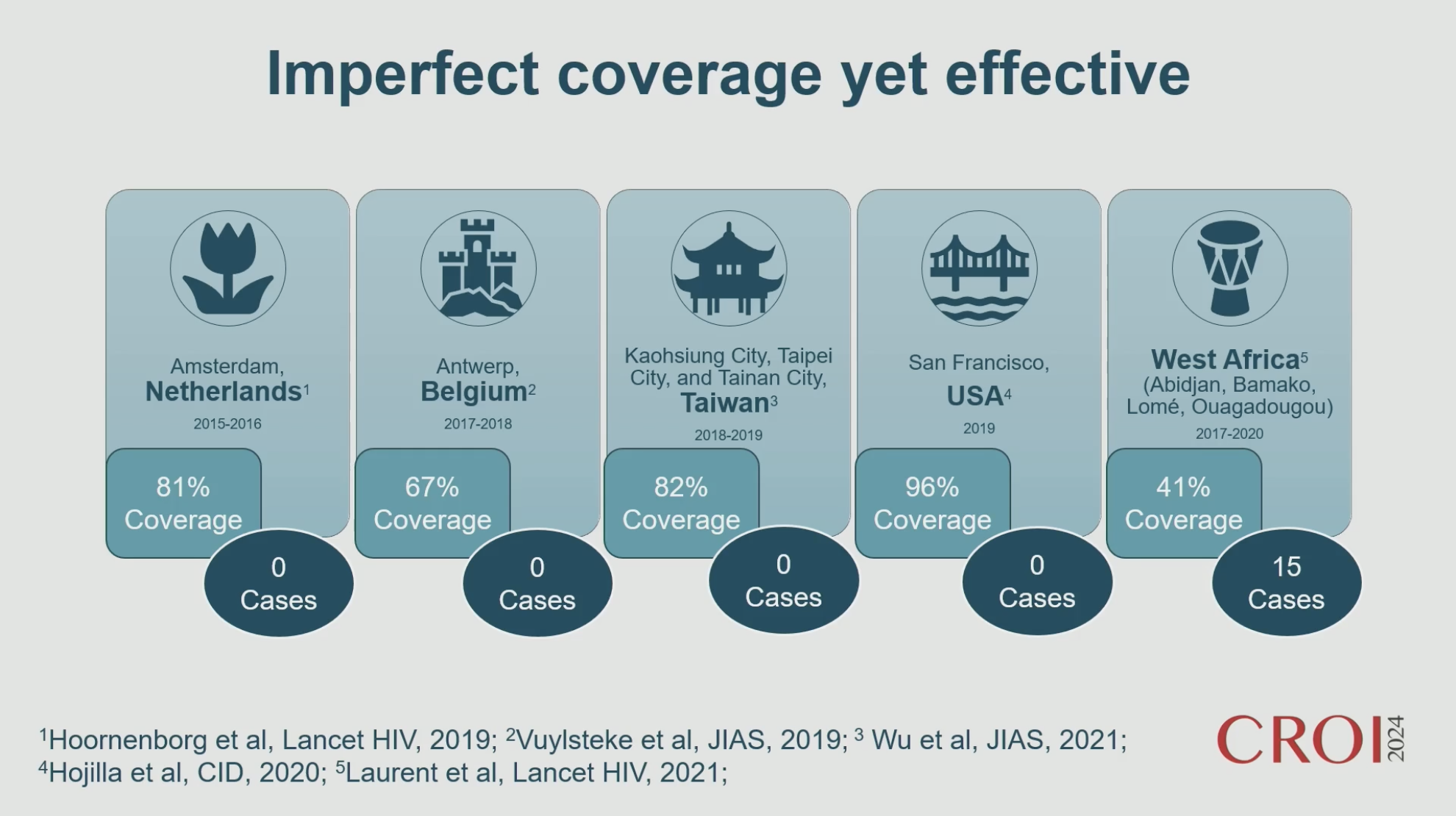 La Dre Jenell Stewart ne manque pas d'humour. Elle a décidé de démonter 3 dogmes : 1/La Prep intermittente (ou 2-1-1) est réservée aux hommes français ; 2/La PrEP 2-1-1 n'est pas pour les femmes (ou plus trivialement : le vagin nécessite-t-il la perfection ?) ; 3/ Le Ténofovir Alafénamide (TAF) ne peut pas être utilisé en PrEP intermittente. La Dre Jenell Stewart ne manque pas d'humour. Elle a décidé de démonter 3 dogmes : 1/La Prep intermittente (ou 2-1-1) est réservée aux hommes français ; 2/La PrEP 2-1-1 n'est pas pour les femmes (ou plus trivialement : le vagin nécessite-t-il la perfection ?) ; 3/ Le Ténofovir Alafénamide (TAF) ne peut pas être utilisé en PrEP intermittente.
Concernant le premier dogme, l'engouement pour le 2-1-1 a été initialement essentiellement français avec la mise en œuvre de l'étude Ipergay. Un autre essai (ADAPT) a été mené en intermittence aux USA et en Thaïlande, avec des modalités de traitement un peu différentes, notamment un bras avec un comprimé unique avant et après l'exposition. L'étude de couverture (l'estimation du nombre de rapports sexuels avec exposition potentielle qui ont été effectivement protégés par la PrEP), montrait que celle-ci était meilleure chez ceux qui la prenait tous les jours, mais la seule séroconversion est survenue dans le bras PrEP continue…
Dans l'étude Prévenir, 50% des participants préfèrent la PrEP intermittente. On obtient 92% de couverture, et 6 séroconversions (3 en continue et 3 en PrEp à la demande)…
Des données existent dans d'autres pays, essentiellement chez les HSH. Les études de couverture montrent des taux allant de 41 à 96% en fonction des pays (cf. illustration). En Afrique de l'ouest où la couverture est la moins bonne, l'incidence et de 2,7% (ce qui peut encore paraître élevé), mais si l'on compare au données historiques, elle était de 10% avant l'introduction de la PREP, donc même avec une couverture moyenne on observe tout de même une assez bonne efficacité.
Deuxieme dogme : la PrEP 2-1-1 n'est pas pour les femmes.
Pour rappel, on considère la PrEP intermittente comme ne devant pas être prescrite chez les femmes car la diffusion vaginale du Téno n'est pas bonne. En pratique, si on se fie aux données purement pharmacologiques, on ne pourrait pas utiliser le ténofovir qui ne permet jamais d'avoir des taux protecteurs. Seule l'emtricitabine passe correctement. Mais on sait également que finalement c'est la concentration en ténofovir dans les PBMC qui importe dans le domaine du traitement du VIH. Il n'y a pas de raison que ce ne soit pas la même chose dans le domaine de la prévention. Or, évidemment, les taux dans les PBMC sont les mêmes chez les hommes chez les femmes… Une étude pharmacologique a montré que même si les taux vaginaux était faibles, on trouvait en parallèle des taux tout à fait protecteurs dans les PBMC (Zhang et al. Nature Medicine 2023) même si le taux vaginaux restent faibles. Dans une méta-analyse, on retrouve une efficacité de la PrEP TDF-FTC chez les femmes à partir du moment où il y a plus de 4 prises par semaine (Mazzaro et al. JAMA 2024), ce qui ouvre la voie à la PrEP 2-1-1.
Troisieme dogme : le TAF ne peut pas être utllisé dans la PrEP 2-1-1.
Effectivement, le taf n'a pas été étudié en Prep intermittente, mais on est dans la même situation que chez la femme, avec une diffusion dans les PBMC, qui est tout à fait correct, et qui est probablement suffisante pour la protection, même si la diffusion anale n'est pas excellente. Des essais cliniques sont en cours.
L'oratrice a terminé sa présentation par un Panoramas des recommandations : en pratique, la Prep, intermittente pour les HSH est recommandée partout, sauf par les CDC des USA et par les recommandations d'Afrique du Sud. Ce qui fait qu'aux États-Unis, il y a deux recommandations parallèles, celles de l'IAS-USA qui recommande la PrEP intermittente pour les HSH, et celle du CDC qui ne la recommande pas. Pour l'instant, aucune recommandation n'a fait le pas de proposer la PrEP intermittente chez les femmes.
Les chroniques sont terminées.
 En bref, que retenir de cette édition 2024 ? En bref, que retenir de cette édition 2024 ?
Une petite frustration déjà : plusieurs sessions passionnantes avaient lieu simultanément, il a fallu faire des choix cornéliens, notamment entre prévention et thérapeutique du VIH. On peut dire que c'était un congrès extrêmement dense, notamment dans les domaines de la prévention / traitement du VIH et des infections sexuellement transmissibles.
Côté prévention, on voir s'enrichir petit à petit la trousse à outils, qui donne espoir pour arriver à mettre fin à l'épidémie de VIH dans les 10 années à venir (on ne parle plus de la fin du Sida en pratique, mais bien de la fin du VIH, en tant qu'épidémie posant un problème de santé publique). Que ce soit les injections bimestrielles, les anneaux vaginaux, les PrEP orales continues ou discontinues ou les implants, peut-être un futur cabotégravir "ultra long acting" avec des injections quadrimestrielles, on constate une progression chaque année. Pour être complet, il nous manquait juste des communications sur la PrEP semestrielle par Lénacapavir SC, il faudra attendre le congrès mondial à Munich ou la CROI 2025 à San Francisco pour avoir les 1ers résultats… Reste le vaccin, mais dont on voit, à chaque édition, qu'il est toujours assez loin… Chaque année, des chercheurs passionés viennet nous décrire "ce qu'il faudrait obtenir pour que ça marche"... mais toujours rien de concret à l'horizon !
Côté infections sexuellement transmissibles, les choses se précisent avec notamment des données complémentaires des essais DOXYPEP et DOXYVAC qui montrent la persistance de l'effet positif de la doxycycline en TPE sur l'incidence des infections à Chlamydia et pour la Syphilis sur le moyen terme. Par contre on enterre le vaccin contre le méningocoque dans DOXYVAC : il n'est pas efficace dans la prévention du gonocoque. Il reste très difficile de se faire une idée précise de comment et pour qui utiliser la doxycycline en prophylaxie post exposition, la balance entre diminution de l'incidence de la syphlis et des infections à Chlamydiae et l'augmentation des résistances ne semblant pas facile à équilibrer (je n'ai pas pu assister aux présentations DOXYPEP et DOXYVAC, n'ayant pas le don d'ubiquité, mais vous pourrez trouver de très bons comptes rendus en français sur le site de la lettre de l'infectiologue ou sur VIH.Org. Vous pourrez également regarder les webcasts quand ils seront disponibles
Côté thérapeutique, ce sont les traitements en longue durée d'action qui l'emportent haut la main : nouvelles molécules proche de l'Islatravir, et nouvelle anti-intégrase (GS-1720) en utilisation hebdomadaire ; possibilité de traitement de maintenance en bithérapie hebdomadaire par lénacapavir et Islatravir, démonstration de la bonne efficacité de la bithérapie CAB/RPV en Afrique, avec des résultats similaires à ceux qui avait été observés dans les essais dans les pays industrialisés… Néamoins, un début d'alerte sur l'émergence de résistances aux anti-intégrases en Afrique sub-saharienne suite à l'utilisation massive de l'association ténofovir/lamivudine/dolutégravir (TLD). Et il semble qu'il faille particulièrement faire attention à la prescription d'anti-intégrases au moment de la péri-ménopause, avec une augmentation plus importante du poids pendant cette période spécifique.
Côté métabolique, bien qu'il y ait eu des sessions de discussion assez passionnantes, on n'arrive toujours pas à se faire une idée très précise de ce qu'il faut faire pour les personnes vivant avec le VIH ayant un risque cardio-vasculaire intermédiaire… On attend les recommandations françaises ! Nouveauté, chez les PVVIH ayant une stéatose hépatique (et elles sont nombreuses !), le sémaglutide semble avoir un impact positif net.
On sent également une petite fatigue côté COVID-19, le nombre de sessions et de posters lui étant dédié est en baisse par rapport aux deux années antérieures. Le VIH et les IST reprennent le dessus !
Bon, il est tant de retourner aux affaires courantes après cette petite pause de 4 jours (pas vraiment une pause, en fait…) et de se retrouver pour la CROI 2025 (si je n'ai pas trop la flemme 🤣…).
|
